Слайд 2
ОСОБЕННОСТИ ВОДНОГО ОБМЕНА У ДЕТЕЙ
1. У ребенка содержится
воды больше, чем у взрослого. Эмбрион содержит 90% жидкости,
новорожденный - 75%, в 5 лет - 70%, взрослый - 60%.
2. У детей преобладает внеклеточное распределение жидкости (60%). С возрастом количество внеклеточной жидкости убывает. Внеклеточная вода более подвижна, что приводит к лабильности водного обмена.
3. Потребность в воде у детей выше, чем у взрослого (30 мл/кг) : в 1 месяц жизни - 200 мл/кг; 6 мес - 150 мл/кг; 1 г - 120 мл/кг; 3 г - 110 мл/кг; 5 л - 90 мл/кг; 10 л - 70 мл/кг; 12 л – 40 мл/кг.
Слайд 3
4. У детей повышенная проницаемость клеточных мембран, это
приводит к слабой фиксации жидкости в клетке. Ребенок быстро
впадает в состояние эксикоза.
5. У детей большее значение имеют экстраренальные потери (через кожу, легкие). Они в 2 раза больше, чем у взрослых. У детей потери на перспирацию составляют 30 мл/кг, взрослых - 14 мл/кг.
6. Порог выносливости к водному голоданию у детей очень низкий.
7. Водный обмен у детей чрезвычайно лабилен и легко возникают состояния дегидратации и гипергидратации.
Слайд 4
НАРУШЕНИЯ ВОДНОГО ОБМЕНА
Клинические признаки дегидратации (эксикоз):
1. Снижение
массы тела: при I степени на 3-5%; при II
- на 6-9%; при III - на 10% и более.
2. Жажда.
3. Сухость кожи, слизистых, роговицы, снижение эластичности и тургора, западение глазных яблок и большого родничка.
4. При уменьшении ОЦК - тахикардия, пульс слабого наполнения, олигурия, приглушение тонов сердца.
Типы дегидратации:
I. Изотонический тип
II. Вододефицитный (гипертонический) тип
III.Соледефицитный (гипотонический) тип
Слайд 5
НАРУШЕНИЯ ВОДНО-СОЛЕВОГО ОБМЕНА
Гипергидратация - водная интоксикация
Причины гипергидратации:
а) длительные
заболевания почек;
б) проведение инфузионной терапии с обильным вливанием жидкости
без учета их электролитного состава.
Водная интоксикация характеризуется гипонатриемией и хлорпенией и клинически проявляется головной болью, рвотой, вялостью, апатией. Может развиться внутричерепная гипертензия в виде отека мозга.
Слайд 6
ЭЛЕКТРОЛИТНЫЙ ОБМЕН У ДЕТЕЙ
Содержание натрия в сыворотке крови
у новорожденных - как у матери. У недоношенных концентрация
Na в первые дни повышается, затем снижается из-за ограниченной способности задерживать Na. У доношенных уровень Na не изменяется.
Внутриклеточное содержание Na у детей выше, за счет постепенного созревания «натриевого насоса» клеток.
Тяжелое состояние развивается при снижении Na < 135 ммоль/л (при рвоте, адреногенитальном синдроме, поражении почек).
Слайд 7
ЭЛЕКТРОЛИТНЫЙ ОБМЕН У ДЕТЕЙ
Калий находится во внутриклеточной жидкости
и в небольшом количестве в плазме (4,0-4,5 ммоль/л). Его
показатель является физиологической константой.
Уменьшение содержания внутриклеточного К приводит к перемещению в клетку Na и воды, что сопровождается патологическими сдвигами в организме вследствие внутриклеточной гипергидратации.
Гиперкалиемия в сыворотке крови наблюдается у новорожденных при тяжелой гипоксии, ацидозе, а старших детей - при уремии. Гиперкалиемия сопровождается опасностью остановки сердца.
Слайд 8
ОСОБЕННОСТИ БЕЛКОВОГО ОБМЕНА У ДЕТЕЙ
Потребность в белке у
детей, выше, чем у взрослых, и составляет: до 2
мес. - 2,2 г/кг; 3-5 мес. - 2,6 г/кг; 6-12 мес. - 2,9 г/кг;
1-3 года - 4 г/кг; 4-6 лет - 3,0-3,5 г/кг; 7-11 лет - 2,5-3,0 г/кг; 12-15 лет - 2,0-2,5 г/кг.
Слайд 9
2. Потребность детей в аминокислотах выше, чем у
взрослых. Для взрослого незаменимыми являются 8 аминокислот (лейцин, изолейцин,
лизин, метионин, фенилаланин, треонин, триптофан и валин),
для детей до 5 лет – 9 (+ гистидин),
а в первые 3 месяца жизни – 10 (+ цистин).
3. Дети чувствительны к дефициту белка, и к белковым перегрузкам. Дефицит белка приводит к гипотрофии, ослаблению иммунитета, снижению активности ферментов, выработки гормонов. Избыток белка - риск перегрузки печени, почек, перенапряжения ферментных систем, развития аллергии
Слайд 10
4. У детей имеется положительный азотистый баланс (количество
поступившего азота превышает его потерю). У взрослых - эквивалентный
азотистый обмен.
Процессы переаминирования у детей протекают интенсивнее. Несовершенство метаболизма аминокислот в первые месяцы жизни могут быть причиной аминоацидемии
У новорожденных значительное количество в общем азоте мочи составляет мочевая кислота, а избыточное ее содержание является причиной мочекислого инфаркта.
Слайд 11
ПАТОЛОГИЯ БЕЛКОВОГО ОБМЕНА У ДЕТЕЙ
Нарушение расщепления и всасывания
белка:
- целиакия - непереносимость белков злаков (глютена). Развивается
со 2-го полугодия жизни после введения глютенсодержащих каш. Проявляется полифекалией (обильный и жидкий стул), гипотрофией. Заболевание врожденное.
- целиакиеподобный синдром - подобное состояние может возникать и после перенесенных кишечных инфекций, нерациональной антибиотикотерапии, Лучше поддается диетотерапии.
Слайд 12
Нарушение метаболизма белков:
- аминоацидопатии - дефицит ферментов, участвующих
в их обмене (фенилкетонурия, болезнь «кленового листа» и др.).
Для
них характерны особый запах мочи и пота: мышиный запах при фенилкетонурии, карамели - при болезни «кленового листа». Часто отмечаются нервно-психические нарушения, судорожный синдром, изменение мышечного тонуса, расстройство зрения, изменения кожи, ЖКТ, поражения печени, изменения крови.
Слайд 13
ОСОБЕННОСТИ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ
Потребность в жирах у
детей составляет в возрасте: до 2-х мес. - 6,5
г/кг; 3 - 5 мес. - 6,0 г/кг; 6-12 мес. - 5,5 г/кг; 1-3 года - 4 г/кг; 4-6 лет - 3-3,5 г/кг; 7-11 лет - 2,5-3,0 г/кг; 12-15 лет - 2,0-2,5 г/кг
Слайд 14
ОСОБЕННОСТИ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ
1. У доношенных содержание
жира составляет 11,9-16% от массы тела. К 6 мес
жизни количество жира нарастает до 26%, затем уменьшается. С началом полового созревания жировые запасы увеличиваются.
2. На величину резервного жира оказывает влияние характер питания. Так, при грудном вскармливании содержание жира у детей меньше, чем при искусственном.
Избыточное питание детей раннего возраста стимулирует образование в жировой ткани адипозоцитов, что в дальнейшем проявляется склонностью к ожирению.
Слайд 15
3. Переваривание и всасывание жиров у новорожденных несовершенно
- часто наблюдается стеаторея.
4. У детей синтез жиров
из углеводов идет более интенсивно. В условиях недостатка углеводов расщепление жиров, сопровождается образованием большого количества кетоновых тел. Склонность к кетозу составляет одну из важных особенностей обмена веществ у детей.
Кетоз легко развивается при нарушении диеты, легком голодании, различных заболеваниях, стрессовых ситуациях и сопровождается синдромом ацетонемической рвоты.
Слайд 16
ПАТОЛОГИЯ ЖИРОВОГО ОБМЕНА У ДЕТЕЙ
- Избыточное отложение жира
- паратрофия – до 1 года, ожирение – старше
1 года. Причины: перекорм, дисфункция эндокринных желез, центральный генез.
- Недостаточное отложение жира - гипотрофия (до 2-х лет), упадок питания (старше 2-х лет). Причины: алиментарный недокорм, синдром мальабсорбции, эндокринные нарушения, врожденные пороки развития, поражение ЦНС и др.
Слайд 17
Липоидозы - нарушения липидного обмена, относимые к болезням
накопления, проявляются общими симптомами -гепатоспленомегалия, психические расстройства.
Болезнь Гоше
- отложение в клетках РЭС и костном мозге гексоцереброзидов (геморрагический синдром, костные изменения), Нимана-Пика – сфингомиелина (рвота, глухота, слепота, коричневый оттенок кожи), Тея-Сакса - повышение отложения в сером веществе мозга, печени, селезенке – ганглиозидов (расстройства зрения, глухота, гипотония, судороги).
Слайд 18
ОСОБЕННОСТИ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ
Слайд 19
ОСОБЕННОСТИ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ
Углеводный обмен у детей
характеризуется высокой интенсивностью. Повышенные энергетические затраты определяют большие потребности
в углеводах: 0 до 12 мес- 13 г/кг, 1-3 года 16 г/кг, 4-12 лет – 12-15 г/кг
Синтез углеводов из белков и жиров у детей сравнительно низкий.
Небольшие отложения гликогена в печени из-за высокой энергетической потребности детей
Слайд 20
4. У новорожденных преобладает анаэробный гликолиз, а в
сыворотке крови содержится значительное количество молочной кислоты.
5. У
детей отмечается высокий гликогенолиз (расщепление гликогена до глюкозы) и гликолиз (расщепление глюкозы с образованием лактата и пирувата).
Слайд 21
7. В момент рождения уровень сахара в крови
как как у его матери. С первых часов жизни
наблюдается падение сахара, а к 5-6 дню его уровень повышается, но остается ниже, чем у взрослых. Повышение сахара в крови у детей идет волнообразно (1-я волна - к 6 годам, 2-я - к 12 г), что совпадает с усилением их роста и более высокой концентрацией соматотропного гормона.
8. В раннем и дошкольном возрасте имеется склонность к гипогликемическим реакциям.
Слайд 22
ПАТОЛОГИЯ УГЛЕВОДНОГО ОБМЕНА У ДЕТЕЙ
При дефиците фермента лактазы
развивается лактазная недостаточность. С первых дней жизни после употребления
молока возникают рвота, диарея, жидкий стул.
Сахарный диабет, в основе которого лежит инсулиновая недостаточность, которая затрудняет утилизацию глюкозы через клеточные мембраны. Это приводит к повышению глюкозы в крови.
Проявляется жаждой, повышением аппетита, полиурией, похуданием. Повышение сахара в крови - гипергликемия и появление сахара в моче - глюкозурия. Часто отмечается кетоацидоз и может развиться диабетическая кома.
Слайд 23
К нарушениям углеводного обмена относятся болезни обмена веществ
из-за дефицита ферментов
Галактоземия - дефицит галактозо-1-фосфат-уредилтрансферазы, приводит к накоплению
в организме галактозы. Первые симптомы появляются после кормления женским молоком (рвота, гепатомегалия, спленомегалия, желтуха, гипотрофия). В моче - галактозурия.
Фруктоземия - дефицит фруктозо-1-фосфат-альдолазы. Клиника схожа с галактоземией, выражена в легкой степени: рвота и резкое снижение аппетита после употребления фруктовых соков, подслащенной каши, непереносимость сладкого, особенно меда, содержащего чистую фруктозу. В моче - фруктозурия.
Слайд 24
Гликогенозы - врожденные дефекты энзимных систем, при которых
нарушается синтез или распад гликогена Различают VI типов гликогенозов
При
I типе (болезнь Гирке) - недостаточность глюкозы-6-фосфатазы. Гепатомегалия, гипогликемические судороги и кома, кетоз, отставание в росте.
При II типе (болезнь Помпе) - недостаточность кислой мальтозы. Гепато - и кардиомегалия, мышечная гипотония, сердечная недостаточность.
При III типе (болезнь Кори) - врожденный дефект амило-1,6-глюкозидазы. Клиника сходная с I типом, но менее тяжелая. Отсутствует кетоз.
При IV типе (болезнь Андерсена) - дефицит 1,4-1,6-глюкозидазы. Желтуха, гепатомегалия, цирроз печени.
При V типе (болезнь Мак-Арула) - дефицит мышечной фосфорилазы. Ложная гипертрофия мышц.
При VI типе гликогеноза (болезнь Герца) - дефицит печеночной фосфорилазы. Гепатомегалия, гипогликемия, отставание в росте.
Слайд 25
Хронические расстройства питания – дистрофии
Дистрофии (distrophia; дис -
+ греч. trohpe – питание) – характеризуется нарушением усвоения
питательных веществ
Виды дистрофий:
- гипотрофия, протекающая со снижением массы тела по отношению к его длине;
- паротрофия, протекающая с избыточной массой тела;
- гипостатура, протекающая с пропорциональным уменьшением массы и длины тела
Слайд 26
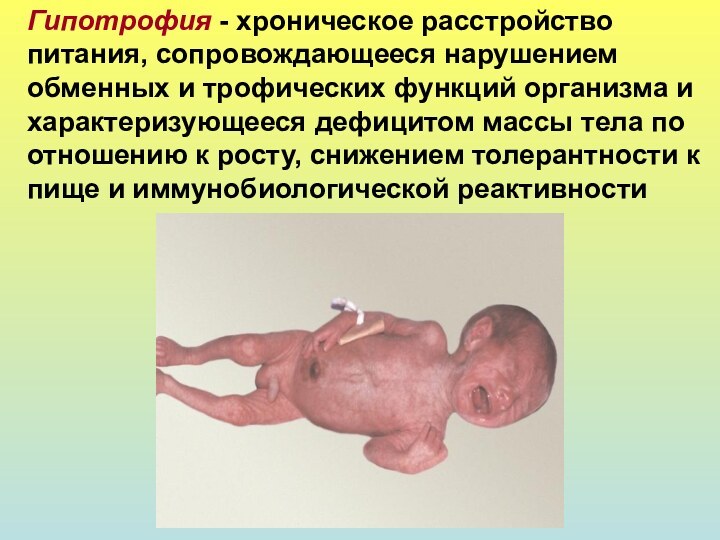
Гипотрофия - хроническое расстройство питания, сопровождающееся нарушением обменных
и трофических функций организма и характеризующееся дефицитом массы тела
по отношению к росту, снижением толерантности к пище и иммунобиологической реактивности
Слайд 27
ЭТИОЛОГИЯ ГИПОТРОФИИ
По времени действия - 2 группы факторов:
I.
Пренатальные:
а) генные и хромосомные мутации;
б) неправильное питание матери во
время беременности, вызывающее голодание материнского организма;
в) патология беременности (токсикоз первой половины беременности, гестоз, отслойка плаценты, заболевания беременной и др.), приводящая к плацентарной недостаточности, хронической гипоксии плода, задержке развития некоторых функциональных систем и становления процессов обмена веществ
Слайд 28
ЭТИОЛОГИЯ ГИПОТРОФИИ
II. Постнатальные:
1. Экзогенные факторы:
а) алиментарные – количественный
и качественный недокорм (гипогалактия, недостаточный объем смеси нерациональное питание);
б)
инфекционные, приводящие к нарушению утилизации пищевых веществ в кишечнике и тканях (сепсис, инфекции жкт и др.);
в) токсические (гипервитаминозы Д, А и др.)
Слайд 29
ЭТИОЛОГИЯ ГИПОТРОФИИ
2. Эндогенные факторы:
а) синдром мальабсорбции;
б) поражения ЦНС;
б)
пороки развития ЖКТ
в) первичные иммунодефициты
г) наследственные аномалии
обмена веществ (галактоземия, фруктоземия и др.);
е) эндокринная патология (адреногенитальный синдром, сахарный диабет и др.).
При этом гипотрофия является синдромом какого-то основного заболевания, она вторична
Слайд 30
ПАТОГЕНЕЗ ГИПОТРОФИИ
Внешнее голодание (недостаточное поступление или всасывание) ведет
к внутреннему голоданию организма, которое сопровождается катаболической направленностью обмена
веществ, что сопровождается:
1. Изменением со стороны нервной системы: корковая гипорефлексия обуславливает задержку психомоторного развития.
2. Изменением со стороны ЖКТ - снижение выработки ферментов, угнетение секреторной и моторной функции
3. Нарушение всех видов обмена веществ
4. Снижение иммунологической реактивности организма
Слайд 31
КЛАССИФИКАЦИЯ ГИПОТРОФИИ
(по Е.В. Неудахину, 2001)
Слайд 32
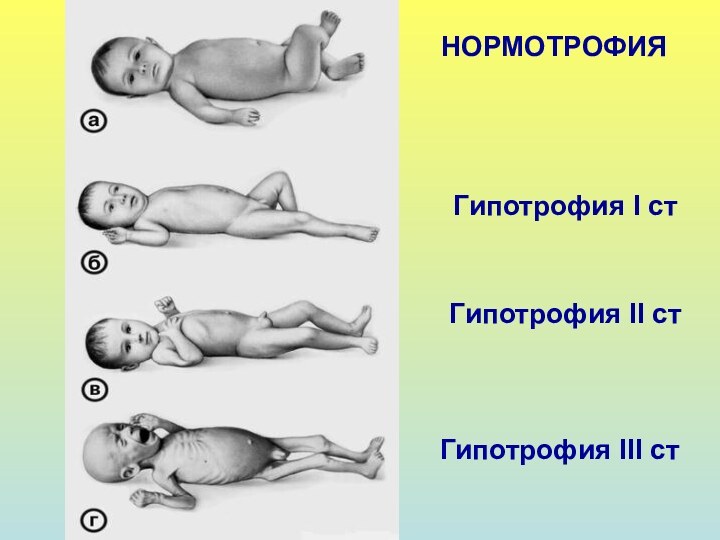
НОРМОТРОФИЯ
Гипотрофия I cт
Гипотрофия II cт
Гипотрофия III cт
Слайд 33
КЛИНИКА ГИПОТРОФИИ I СТЕПЕНИ
Дефицит массы тела 10-20% от
нормы
Истончение подкожно-жирового слоя – на животе, сохранен на бедрах
и лице
Тургор мягких тканей – снижен умеренно
Психомоторное развитие – соответствует возрасту
Аппетит – в норме
Стул – не изменен
Иммунологическая реактивность – снижена, склонность к частым заболеваниям
Слайд 34
КЛИНИКА ГИПОТРОФИИ II СТЕПЕНИ
Дефицит массы тела - 20-30%
от нормы
Истончение подкожно-жирового слоя – только на животе и
бедрах, сохранен на лице
Тургор мягких тканей – снижен значительно
Психомоторное развитие – отстает от нормы.
Аппетит снижен
Стул неустойчивый
Иммунологическая реактивность – снижена, затяжные инфекционно-воспалительные заболевания
Слайд 35
КЛИНИКА ГИПОТРОФИИ III СТЕПЕНИ
Дефицит массы тела – более
30% от нормы
Истончение подкожно-жирового слоя – повсеместно - на
животе, конечностях и лице.
Тургор мягких тканей – дряблый
Психомоторное развитие – теряет те навыки, которые имел.
Аппетит - анорексия
Стул - голодный
Иммунологическая реактивность – резко снижена, тяжелые инфекции, септические состояния
Слайд 36
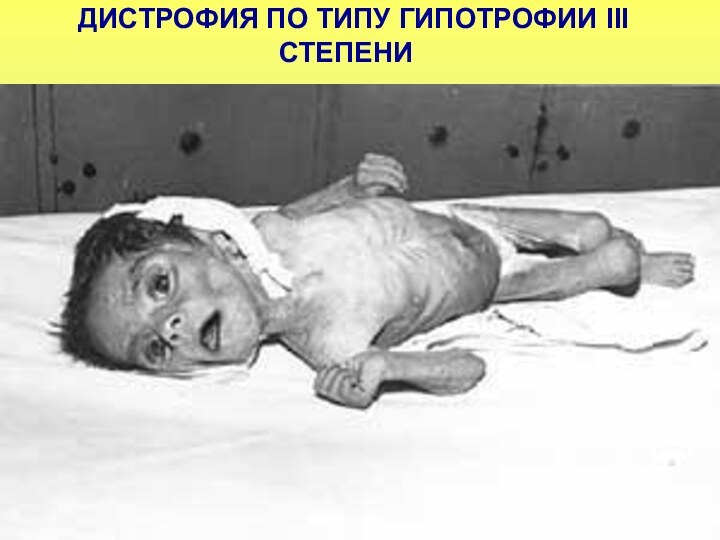
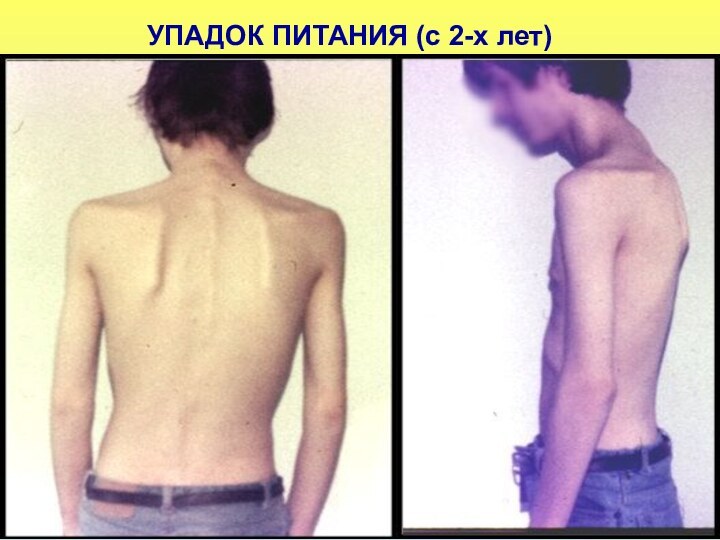
ДИСТРОФИЯ ПО ТИПУ ГИПОТРОФИИ III СТЕПЕНИ
Слайд 38
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
а) анализ крови - анемия, при
тяжелой гипотрофии СОЭ замедлена;
б) биохимия крови - гипо- и
диспротеинемия, дислипидемия;
в) копрограмма - признаки недостаточности желудочного, кишечного переваривания и всасывания;
г) кал на дисбактериоз - признаки дисбактериоза кишечника;
д) иммунограмма – снижение иммуноглобулинов и показателей неспецифической резистентности.
При грудном вскармливании – провести контрольное взвешивание( трехкратное). При искусственном – расчет питания.
Необходимо исключить эндогенные гипотрофии – синдром мальабсорбции, врожденные пороки развития, эндокринную патологию, поражение ЦНС, врожденные болезни обмена веществ.
Слайд 39
ЭТАПЫ ДИЕТОТЕРАПИИ ГИПОТРОФИИ
При гипотрофии I степени – один
этап репарационный период
При гипотрофии II- III степени применяется принцип
многофазного питания (три этапа):
- адаптационный – период выяснения пищевой толерантности;
- репарационный - включающий в себя переходный период;
период усиленного питания.
Слайд 40
ДИЕТОТЕРАПИЯ ГИПОТРОФИИ
В период выяснения пищевой толерантности – используют
грудное молоко или адаптированные молочные смеси, увеличивая частоту кормления
до 7-10 раз в сутки. В наиболее тяжелых случаях применяется период постоянного зондового энтеральное питание в сочетании с частичным парентеральным питанием.
Далее последовательно вводят продукты прикорма, постепенно наращивая их объем.
Слайд 41
ДИЕТОТЕРАПИЯ ГИПОТРОФИИ I степени
Устранить дефекты вскармливания.
- Предпочтение
отдают грудному молоку, а при искусственном вскармливании адаптированным смесям,
обогащенным пробиотиками и пребиотиками.
- Для повышения энергетической ценности рациона и коррекции белка назначают продукты и блюда прикорма (каши, творог, мясное пюре) на 2 недели раньше, чем здоровым детям.
Расчет и коррекция питания проводится на долженствующий вес.
Слайд 42
ДИЕТОТЕРАПИЯ ГИПОТРОФИИ II степени
1. Адаптационный период:
- длится
от 2-5 дней
- расчет питания проводится на ФВ.
- число
кормлений увеличивается на 1-2 в сутки; объем питания уменьшают до ½-2/3.
- при необходимости дополнительно вводится жидкость (5% р-р глюкозы, оральные солевые растворы);
- предпочтительно использование грудного молока, а при отсутствии адаптированные смеси, обогащенные про- и пребиотками. Возможно использовать смеси с более высоким содержанием белка - специализированные молочные смеси для маловесных детей (Пре-НАН, Пре-Нутрилак, Пре-Нутрилон, Фрисо-пре).
Слайд 43
2. Репарационный период
- длится 1-4 недели,
-
объем питания постепенно увеличивают
- количество кормлений – на 1-2
больше, в конце – по возрасту.
- белки и углеводы рассчитывают на ДВ, а жиры – на ФВ, в конце на ДВ.
- вводят прикорм.
- повышают белковую, углеводную и затем – жировую нагрузку.
3. Период усиленного питания
- длится 6-8 недель.
- количество кормлений – по возрасту (5-6 раз).
- количество белков, жиров, углеводов рассчитывают на ДВ.
- ребенок получает высококалорийное питание (130-145 ккал/кг).
Слайд 44
ДИЕТОТЕРАПИЯ ГИПОТРОФИИ III степени
При гипотрофии III степени резко
нарушаются все виды обмена веществ, состояние ребенка обычно очень
тяжелое, используют парентеральное и энтеральное питание.
Парентеральное питание проводится постепенно с применением исключительно аминокислотных препаратов и растворов глюкозы.
Параллельно проводится коррекция дегидратации, ацидоза и электролитных нарушений.
Слайд 45
Период энтерального зондового питание - непрерывное медленное поступление
питательных веществ в ЖКТ. Применяются специализированные продукты на основе
полного гидролизата белка («Алфаре», «Нутрилон пепти ТСЦ», «Прегестимил»). Специализированный продукт для энтерального питания - смесь «Инфатрини». Длительность периода - от нескольких дней до недель в зависимости от нарушения пищевой толерантности (рвота, диарея). Проводится постепенное повышение калорийности и изменение состава пищи, количество кормлений составляет 7-10 раз в сутки.
После периода энтерального зондового питания проводится диета, как у детей с гипотрофией II степени с выделением адаптационного, промежуточного (репарационного) и усиленного этапов питания.
Слайд 46
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
1)Ферментотерапия: в течение 1
месяца желудочные
ферменты- пепсин
с НCl, абомин натуральный желудочный
сок и панкреатические ферменты –
креон, панцитрат, мезим.
2) Витаминотерапия: вит. С, В1, В6,
Позже - чередующиеся курсы вит. А, В, Е.
3) Стимулирующая терапия: апилак в
свечах, дибазол, пентоксил, пантокрин.