Слайд 2
Парентеральное питание (ПП) – это метод лечения, заключающийся
в парентеральном введении в организм больного пластических и энергетических
субстратов
В клинической практике:
- инфузионная терапия - это введение глюкозо-солевых растворов без препаратов аминокислот, жиров и концентрированных углеводов (>10%);
- парентеральное питание – проведение инфузионной терапии с включением препаратов аминокислот, жиров и концентрированных углеводов (>10%)
Слайд 3
обеспечение долженствующих темпов роста и развития
Задача ПП
Слайд 4
Невозможность энтерального питания
Недостаточность энтерального питания (не покрывает 90%
потребностей в нутриентах и энергии или его калорийность
ккал/кг/сут.)
Показания к началу ПП
Слайд 5
С рождения:
недоношенным ≤ 34 недель / массой тела
≤ 2000 г;
детям на ИВЛ;
перенесшим тяжелую асфиксию;
при сепсисе;
детям со
ЗВУР ≤ 2000 г при рождении.
Отсрочено:
доношенным, «поздним» недоношенным (ГВ 34 – 36 недель) - если к 3 суткам жизни объем назначенного энтерального питания не покрывает потребности ребенка в нутриентах и энергии
Кому показано ПП
Слайд 6
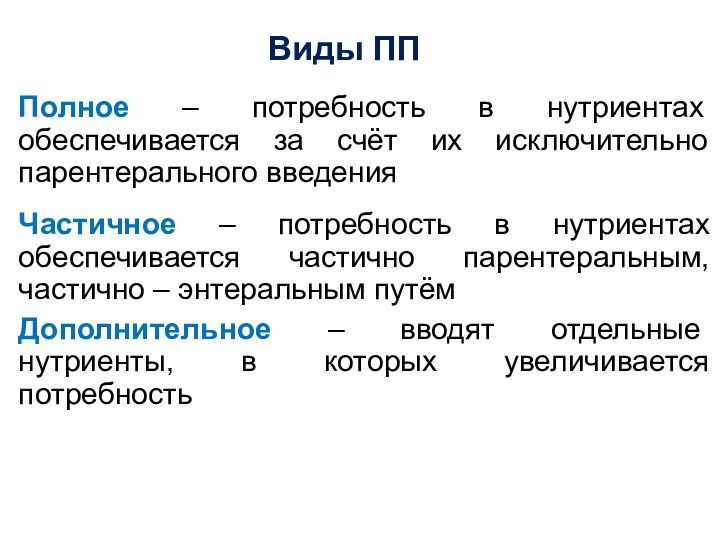
Полное – потребность в нутриентах обеспечивается за счёт
их исключительно парентерального введения
Частичное – потребность в нутриентах обеспечивается
частично парентеральным, частично – энтеральным путём
Дополнительное – вводят отдельные нутриенты, в которых увеличивается потребность
Виды ПП
Слайд 7
Цель ПП – обеспечение роста
Идеальный рост = внутриутробный
рост + догоняющий рост
Масса ≈ 18 – 20 г/кг/сут.1
Длина
≈ 1 см/нед.2
Окружность головы ≈ 1 см/нед.2
1Ehrenkranz et al., Pediatrics, 2006
²Ehrenkranz et al., Pediatrics, 1999
Слайд 8
Углеводы
Главный источник энергии
Глюкоза – главный источник энергии для
головного мозга, который может быть получен только из углеводов
ПП
Скорость транспорта глюкозы через плаценту 8 мг/кг/мин
У детей с ОНМТ обмен глюкозы является неадекватным, что требует тщательного контроля за ее введением
У детей с ОНМТ инсулиновый ответ на гипергликемию является несовершенным и неполным
Слайд 9
Углеводы: введение
Стартовая скорость 6 мг/кг/мин
Увеличение скорости ежедневно на
1 – 2 мг/кг/сут. или быстрее
При гипогликемии (
можно увеличить скорость вплоть до 12 мг/кг/мин
При гликемии >8 ммоль/л добавить инфузию инсулина начиная с 0,01 – 0,04 МЕ/кг/ч до 0,2 МЕ/кг/ч до достижения гликемии <8 ммоль/л
Слайд 10
Белок
Аминокислоты (АМК) в раннем периоде жизни являются предшественниками
белка (обеспечивает рост), нейротрансмиттерами (как транспортировщики сигнальных молекул)
Из 20
АМК 9 эссенциальных (незаменимых)
Из-за недостаточности некоторых ферментных систем новорожденные не могут синтезировать 4 АМК: аргинин, глицин, пролин и тирозин (являются для новорожденных условно незаменимыми)
Слайд 11
Белок: введение
Доза в первые сутки ПП 2,4 г/кг/сут.
Увеличение
до 4,0 – 4,5 г/кг/сут. для детей до 1000
г., до 3,5 – 4,0 г/кг/сут. для детей от 1000 до 1800 г.
Толерантность к белковой нагрузке определяется уровнем мочевины и аммиака
Слайд 12
Липиды
ПНЖК (полиненасыщенные ЖК, PUFA) являются структурным компонентом липидов
НЖК
(насыщенные жирные кислоты) являются источником энергии
Являются источником энергии (наибольшее
калорийным с низкой продукцией CO2)
Являются средой для жирорастворимых витаминов
Слайд 13
Липиды: введение
Начало введения липидов не позднее 3-х суток
жизни
Мах доза липидов 3 – 4 г/кг/сут. должна быть
достигнута к 3-м суткам от начала их введения
Толерантность к липидной нагрузке определяется уровнем триглицеридов (ТГ) и холестерола: при ТГ <3 ммоль/л – продолжить введение липидов; 3 – 4 ммоль/л – введение 50% дозы; 4 – 5 ммоль/л – введение 25% дозы; >5 ммоль/л – прекратить введение. При любом повышение обязательный контроль на следующий день*
* Corpeleijn WE et al. Ann Mutr Metabol 2011;58:20-29
Слайд 14
ПНЖК (PUFA)
α-Линоленовая кислота (C18:3 n-3) → докозагексаеновая кислота;
Линолевая
кислота → Арахидоновая кислота
Слайд 15
Липиды: препараты
1-е поколение: интралипид – соевое масло, обогащенное
ω-6 ПНЖК
4-е поколение: СМОФ-липид, омегавен, липоплюс – соевые длинно-
и среднецепочечные ТГ (LCT, MCT), оливковое масло, рыбий жир, обогащены витамином Е (для ↑ ω-жирных кислот и ↓отношения ω-6: ω-3)
Слайд 16
Фаза I – Период убыли массы
Фаза II –
Период стабилизации массы
Фаза III – Период нарастания массы
Фазы
ПП
Слайд 17
Период убыли массы (фаза I)
Высокие потери внеклеточной воды
Повышение
потерь испарением приводит к ↑ электролитов плазмы
↓ диуреза
Низкая
толерантность к колебаниям ОЦК и осмолярности плазмы
Уровень Na поддерживать >125 ммоль/л, но <150 ммоль/л. Коррекция Na изменением объема жидкости
Убыль массы должна быть не менее 2%
Слайд 18
Период стабилизации массы (фаза II)
Снижение объема внеклеточной жидкости
и солей
Прекращение дальнейших потерь массы
Диурез до 1 – 2
мл/кг/ч
Снижение потерь жидкости испарением
↑ экскреции электролитов почками
Слайд 19
Период увеличения массы (фаза III)
Происходит после 7 –
10 суток жизни
Прибавка массы (г/кг/сут):
доношенный 7 – 14
ЭНМТ ≥21
ОНМТ ≥14
Слайд 20
ПП: условия проведения
Венозный доступ:
центральный (глюкоза >12,5%, max-25-30%;
осмолярность >850-1000 мосм/л)
периферический
Гепарин 50 ЕД/кг/сут. в любой доступ или
0,5 – 2 ЕД/кг/ч
Прекращение ПП при достижении энтерального объема 120 – 140 мл/кг/сут.
Слайд 21
Лабораторный мониторинг ПП
Стартово:
глюкоза (реф. интервал – 2,6
– 6,5 ммоль/л)
электролиты (Na, K, Ca)
билирубин и
фракции
трансаминазы
ТАГ плазмы
Ежедневно:
динамику Мт
темп диуреза
глюкоза крови и мочи
ТАГ плазмы (при ↑ дозы липидов) – реф. интервал <2,26 ммоль/л
При длительном ПП еженедельно:
ОАК
глюкоза крови
электролиты (Na, K, Ca)
билирубин и фракции
креатинин
ТАГ плазмы
Слайд 22
Контроль диуреза
1-е сутки жизни – 0,5 – 1
мл/кг/ч
2-е и более сутки жизни – до 2 мл/кг/ч
Олигоурия
– 50% от нормы
Анурия <0,5 мл/кг/ч
Слайд 23
I. Аминокислоты:
аминовен-инфант 6%, 10%;
аминопед
ваминолакт
трофамин
II. Углеводы:
глюкоза 10 - 40%
III.
Жиры:
липофундин MCT/LCT
структолипид
липоплюс
СМОФ-липид
омегавен
Препараты для проведения ПП
IV. Витамины:
жирорастворимые (A,D,E,K) – виталипид
Н детский-4 мл/кг/сут;
водорастворимые – солувит (ристворяют в виталипиде Н и жир. эмульсиях или глюкозе) – 1 мл/кг/сут.
V. Микроэлементы:
аддамель;
селеназа.
Слайд 24
Современная нутритивная стратегия
раннее агрессивное парентеральное питание, с необходимым
качественным и количественным содержанием белка, жиров и углеводов.
Слайд 25
Стратегия ПП*
Глюкоза сразу после рождения 6 мг/кг/мин
АМК сразу
после рождения 2,4 г/кг/сут.
↑ ежедневно или чаще на 1
– 2 мг/кг/мин
Инсулин при гликемии >8 ммоль/л
↑ до 4 г/кг/сут. за 2 – 4 дня
Липиды в 1-е (Max – 3-и) сут. после рождения 1-3 г/кг/сут
↑ до 3 – 4 г/кг/сут за 3 дня
90-110 ккал/кг/сут для оптимального роста
1-е сутки
первые несколько дней
от нескольких дней до 1 недели
* - J. Hulst (NL) Principles of feeding the preterm infant NUTRITION IN PAEDIATRIC PATIENTS 2ESPEN Congress Geneva 2014
Слайд 26
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП
Слайд 27
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП
Слайд 28
Vсут=ФП+ПП+НП
ФП – физ. потребность в жидкости
ПП – патологические
потери
НП – неощутимые потери
Составление суточной программы ПП
Слайд 29
* - Tsang RC, Uauy R, Koletzko B,
Zlotkin SH (eds) (2005) Nutrition of the preterm infant:
Scientific basis and practice, 2nd edn. Digital educational Publishing, Cincinnati, Ohio, pp 415–418
** - Koletzko B, Goulet O, Hunt J et al (2005) Guidelines on Paediatric Parenteral Nutrition of the European Society Pediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) and the European
Society for Clinical Nutrition and Metabolism (ESPEN), Supported by the European Society of Paediatric Research (ESPR). J Pediatr Gastroenterol Nutr 41(Suppl2):S1–S87
*** - в отечественных рекомендациях – 0,5 – 1 ммоль/кг/сут.
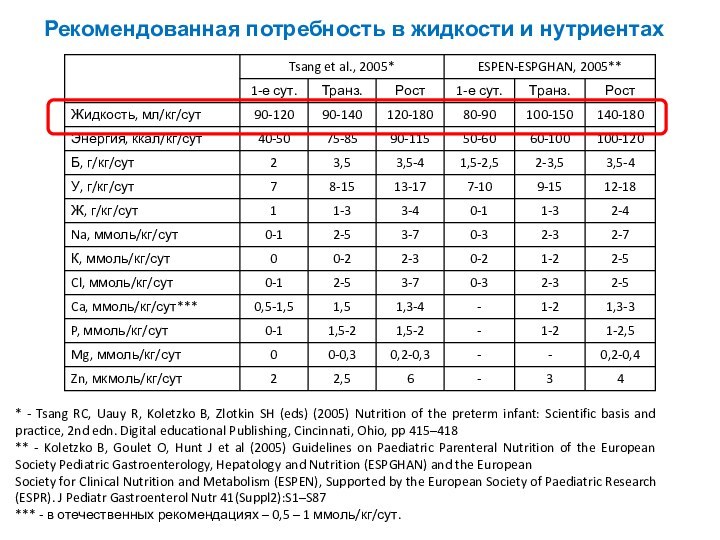
Рекомендованная потребность в жидкости и нутриентах
Слайд 30
Рекомендованная суточная потребность в жидкости (мл/кг/сут)*
* -
«Парентеральное питание новорожденных». Клинические рекомендации. РАСПМ, РОН. – М.,
2015.
Слайд 31
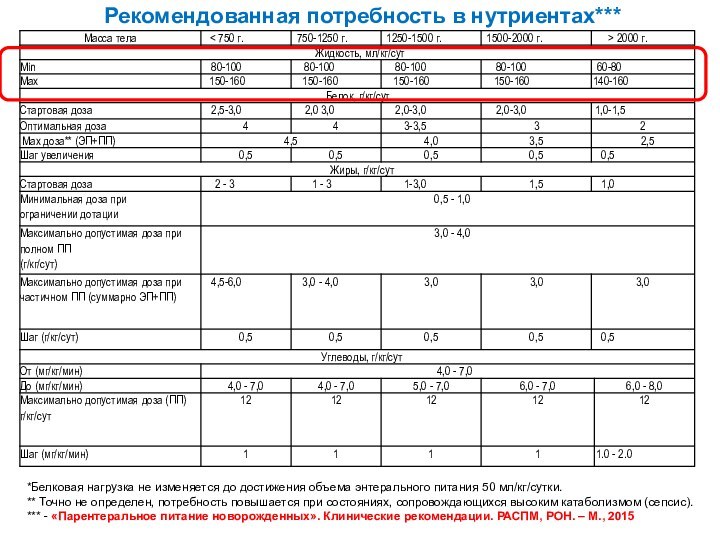
*Белковая нагрузка не изменяется до достижения объема энтерального
питания 50 мл/кг/сутки.
** Точно не определен, потребность повышается при
состояниях, сопровождающихся высоким катаболизмом (сепсис).
*** - «Парентеральное питание новорожденных». Клинические рекомендации. РАСПМ, РОН. – М., 2015
Рекомендованная потребность в нутриентах***
Слайд 32
в инкубаторе (без или с недостаточным увлажнением)
под источником
лучистого тепла
Неощутимые потери(мл/кг/сут)
Слайд 33
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП
Слайд 34
*Белковая нагрузка не изменяется до достижения объема энтерального
питания 50 мл/кг/сутки.
** Точно не определен, потребность повышается при
состояниях, сопровождающихся высоким катаболизмом (сепсис).
*** - «Парентеральное питание новорожденных». Клинические рекомендации. РАСПМ, РОН. – М., 2015
Рекомендованная потребность в нутриентах***
Слайд 35
* - Tsang RC, Uauy R, Koletzko B,
Zlotkin SH (eds) (2005) Nutrition of the preterm infant:
Scientific basis and practice, 2nd edn. Digital educational Publishing, Cincinnati, Ohio, pp 415–418
** - Koletzko B, Goulet O, Hunt J et al (2005) Guidelines on Paediatric Parenteral Nutrition of the European Society Pediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) and the European
Society for Clinical Nutrition and Metabolism (ESPEN), Supported by the European Society of Paediatric Research (ESPR). J Pediatr Gastroenterol Nutr 41(Suppl2):S1–S87
*** - в отечественных рекомендациях – 0,5 – 1 ммоль/кг/сут.
Рекомендованная потребность в нутриентах
Слайд 36
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП
Слайд 37
а) Расчет объема ЭП (Vодного кормл-я х число
кормлений)
б) Определение качественного состава ЭП: ГМ, смесь
в) Вычисление питательной
ценности:
- количество нутриентов,
- энергетическая ценность.
г) Определение способа введения ЭП
Расчет ЭП
Слайд 38
Назначается не позднее, чем через 2 часа
после рождения для обеспечения развития ЖКТ и увеличения толерантности
к большим объемам пищи.
Трофическое питание не учитывается в общем V жидкости, не учитывается его питательная ценность.
V<25 мл/кг/сут
Минимальное ЭП (трофическое питание)
Слайд 39
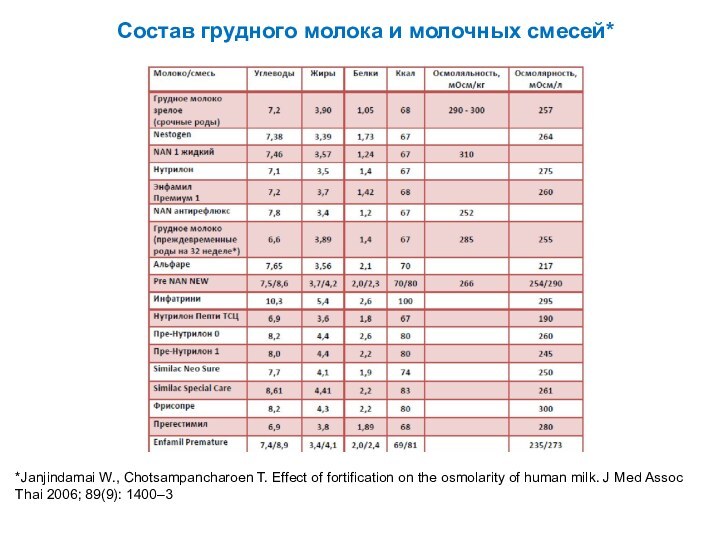
Состав грудного молока и молочных смесей*
*Janjindamai W., Chotsampancharoen
T. Effect of fortification on the osmolarity of human
milk. J Med Assoc Thai 2006; 89(9): 1400–3
Слайд 40
Оральное питание – у недоношенных > 32 недель
ГВ
Желудочное питание через ОГЗ - ≤ 32 недель ГВ.
Предпочтительно болюсное введение
Способы введения ЭП
Слайд 41
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП
Слайд 42
1. Расчет объема ПП:
VПП=Vсут-Vэп:
Vсут – суточный объем жидкости
(рассчитанный в п.1);
Vпп – объем парентерального питания;
Vэп – объем
энтерального питания.
2. Расчет электролитов.
3. Расчет белка (Бпп=Бсут. – Бэп).
4. Расчет жира (Жпп=Жсут. – Жэп).
5. Расчет углеводов (восполняют калораж, который не удовлетворяется Б и Ж).
6. Расчет доп.жидкости (а/б и др.).
7. Расчет H2O (дистиллированной, до достижения расчетного сут. объема) или комбинируют р-ры глюкозы различных концентраций
Расчет ПП
Слайд 43
Рекомендованная потребность в электролитах*
* - «Парентеральное питание новорожденных».
Клинические рекомендации. РАСПМ, РОН. – М., 2015
Слайд 44
* - Tsang RC, Uauy R, Koletzko B,
Zlotkin SH (eds) (2005) Nutrition of the preterm infant:
Scientific basis and practice, 2nd edn. Digital educational Publishing, Cincinnati, Ohio, pp 415–418
** - Koletzko B, Goulet O, Hunt J et al (2005) Guidelines on Paediatric Parenteral Nutrition of the European Society Pediatric Gastroenterology, Hepatology and Nutrition (ESPGHAN) and the European
Society for Clinical Nutrition and Metabolism (ESPEN), Supported by the European Society of Paediatric Research (ESPR). J Pediatr Gastroenterol Nutr 41(Suppl2):S1–S87
*** - в отечественных рекомендациях – 0,5 – 1 ммоль/кг/сут.
Рекомендованная потребность в нутриентах
Слайд 45
CaCl2 10% - 0,9 ммоль Ca2+
Ca-глюконат 10% -
0,23 ммоль Ca2+
KCl 7,5% - 1 ммоль K+
KCl 4%
- 0,5 ммоль K+
NaCl 0,9% - 0,15 ммоль Na+
NaCl 10% - 1,9 ммоль Na+
MgSO4 25% - 1 ммоль Mg2+
Молярный состав 1 мл кристаллоидных растворов
Слайд 46
Белки – 4
Углеводы – 4 (3,4)
Жиры -
9
Энергетическая ценность нутриентов (ккал/г)
Слайд 47
Расчет общего суточного объема / объема на оставшуюся
часть суток
Расчет долженствующей питательной ценности
Расчет ЭП
Расчет ПП
Фиксация программы в
листе назначений
Составление суточной программы ПП