- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Посттромбофлебитический синдром
Содержание
- 2. Содержание: Как протекает посттромбофлебитический синдром?Клиническая картина болезниСимптомы болезниДиагностика заболеванияЛечение посттромбофлебитического синдромаПредотвращение рецидива заболеванияРезюме
- 3. Посттромбофлебитический синдром— симптомокомплекс, развивающийся вследствие перенесенного тромбоза
- 4. Согласно статистическим данным, в различных странах этим заболеванием страдает 1,5 — 5% населения.
- 5. Как протекает посттромбофлебитический синдром? Формирование посттромбофлебитического синдрома
- 6. В более редких случаях происходит облитерация, то
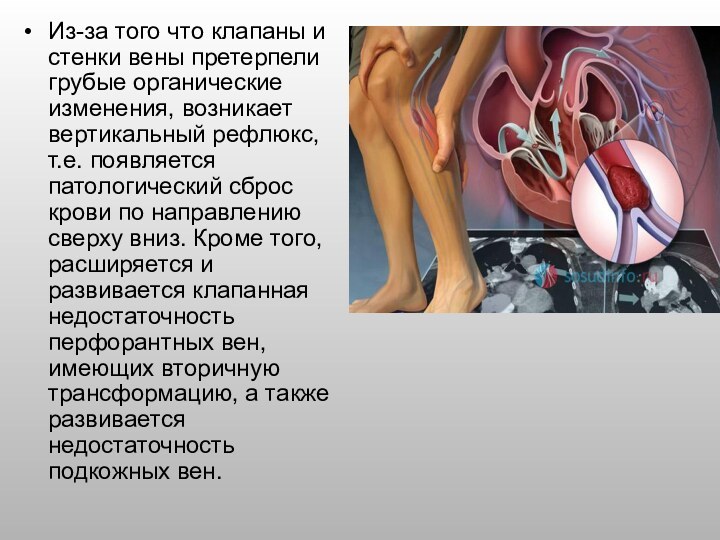
- 7. Из-за того что клапаны и стенки вены
- 8. Таким образом в связи со снижением пропускной
- 9. Данные изменения приводят к тому что лимфовенозная
- 10. Тяжелым осложнением заболевания являются трофические язвы, которые
- 11. Перед тем как образуется
- 12. Посттромбофлебитическая болезнь является главной причиной возникновения и
- 13. Клиническая картина ПТФБ В зависимости
- 14. Клиническая картина ПТФБОсновными симптомами являются чувство тяжести
- 16. Клиническая картина ПТФБУ 65—70% больных развивается вторичное
- 17. По статистике, всего у 12% пациентов симптомы
- 18. Классификация ПТФС Наиболее известной является
- 19. В. С. Савельев и соавт. (1972) делят
- 20. Л. И. Клионер и В. И. Русин
- 21. Дифференциальная диагностика На первом этапе
- 22. Также при диагностировании ПТФБ следует исключить наличие
- 23. Отеки, которые возникают при посттромбофлебитическом синдроме на
- 24. Если отеки у пациента обусловлены заболеваниями сердца,
- 25. Конечности могут также отекать при лимфедеме или
- 26. Диагностика Посттромбофлебитической болезни Традиционно для того, чтобы
- 27. Проба Пратта-1 После измерения окружности голени (уровень
- 28. Маршевая проба Дельбе-Пертеса Больному в положении стоя,
- 29. Рис. 1. Проба Пертеса отрицательная. Глубокие вены
- 30. Диагностика Посттромбофлебитической болезниНаиболее успешная диагностика тромбоза глубоких
- 31. С помощью данного метода можно дать оценить
- 32. При ультразвуковом сканировании ПТФБ различаются признаки тромботического
- 33. Использование УЗАС при посттромбофлебитической болезни для получения
- 34. Лечение ПТФС Посттромбофлебитический синдром лечится
- 35. Предотвращение рецидива тромбоза глубоких вен Пациенты, которые
- 36. Сроки проведения антикоагулянтной терапии следует определять индивидуально
- 37. Предотвращение рецидива тромбоза глубоких венЕсли тромбоз глубоких
- 38. В случае рецидивирующего тромбоза, подтвержденной тромбофилии, при
- 39. В целях профилактики ТГВ при использовании антикоагулянтной
- 40. Использование эластической компрессии При лечении хронической венозной
- 41. Эффективность эластической компрессии подтверждается клиническими наблюдениями над
- 42. Использование эластической компрессииИспользование компрессионного бандажа из эластических
- 43. Как правило, в начале лечения при наиболее
- 44. Использование эластической компрессииЕсли пациенты при ношении компрессионного
- 45. Использование эластической компрессииДля тех пациентов, которые должны
- 46. Медикаментозная терапия ПТФБ Для лечения хронической венозной
- 47. Медикаментозная терапия ПТФБЧаще всего лечение основывается на
- 48. 1 этап. Длительность – 7-10 дней. Назначение:
- 49. Занятия лечебной физкультуры и изменение образа жизни
- 51. Лечение посттромбофлебитического синдрома хирургическими методами
- 52. Принцип операции Пальма (Е. Palma, 1958 г.)
- 53. Временный артериовенозный шунт, как одна из мер
- 54. В связи с развитием микрохирургической техники в
- 55. Р. Линтон (R. Linton) в 1938 г.
- 56. Большая подкожная вена с
- 57. Недостатком этого разреза является повреждение лимфатического коллектора,
- 58. Операция Кокетта (F. Cockett, D. Jones, 1953
- 59. Операция Д. Фельдера Д. Фельдер и соавт. (D.
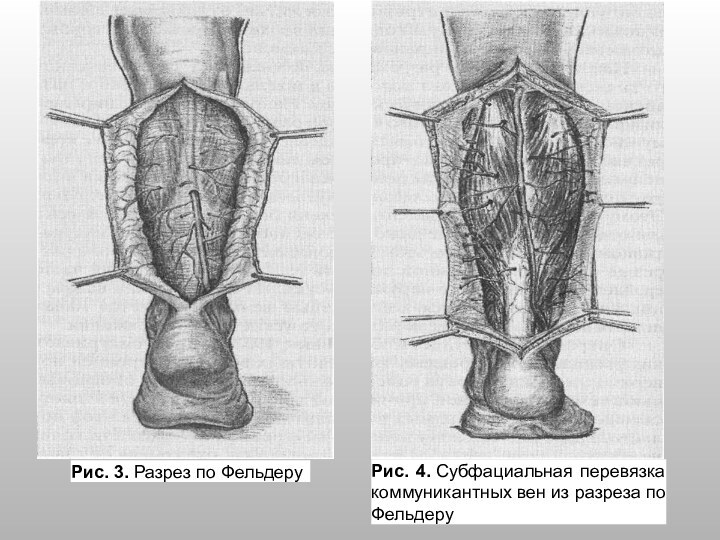
- 60. Рис. 3. Разрез по Фельдеру Рис. 4. Субфациальная перевязка коммуникантных вен из разреза по Фельдеру
- 61. При посттромботической болезни клапанный аппарат чаще разрушается
- 62. Предложения ученых по созданию искусственных клапанов не
- 63. Скачать презентацию
- 64. Похожие презентации





















































Слайд 2
Содержание:
Как протекает посттромбофлебитический синдром?
Клиническая картина болезни
Симптомы болезни
Диагностика заболевания
Лечение
посттромбофлебитического синдрома
Слайд 3
Посттромбофлебитический синдром
— симптомокомплекс, развивающийся вследствие перенесенного тромбоза глубоких
вен нижних конечностей.
Он представляет собой типичную разновидность хронической
венозной недостаточности, проявляющейся:вторичным варикозным расширением вен
стойкими отеками
трофическими изменениями кожи и подкожной клетчатки голени.
Слайд 4 Согласно статистическим данным, в различных странах этим заболеванием
страдает 1,5 — 5% населения.
Слайд 5
Как протекает посттромбофлебитический синдром?
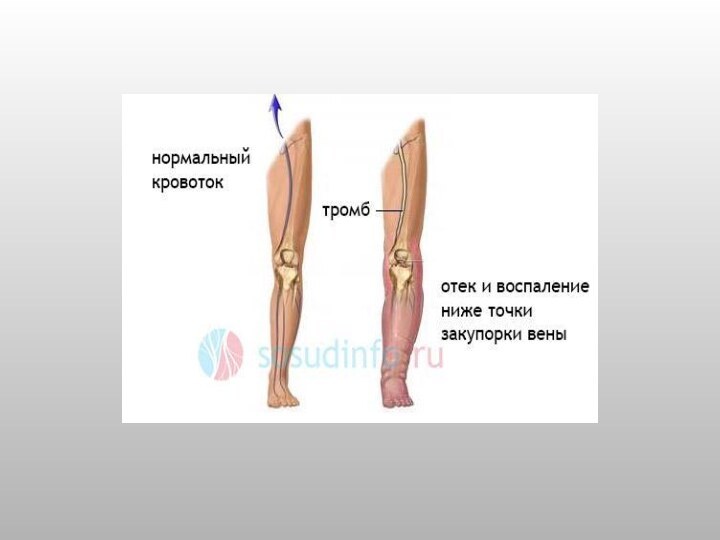
Формирование посттромбофлебитического синдрома напрямую зависит
от судьбы тромба, который образовывается в просвете варикозной вены.
В большинстве случаев исход тромбоза глубоких вен заключается в частичном или полном восстановлении проходимости вены, т.е. в ее реканализации, при котором утрачивается клапанный аппарат.Слайд 6 В более редких случаях происходит облитерация, то есть
просвет вены полностью закрывается. На 2-3 неделе после начала
заболевания тромб начинает рассасываться, и его замещает соединительная ткань. В конце данного процесса, который может длиться от нескольких месяцев до 3-5 лет, происходит частичная или полная реканализация вены. Вена, подверженная воспалительно-дистрофическим изменениям, в итоге становится неподатливой склерозированной трубкой, клапаны которой разрушены. Вокруг такого сосуда возникает сдавливающий фиброз.Слайд 7 Из-за того что клапаны и стенки вены претерпели
грубые органические изменения, возникает вертикальный рефлюкс, т.е. появляется патологический
сброс крови по направлению сверху вниз. Кроме того, расширяется и развивается клапанная недостаточность перфорантных вен, имеющих вторичную трансформацию, а также развивается недостаточность подкожных вен.Слайд 8 Таким образом в связи со снижением пропускной способности
венозного русла возникает статическая венозная гипертензия, а в связи
с разрушением клапанов и возникновением патологических токов крови – динамическая венозная гипертензия.Слайд 9 Данные изменения приводят к тому что лимфовенозная микроциркуляция
ухудшается, проницаемость капилляров повышается, начинается отек тканей и склероз
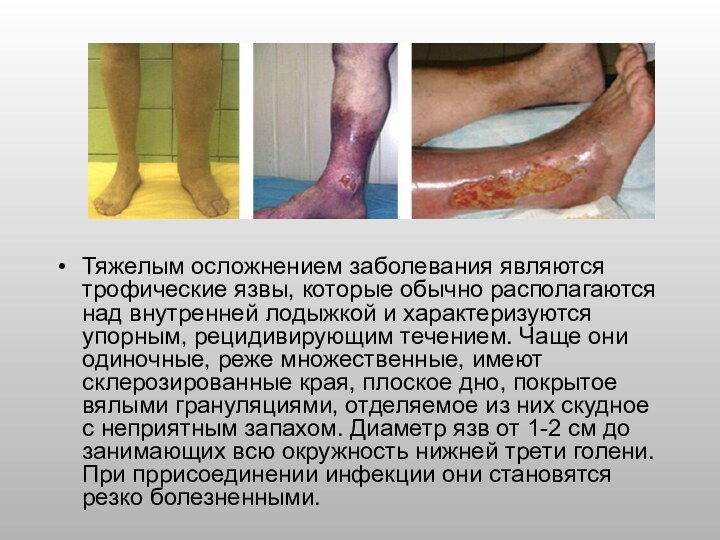
кожи и подкожной клетчатки, так называемый, липосклероз, а в коже и подкожной клетчатке возникают воспалительные изменения, например, венозная экзема и индурация тканей, развивается некроз кожи и зачастую формируются трофические язвы.Слайд 10 Тяжелым осложнением заболевания являются трофические язвы, которые обычно
располагаются над внутренней лодыжкой и характеризуются упорным, рецидивирующим течением.
Чаще они одиночные, реже множественные, имеют склерозированные края, плоское дно, покрытое вялыми грануляциями, отделяемое из них скудное с неприятным запахом. Диаметр язв от 1-2 см до занимающих всю окружность нижней трети голени. При пррисоединении инфекции они становятся резко болезненными.Слайд 11 Перед тем как образуется язва,
начинают происходить предшествующие ей трофические изменения:
на
коже появляется гиперпигментация, которая обусловлена просачиванием эритроцитов и их дегенерацией;кожа уплотняется, так как на фоне постоянно гипоксии начинает развиваться соединительная ткань;
на коже и подкожной клетчатке появляются воспалительные изменения, например, венозная экзема и индуративный целлюлит, причиной которых является стаз крови и выход активированных лейкоцитов из капилляров;
возникает белая атрофия, обусловленная тем, что на фоне хронического воспалительно-дистрофического нарушения, развивается глубокая дегенарация кожи.
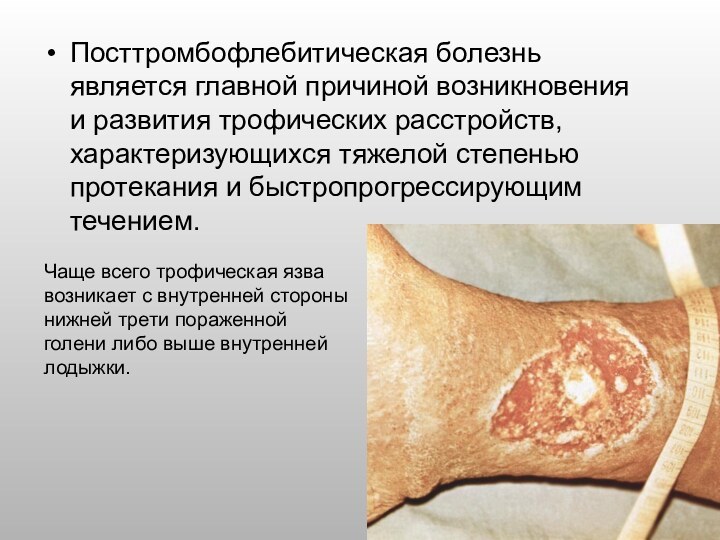
Слайд 12 Посттромбофлебитическая болезнь является главной причиной возникновения и развития
трофических расстройств, характеризующихся тяжелой степенью протекания и быстропрогрессирующим течением.
Чаще всего трофическая язва возникает с внутренней стороны нижней трети пораженной голени либо выше внутренней лодыжки.
Слайд 13
Клиническая картина ПТФБ
В зависимости от преобладания тех
или иных симптомов различают четыре клинические формы посттромбофлебитического синдрома:
отечно-болевую
варикозную
язвенную
смешанную.
Слайд 14
Клиническая картина ПТФБ
Основными симптомами являются чувство тяжести и
боль в пораженной конечности, усиливающаяся при длительном пребывании на
ногах. Боль тянущая, тупая, лишь изредка бывает интенсивной, успокаивается в положении больного лежа с приподнятой ногой.Нередко больных беспокоят судороги икроножных мышц во время длительного стояния и в ночное время. Иногда самостоятельные боли в конечности отсутствуют, но появляются при пальпации икроножных мышц, надавливании на внутренний край подошвы или сдавливании тканей между берцовыми костями.
Отеки обычно возникают к концу дня, после ночного отдыха с возвышенным положением ног они уменьшаются, но полностью не исчезают. При сочетанном поражении подвздошных и бедренных вен отек захватывает всю конечность, при поражении бедренно-подколенного сегмента — только стопу и голень; при вовлечении в патологический процесс берцовых вен — область лодыжек и нижней трети голени.
Слайд 16
Клиническая картина ПТФБ
У 65—70% больных развивается вторичное варикозное
расширение подкожных вен. Для большинства больных типичным является рассыпной
тип расширения боковых ветвей основных венозных стволов на голени и стопе. Сравнительно редко наблюдается расширение основных венозных стволов. Варикозное расширение вен наиболее часто развивается в случае реканализации глубоких вен.Слайд 17 По статистике, всего у 12% пациентов симптомы ПТФС
нижних конечностей появляется уже в первый год развития заболевания.
Данная цифра постепенно увеличивается ближе к шести годам, достигая 40-50 процентов. Притом, приблизительно у 10 процентов пациентов к данному времени уже выявляется наличие трофической язвы.
Слайд 18
Классификация ПТФС
Наиболее известной является классификация G.
H. Pratt (1964) в модификации М.И.Кузина (1966), в соответствии
с которой ПТФС делят наотечно-болевую, варикозную, язвенную и смешанную формы.
Слайд 19
В. С. Савельев и соавт. (1972) делят ПТФС:
по
локализации:
- нижний (бедренно-подколенный), - средний (подвздошно-бедренный), -
верхний (нижняя полая вена) сегменты; по типу:
- локализованный, - распространенный;
по форме:
- отечный, - отечно-варикозный;
по стадиям:
- компенсация, - декомпенсация без трофических нарушений, - декомпенсация с трофическими нарушениями.
Слайд 20 Л. И. Клионер и В. И. Русин (1980)
классифицируют ПТФС:
А – по локализации:
- весь ствол
нижней полой вены или его сегменты (надпочечный, почечный, подпочечный); - подвздошный; - подвздошно-бедренный; - бедренный сегменты.Б – по состоянию проходимости сосуда:
- облитерация, - частичная и полная реканализация.
В – по степени нарушения кровотока:
- компенсированная, - субкомпенсированная, декомпенсированная.
Слайд 21
Дифференциальная диагностика
На первом этапе необходимо провести
дифференциацию первичного варикозного расширения вен, т.е. варикозную болезнь, от
вторичного расширения, которое является признаком посттромбофлебитического синдрома. Посттромбофлебитический синдром характеризуется следующими параметрами: указанием в анамнезе, что пациент перенес тромбоз глубоких вен, тип варикозного расширения вен – «рассыпной», крупные стволы в процесс не вовлечены; преобладанием перфорантного рефлюкса; большой выраженностью трофических расстройств; дискомфортом и болью при ношении эластичных бинтов или чулок, предназначенных для сдавливания поверхностных вен; тромботическими изменениями в глубоких вена при УЗАС.Слайд 22 Также при диагностировании ПТФБ следует исключить наличие компенсаторного
варикозного расширения поверхностных вен, которое возникает из-за того, что
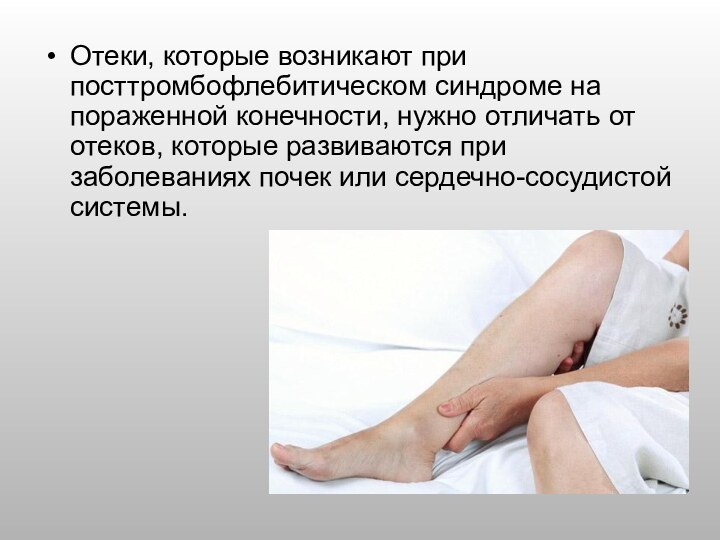
подвздошные вены сдавливаются опухолями, которые исходят из органов брюшной полости, таза и тканей забрюшинного пространства, а также из-за таких врожденных заболеваний, как артериовенозные дисплазии и флебоангиодисплазии нижних конечностей.Слайд 23 Отеки, которые возникают при посттромбофлебитическом синдроме на пораженной
конечности, нужно отличать от отеков, которые развиваются при заболеваниях
почек или сердечно-сосудистой системы.Слайд 24 Если отеки у пациента обусловлены заболеваниями сердца, то
они начинаются со ступней и, затрагивая обе ноги, доходит
до области крестца и боковых поверхностей живота.Если отеки вызваны заболеваниями почек, то помимо отеков на ногах, у пациентов отмечается одутловатость лица в утренние часы, в крови уровень креатинина и мочевины повышен, а в моче повешено содержания белка, эритроцитов и цилиндров.
В обоих случаях не наблюдаются трофические расстройства, которые присущи посттромбофлебитическому синдрому.
Отеки, вызванные посттромбофлебитическим синдромом, имеют характерное увеличение объема конечности за счет мышечного массива. Кроме того, такие отеки распространяются на бедро.
Слайд 25 Конечности могут также отекать при лимфедеме или во
время блокады паховых лимфоузлов, когда отток лимфы затруднен из-за
метастазов опухолей, расположенных в брюшной полости или в забрюшинном пространстве.При первичной лимфедеме отек свое начало берет со стопы, а затем начинает постепенно распространяться на голень. При этом поражение распространяется только на мягкие ткани, что нарушает анатомическую конфигурацию конечности и приводит к характерному развитию отека тыльной стороны стопы по типу «подушки» и невозможности собрать кожу в складку под вторым пальцем стопы. Ткани в результате отека уплотняются, отек не становится меньше, если ногу положить на возвышенность. Цвет кожных покровов не изменен, язвы и расширенные подкожные вены отсутствуют, складки кожи у голеностопного сустава огрубевшие, на коже стопы есть признаки гиперкератоза и папилломатоза. Эти признаки отличают лимфедему от посттромбофлебитического синдрома.
Слайд 26
Диагностика Посттромбофлебитической болезни
Традиционно для того, чтобы оценить
уровень проходимости глубоких вен, широко использовались функциональные пробы, такие
как проба Пратта – 1 и проба Дельбе-Пертеса.
Слайд 27
Проба Пратта-1
После измерения окружности голени (уровень следует отметить,
чтобы повторное измерение провести на этом же уровне) больного
укладывают на спину и поглаживанием по ходу вен опорожняют их от крови. На ногу (начиная снизу) туго накладывают эластичный бинт, чтобы надежно сдавить подкожные вены. Затем больному предлагают походить в течение 10 мин. Появление боли в икроножных мышцах указывает на непроходимость глубоких вен. Увеличение окружности голени после ходьбы при повторном измерении подтверждает это предположение.
Слайд 28
Маршевая проба Дельбе-Пертеса
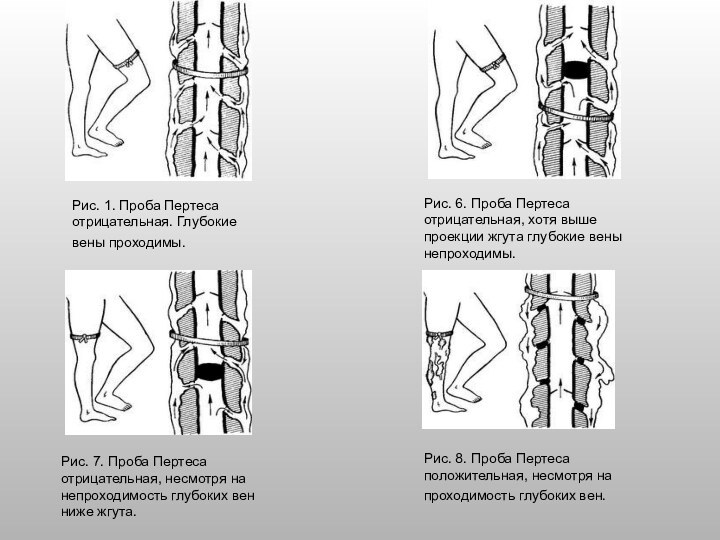
Больному в положении стоя, когда максимально
наполняются подкожные вены, ниже коленного сустава накладывают жгут, сдавливающий
только поверхностные вены. Затем просят больного походить или промаршировать на месте в течение 5-10 мин. Если при этом подкожные вены и варикозные узлы на голени спадаются, значит, глубокие вены проходимы. Если вены после ходьбы не запустевают, напряжение их на ощупь не уменьшается, то результат пробы надо оценивать осторожно, так как он не всегда указывает на непроходимость глубоких вен, а может зависеть от неправильного проведения пробы (сдавление глубоких вен чрезмерно туго наложенным жгутом), от наличия резкого склероза поверхностных вен, препятствующего спадению их стенок. Пробу следует повторить.Слайд 29 Рис. 1. Проба Пертеса отрицательная. Глубокие вены проходимы.
Рис. 6. Проба Пертеса отрицательная, хотя выше проекции жгута
глубокие вены непроходимы. Рис. 7. Проба Пертеса отрицательная, несмотря на непроходимость глубоких вен ниже жгута.
Рис. 8. Проба Пертеса положительная, несмотря на проходимость глубоких вен.
Слайд 30
Диагностика Посттромбофлебитической болезни
Наиболее успешная диагностика тромбоза глубоких вен,
а также посттромботических изменений, которые следуют за ним, может
быть произведена с помощью ультразвукового ангиосканирования с цветным картированием кровотока (УЗАС, триплексного ангиосканирования).Слайд 31 С помощью данного метода можно дать оценить как
изменения, происходящие в структуре вены: ее проходимость, а также
наличие в вене тромботических масс, так и изменения, касающиеся ее функционального состояния: скорость движения крови, состояние клапанов, наличие патологии в токах крови.Слайд 32 При ультразвуковом сканировании ПТФБ различаются признаки тромботического процесса,
который сопровождают явления реканализации, при котором в просвете вены,
имеющей признаки восстановления кровотока, находятся тромботические массы, плотность которой зависит от давности тромбоза, или облитерации, при которой просвет вены и кровоток по ней отсутствует, а венозные стенки и паравазальные ткани уплотнены.Кроме того, выявляется, есть ли клапанная недостаточность глубоких вен, которая выражается в патологическом рефлюксе крови в венах, расположенных в области бедра, на той высоте, где делаются пробы Вальсальвы, а также в венах, расположенных на голени во время проведения рукой или манжетой тонометра проксимальной компрессии. Помимо всего перечисленного с помощью ультразвукового сканировния проводится диагностика перфорантных вен на предмет несостоятельности их клапанов, а также степень расширения подкожных вен.
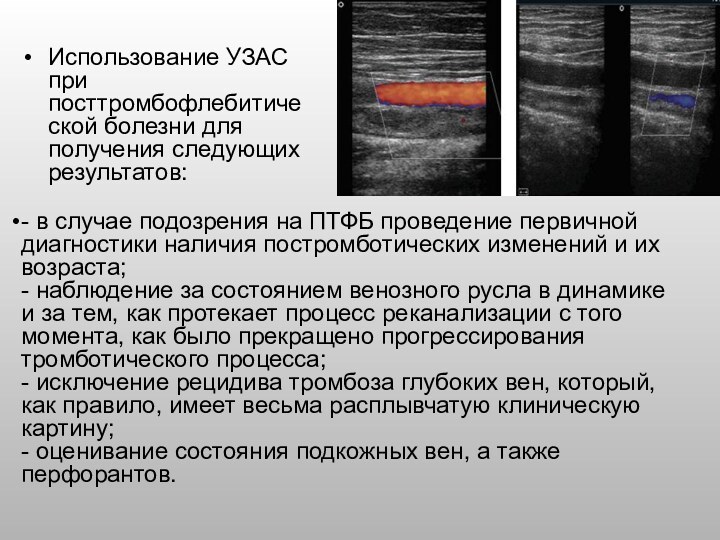
Слайд 33 Использование УЗАС при посттромбофлебитической болезни для получения следующих
результатов:
- в случае подозрения на ПТФБ проведение первичной диагностики
наличия постромботических изменений и их возраста;
- наблюдение за состоянием венозного русла в динамике и за тем, как протекает процесс реканализации с того момента, как было прекращено прогрессирования тромботического процесса;
- исключение рецидива тромбоза глубоких вен, который, как правило, имеет весьма расплывчатую клиническую картину;
- оценивание состояния подкожных вен, а также перфорантов.
Слайд 34
Лечение ПТФС
Посттромбофлебитический синдром лечится преимущественно
консервативными методами, с использованием традиционных мероприятий:
эластической компрессии
коррекции образа
жизнилечебной физкультуры и гимнастики
физиотерапевтических мероприятий
фармакотреапию, с помощью которой купируются явления хронической венозной недостаточности, а также предотвращается повторение тромбоза;
местного лечения трофических расстройств.
Слайд 35
Предотвращение рецидива тромбоза глубоких вен
Пациенты, которые переболели
тромбозом глубоких вен, назначается антикоагулянтная терапия прямыми антикоагулянтами: гепарином,
фраксипарином и фондапаринуксом, а также непрямыми антикоагулянтами: варфарином.Слайд 36 Сроки проведения антикоагулянтной терапии следует определять индивидуально для
каждого исходя из того, по какой причине развивается ТГВ
и почему сохраняются факторы риска рецидива.
Слайд 37
Предотвращение рецидива тромбоза глубоких вен
Если тромбоз глубоких вен
был спровоцирован травмой, операцией, острым заболеванием или длительной иммобилизацией,
то антикоагулянтная терапия проводится в течение трех (если процесс локализован в венах голени) до шести (если процесс локализован в венах бедра) месяцев. Если причину тромбоза установить не удалось, то антикоагулянты рекомендуется принимать не менее шести месяцев.Слайд 38 В случае рецидивирующего тромбоза, подтвержденной тромбофилии, при которой
кровь имеет склонность к тромбозу, онкологических заболеваний, а также,
если был имплантирован постоянный кава-фильтр, антикоагулянты принимаются в течение всей жизни пациента.Слайд 39 В целях профилактики ТГВ при использовании антикоагулянтной терапии
руководствуются принятым стандартом – каждому пациенту индивидуально подбирается дозировка
варфарина, с помощью которого целевые значения МНО должны стать равными 2,5 – 3,0.Беременным и онкологическим больным помимо этого можно назначать прием прямых фракционированных антикоагулянтов, например, фраксипарина, клесана. Если пациенту прием антикоагулянтов противопоказан, например, в анамнезе отмечены геморрагические состояния, геморрагический инсульт, а также желудочно-кишечное кровотечение, то ему назначают дезаггреганты, в частности гепариноиды – сулодексид.
Слайд 40
Использование эластической компрессии
При лечении хронической венозной недостаточности,
а также трофической язвы, расположенной на голени, в обязательном
порядке должна использоваться компрессионная терапия.Слайд 41 Эффективность эластической компрессии подтверждается клиническими наблюдениями над пациентами,
проводившимися в течение нескольких лет. Если эластичные чулки или
бинты подобраны пациенту правильно, то в результате их длительного использования в 90% случаев удается добиться улучшения общего состояния пациентов, а в 90-93% случаев язвы голени заживают.
Слайд 42
Использование эластической компрессии
Использование компрессионного бандажа из эластических бинтов,
имеющих среднюю или короткую степень растяжимости, или компрессионного трикотажа
2-3 класса, который подбирается пациентам строго индивидуально, зависит от того, в какой степени выражены трофические нарушения.Слайд 43 Как правило, в начале лечения при наиболее выраженном
обусловленном мягкотканым компонентом преходящем отеке необходимо использовать бандаж из
эластических бинтов, которые все время поддерживают нужный уровень компрессии в то время, когда отек спадает, и конечность уменьшается в объеме. После того, как объем конечности стабилизируется, рекомендуется перейти на компрессионный трикотаж, например, использовать гольфы.
Слайд 44
Использование эластической компрессии
Если пациенты при ношении компрессионного трикотажа
или бинтов ощущают выраженный дискомфорт, то можно использовать бандаж
из цинксодержащих бинтов Varolast, производимой германской фирмой Hartmann. Благодаря тому, что данные бинты не растягиваются, они используются для создания высокого рабочего давления и низкого давления покоя, избавляя тем самым пациентов от неприятных ощущений и устраняя даже самые стойкие венозные отеки. За счет того, что в состав бинтов Varolast входит цинковая паста, стимулирующая сепаративные процессы, их с успехом применяют при лечении открытых венозных трофических язв. Клинические испытания подтвердили, что бандаж на основе бинта Varolast подходит для эффективного лечения трофических язв.
Слайд 45
Использование эластической компрессии
Для тех пациентов, которые должны использовать
компрессионный трикотаж 3 класса, разработан компрессионный комплект Saphenamed ucv,
в комплект которого входят два гольфа, суммарное давление которых на уровне лодыжки составляет 40 мм. Данный комплект очень прост в одевании, кроме того на время сна можно снять один гольф и уменьшить неприятные ощущения. Кроме того, материал, из которого изготовлен внутренний чулок, включает в себя растительные компоненты, благодаря чему повышается тонус кожи и, а репаративные процессы протекают более успешно.Если у пациента выраженный отек купируется плохо, если есть труднозаживающие язвы или развивается венозная лимфедема, то можно использовать методику интермиттирующей пневматической компрессии, для которой используется специальный аппарат, состоящий из нескольких камер, наполненных воздухом или ртутью. Такой аппарат способен создать условия для последовательной интенсивной компрессии разных сегментов ноги.
Слайд 46
Медикаментозная терапия ПТФБ
Для лечения хронической венозной недостаточности
используется медикаментозная терапия, включающая препараты, способствующие улучшению микроциркуляции и
реологии крови, а также лимфодренажной функции, увеличению венозного тонуса, а также защищающие венозную стенку от повреждений и не позволяющие активированным лейкоцитам выходить в окружающие ткани.
Слайд 47
Медикаментозная терапия ПТФБ
Чаще всего лечение основывается на использовании
поливалентных флеботониках, из которых наиболее эффективный результат достигается путем
приема микронизированной очищенной фракции диосмина (детралекса). Данный препарат снимает отеки, устраняет тяжесть в ногах и судороги икроножных мышц, а также борется с трофическими расстройствами. Положительный результат дает и прием противовоспалительных препаратов в топических формах, например, в виде мазей и гелей, дезаггрегантов, а также проведение курсов инфузионно-реологической терапии.Отечественные врачи-флебологи разработали схему лечения, состоящая из нескольких этапов.
Слайд 48 1 этап. Длительность – 7-10 дней. Назначение: реополиглюкин,
пентоксифиллин, антиоксиданты (например, аскорбиновая кислота, витамин В6,токоферол), нестероидные противовоспалительные
средства.2 этап. Длительность – 2-4 недели. Закрепление эффекта, полученного на 1 этапе. Назначение: препараты для улучшения тонуса вен, микроциркуляции и лимфодренажной функции, например, поливалентные флеботоники (например, детралекс и др.) и репаранты (например, актовегин, солкосерил).
3 этап. Длительность – не менее 1,5 мес. Назначение: поливалентные флеботоники и препараты, оказывающие местное воздействие, такие как мази и гели.
Врачи рекомендуют проводить медикаментозное лечение курсами по 2-2,5 мес через определенный период времени. Лечение назначается индивидуально каждому пациенту в зависимости от общей клинической картины заболевания.
Слайд 49
Занятия лечебной физкультуры и изменение образа жизни
Среди
реабилитационных мероприятий, назначаемых пациенту, перенесшему тромбоз глубоких вен, не
последнее место занимает лечебная физкультура, а также изменение образа жизни больного. Данные мероприятия аналогичны тем, которые проводятся для лечения и профилактики ХВН.
Слайд 51
Лечение посттромбофлебитического синдрома хирургическими методами
В настоящее время в клинической практике нашло применение большое
число разных хирургических вмешательств при посттромботической болезни, однако ни одно из них не является радикальным. И тем не менее хирургическое лечение этого тяжелого заболевания - основной и единственный метод лечения, который может привести к заметному и стойкому улучшению венозного кровотока в пораженной конечности.Объем и характер оперативного вмешательства определяются формой заболевания, локализацией и распространенностью патологического процесса, а также общим состоянием больного и наличием сопутствующих заболеваний.
При отечной форме заболевания, которая обусловлена распространенной или высокой окклюзией глубоких магистральных вен и нарушением лимфооттока в пораженной конечности, могут быть проведены операции по созданию дополнительных путей оттока. К ним относятся операции Пальма, Уоррена-Тайра, Хьюсни и различные модификации других авторов.
Слайд 52 Принцип операции Пальма (Е. Palma, 1958 г.) состоит
в следующем. При наличии сегментарной окклюзии подвздошно-бедренного сегмента улучшение
венозного кровотока достигается путем анастомозирования проходимого участка бедренной вены дистальнее места окклюзии с большой подкожной веной здоровой конечности. Пересеченная в нижней трети бедра и мобилизованная до ее устья большая подкожная вена проводится через тоннель, созданный в подкожной клетчатке лобковой области. Дистальный конец вены вшивается в бедренную вену пораженной конечности.С целью ускорения операции и уменьшения риска повреждения венозного трансплантата B.C. Савельев с соавт. (1972 г.), А.А. Шалимов и И.И. Сухарев (1984 г.) рекомендуют проводить вену в подкожном туннеле над лобком в специальной трубке-проводнике, а для профилактики тромбоза шунта накладывать временное соустье между этой веной и поверхностной бедренной артерией больной конечности.
Слайд 53 Временный артериовенозный шунт, как одна из мер профилактики
тромбоза венозного трансплантата
Мнения различных авторов относительно целесообразности создания
временных артериовенозных соустий весьма разноречивы. А.Н. Веденский (1979 г.) считает, что такое соустье может вызывать значительные нарушения гемодинамики. Напротив, исследования других авторов (Л.И. Клионер, В.И. Русин, 1980 г.; N. В runner, 1976 г.; и др.) свидетельствуют о том, что временные соустья диаметром 3-5 мм и со сбросом крови от 200 до 400 мл/мин обеспечивают проходимость шунтов и не вызывают нарушений гемодинамики.Аутовенозное шунтирование окклюзированного подвздошно-бедренного сегмента может быть осуществлено также путем наложения бедренно-кавального (С. Hardin, 1962 г.) или бедренно-подвздошного (М. Kunlin, 1953 г.) шунта. Подобные вмешательства считаем неоправданными, так как компенсаторные возможности шунта весьма ограничены, а операции травматичны. По тем же соображениям нельзя рекомендовать для широкого клинического применения и операцию Пальма. Рациональная консервативная терапия способствует развитию коллатерального кровообращения, компенсирующего в той или иной степени венозный и лимфатический отток.
Слайд 54 В связи с развитием микрохирургической техники в последние
годы для коррекции лимфооттока предложена операция формирования лимфовенозных анастомозов
на различных уровнях лимфатического русла. Наиболее благоприятные результаты могут быть получены при поэтапном создании максимального числа анастомозов в верхней трети бедра и в верхней трети голени (И.К. Заварина, Т.В. Савченко, 1981 г.).Подводя итоги изложенному, следует отметить, что в большинстве случаев при отечной форме заболевания предпочтение следует отдать консервативной терапии.
Основным условием для развития трофических нарушений на голени при индуративной и индуративно-язвенной формах заболевания является несостоятельность коммуникантных вен, поэтому оперативное вмешательство должно быть направлено на устранение ретроградного тока крови. К таким операциям относятся перевязки коммуникантных вен по Линтону, Кокетту и Фельдеру.
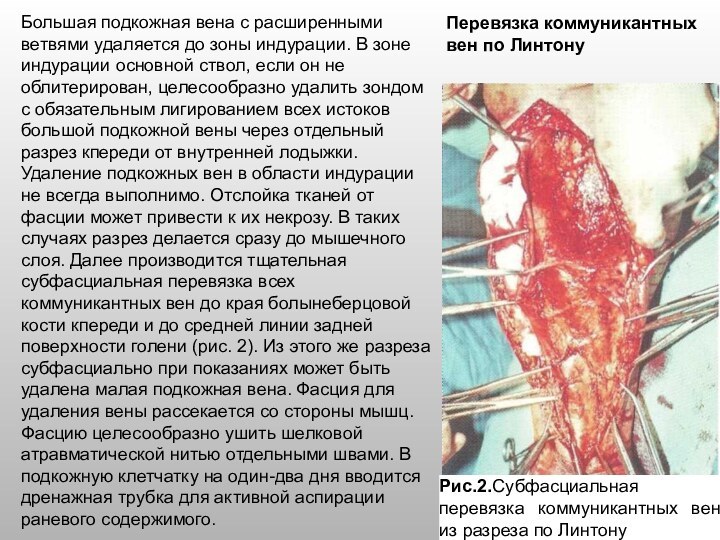
Слайд 55 Р. Линтон (R. Linton) в 1938 г. предложил
производить субфасциальную перевязку несостоятельных коммуникантных вен голени. С 1953
г., наряду с этой операцией, при реканализованных формах заболевания он удалял большую и малую подкожные вены. Коммуникантные вены он рекомендовал перевязывать только по медиальной поверхности голени, так как эта группа вен, по его наблюдениям, поражается в 80-90% случаев. В настоящее время при индуративных изменениях тканей на голени эта операция является операцией выбора.Разрез кожи и подкожной клетчатки делается продольно по внутренней поверхности голени от верхней ее трети до внутренней лодыжки. При необходимости разрез в виде клюшки продлевается за лодыжкой на стопу (рис. 1).
Рис. 1. Разрез по Линтону
Перевязка коммуникантных вен по Линтону
Слайд 56
Большая подкожная вена с расширенными
ветвями удаляется до зоны индурации. В зоне индурации основной
ствол, если он не облитерирован, целесообразно удалить зондом с обязательным лигированием всех истоков большой подкожной вены через отдельный разрез кпереди от внутренней лодыжки. Удаление подкожных вен в области индурации не всегда выполнимо. Отслойка тканей от фасции может привести к их некрозу. В таких случаях разрез делается сразу до мышечного слоя. Далее производится тщательная субфасциальная перевязка всех коммуникантных вен до края болынеберцовой кости кпереди и до средней линии задней поверхности голени (рис. 2). Из этого же разреза субфасциально при показаниях может быть удалена малая подкожная вена. Фасция для удаления вены рассекается со стороны мышц. Фасцию целесообразно ушить шелковой атравматической нитью отдельными швами. В подкожную клетчатку на один-два дня вводится дренажная трубка для активной аспирации раневого содержимого.Рис.2.Субфасциальная перевязка коммуникантных вен из разреза по Линтону
Перевязка коммуникантных вен по Линтону
Слайд 57 Недостатком этого разреза является повреждение лимфатического коллектора, что
может осложниться длительной лимфореей и развитием стойкого лимфатического отека.
Напротив, при расширении лимфатических сосудов этого коллектора разрез по Линтону, по нашему мнению, имеет преимущества в том плане, что одновременно с коррекцией венозного оттока производится лимфангиэктомия. Она выполняется путем иссечения полоски кожи и подкожной клетчатки вместе с лимфатическими сосудами по внутренней поверхности голени. Этому разрезу при не удаленной на голени большой подкожной вене мы отдаем предпочтение даже при выраженном циркулярном индуративном процессе. Но при этом делаем дополнительно продольный разрез до фасции по наружной поверхности голени от верхней или чаще средней трети голени до наружной лодыжки. Из этого разреза надфасциально перевязываются коммуникантные вены и удаляется малая подкожная вена в пределах разреза или до устья при ее поражении.Перевязка коммуникантных вен по Линтону
Слайд 58 Операция Кокетта (F. Cockett, D. Jones, 1953 г.)
предусматривает надфасциальную перевязку коммуникантных вен по внутренней поверхности нижней
трети голени. Свою операцию авторы обосновывают тем, что основной причиной развития трофических язв является недостаточность прямых коммуникантных вен именно в этой области. Разрез по Кокетту делается по внутренней поверхности голени от средней ее трети до медиальной лодыжки, охватывая ее сзади в виде клюшки. Этот метод показан при отсутствии трофических нарушений и возможности радикальной коррекции ретроградного кровотока надфасциально.
Слайд 59
Операция Д. Фельдера
Д. Фельдер и соавт. (D. Felder
et al., 1955 г.) считают, что причиной рецидива трофических
язв после операции Линтона является извращенный кровоток по неудаленным коммуникантным венам по задней и наружной поверхности голени. В связи с этим авторы предлагают производить субфасциальную перевязку коммуникантных вен через продольный разрез, сделанный по средней линии задней поверхности голени от подколенной ямки до ахиллова сухожилия (рис. 3 и 4).
Слайд 60
Рис. 3. Разрез по Фельдеру
Рис. 4. Субфациальная перевязка коммуникантных
вен из разреза по Фельдеру
Слайд 61 При посттромботической болезни клапанный аппарат чаще разрушается и
экстравазальная коррекция клапанов эффекта не дает. В таких случаях
более целесообразны различные модификации реконструктивных операций с восстановлением клапанного аппарата. К ним относятся замещение фрагмента тромбированной бедренной вены участком большой подкожной вены с функционально состоятельными клапанами (рис. 11) или веной, взятой с верхней конечности (П. Бранзеу, Ж. Руссо, 1960 г.); анастомозирование поверхностной бедренной вены с глубокой веной бедра по типу «конец в бок» (А.Н. Веденский, 1975 г.) (рис. 12) или по типу «конец в конец» (А.А. Шалимов, И.И. Сухарев, 1984 г.); анастомозирование поверхностной бедренной вены с латеральной веной, окружающей бедренную кость (И.И. Сухарев, 1981 г.).Рис. 11. Замещение участка бедренной вены сегментом большой подкожной вены с состоятельными клапанами
Рис. 12. Формирование анастомоза поверхностной бедренной вены с глубокой веной бедра
Слайд 62 Предложения ученых по созданию искусственных клапанов не находят
в клинической практике широкого применения из-за несовершенства методов и
неудовлетворительных отдаленных результатов. Осуществленная в 1965 г. Psathakis операция по созданию искусственного клапанного механизма из сухожилия нежной мышцы, проведенного между подколенной артерией и веной и подшитого к сухожилию двуглавой мышцы, не оправдала возлагавшихся на нее надежд, так же как и другие виды создания искусственных клапанов из культи большой подкожной вены, из складки стенки бедренной вены и др. Определенный оптимизм вызывает применение микрохирургической техники при разработке операций по созданию искусственных клапанов ( Н.Ф. Дрюк, 1983 г.).Выбор метода обезболивания зависит от характера оперативного вмешательства, общего состояния больного и его индивидуальных особенностей.