Слайд 2
План лекции
Распространенность СД
Как инсулин снижает сахар?
Классификация СД
Диагностика СД и других нарушений углеводного обмена
Патогенез СД 1
типа и 2 типа
Клиника
Лечение
Осложнения СД
Слайд 3
инсулин
Состоит из 51 аминокислоты, из 2 аминокислотных цепей,
соединенных дисульфидными мостиками.
Важные мишени: печень, жировая ткань, мышцы
Действует на
эти ткани через рецепторы:
Усиливает синтез гликогена и процессы гликолиза
Подавляет гликогенолиз и глюконеогенез, липолиз
Снижает сахар крови (усиливает утилизацию глюкозы и снижает ее продукци.)
Слайд 4
Сахарный диабет -
группа метаболических заболеваний, характеризующихся
гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина
или обоих этих факторов
(ВОЗ, 1999)
Слайд 5
Рост диабета в мире
30 million people in 1985
189
million people in 2003
324 million projected for 2025
72% increase
Слайд 6
Ежегодные темпы роста
2010
2000
Год
2050
Распространенность сахарного диабета 2 типа
Слайд 7
УЩЕРБ, НАНОСИМЫЙ СД
Частота инфарктов и инсультов в
2-4 раза выше
ХПН - в 5-6 раз чаще
слепота -
в 10 раз чаще
гангрена - в 20 раз чаще
нарушение формирования плода - в 6 раз чаще
уменьшение продолжительности жизни на 10-20 %
смертность - в 2 раза выше
Слайд 8
Механизм действия инсулина
Транспорт глюкозы в клетки инсулинзависимых тканей,
т.е. усвоение глюкозы
↑ гликогеносинтеза
↑ аэробного гликолиза
↓ сорбитоловый путь окисления
глюкозы
Анаболический гормон (синтез белка)
↑ липогенез
↓ кетогенез
Уравновешивает контринсулярные гормоны – гликемия натощак 3,3-5,5 ммоль/л
Слайд 9
Классификация СД, (ВОЗ, 1999)
СД 1 типа – 10%,(деструкция
β-клеток), абсолютная инсулиновая недостаточность
СД 2 типа – 90%, инсулинорезистентность
и дефект секреции инсулина
Гестационный СД
Специфические типы СД
А. Генетические дефекты β-клеток
Б. Генетические дефекты в действии инсулина
В. Болезни экзокринной части П.Ж.
Г. Эндокринопатии
Д. СД, индуцированный лекарствами и химикалиями
Е. Инфекции
Ж. Необычные формы иммуноопосредованного СД
З. Генетические синдромы
Слайд 10
Патогенез СД 1 типа (Айзенберг)
1 стадия – генетическая
предрасположенность, обусловленная генами HLA-системы (DR3,DR4)
2 стадия – триггирование (инициация)
иммунных процессов=инсулит
3 стадия – активация иммунных процессов
4 стадия – прогрессивное ↓ секреции инсулина
5 стадия – клинически явный манифестный СД (деструкция 90% β-кл)
6 стадия – полная деструкция β-клеток
Слайд 12
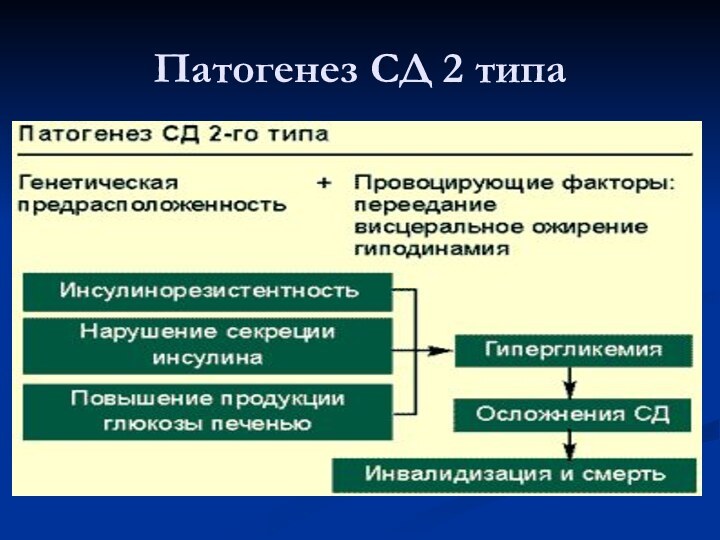
Патогенез СД 2 типа
Инсулинорезистентность ИР – это снижение
чувствительности периферических тканей к биологическому действию инсулина
Дисфункция β
клеток - уменьшение их числа, снижение чувствительности к глюкозе, снижение первой (ранней) фазы секреции инсулина, гиперинсулинемия
Слайд 13
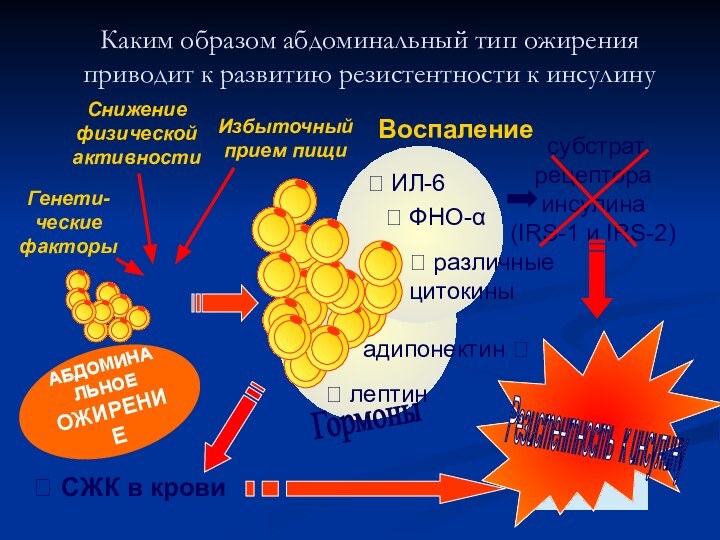
Снижение
физической
активности
Избыточный
прием пищи
Генети-
ческие
факторы
АБДОМИНАЛЬНОЕ
ОЖИРЕНИЕ
адипонектин ?
?
лептин
? ИЛ-6
? ФНО-α
субстрат
рецептора
инсулина
(IRS-1 и IRS-2)
?
СЖК в крови
? различные
цитокины
Резистентность к инсулину
Гормоны
Каким образом абдоминальный тип ожирения
приводит к развитию резистентности к инсулину
Воспаление
Слайд 15
Диагностика нарушений углеводного обмена
Слайд 16
Факторы риска СД
СД у родственников 1 линии родства
Ожирение,
низкая физическая активность
Дети с массой при рождении >4 кг
Женщины,родившие
детей массой >4 кг
Женщины с гестационным СД, СПКЯ
АГ>140/90 мм.рт.ст.
Гипергликемия в анамнезе
Наличие жажды, полиурии, похудания, рецидивирующих гнойно-воспалительных заболеваний
Слайд 17
Показания к тесту на толерант -ность к глюкозе
– сахар крови менее 6,1 мм/л, но выше 5,6
мм/л.
Сахар крови определяем натощак, затем
Прием 75 г сухой глюкозы, растворенной в 300 мл воды
дети - 1,75 г/кг (не более 75г)
Затем сахар крови определяем через 2 часа
При отсутствии показаний ВСЕХ >45 лет тестировать на СД
Слайд 18
Диагностика СД
НвА1с≥6,5% DCCT (5,7-6,4% - преддиабет)
Или
Гликемия натощак ≥
7,0 (плазма, голод 8 ч)
Или
Гликемия через 2 ч ≥
11,1 при ОГТТ
Или
У больного с классическими симптомами гипергликемии гликемия ≥ 11,1
Слайд 20
Клиника СД 1 типа – клиника дефицита инсулина
Гипергликемия
Глюкозурия
Полиурия
Полидипсия,
полифагия
Сухость кожи и слизистых
Слабость
Похудание
Запах ацетона, кетонурия, кетонемия (тошнота, рвота,
боли в животе)
Гепатомегалия (стеатоз)
Слайд 21
Лечение СД
Диетотерапия
Сахароснижающие препараты
СД 1 –
только инсулинотерапия
СД 2 – таблетированные и инсулинотерапия
Дозированные
физические нагрузки
Обучение больных в ШД
Самоконтроль
Слайд 22
Инсулины
Короткого действия
актрапид, хумулин R, инсуман-рапид
Начало действия
30 мин
Пик действия 2 часа
Общая продолжительность 6-8 часов
Ультракороткого действия
новорапид, хумалог, апидра
Начало действия 0-15 мин
Пик действия 1 часа
Общая продолжительность 3 часа
Пролонгированного действия
протафан, хумулин NPH, инсуман-базал
Начало действия 2 часа
Пик действия 6-8 часов
Общая продолжительность 16-18 часов
Беспиковые длительного действия (24 ч)
Лантус (гларжин), Левемир (детемир),
Слайд 23
Рекомендуемые режимы введения инсулина
√ Базис – болюсный
режим (интенсифицированная терапия): перед завтраком , обедом и ужином
– инсулин короткого или ультракороткого действия, перед завтраком и перед сном (или перед ужином) – в равных дозах инсулин средней продолжительности действия.
√ Перед завтраком, обедом и ужином – инсулин короткого или ультракороткого действия, перед завтраком или перед сном – беспиковый инсулин.
Слайд 24
Пероральные сахароснижающие препараты – лечение СД 2 типа
Секретогоги
(Стимуляция секреции инсулина)
Производные сульфанилмочевины
Гликлазид: диабетон, диабетон MR
Глимепирид: амарил
Гликвидон: глюренорм
Глибенкламид:
манинил
Меглитиниды
Репаглинид новонорм
Натеглинид старликс
Слайд 25
Пероральные сахароснижающие препараты
Препараты, улучшающие чувствительность к инсулину
(Снижение
продукции глюкозы печенью и снижение ИР)
Бигуаниды
Метформин сиофор, глюконил,
глюкофаж
Тиазолидиндионы
Пиоглитазон актос
Розиглитазон авандия
Слайд 26
Пероральные сахароснижающие препараты
Препараты, блокирующие всасывание углеводов в кишечнике
Ингибиторы
ά-глюкозидазы
Акарбоза глюкобай
Слайд 27
Механизм действия новых сахароснижающих препаратов
Агонисты рецепторов GLP-1 (exenatide,
BYETTA аналог секрета ядозуба, 2 р/д п/к)
Стимуляция выделения инсулина
Ингибирование
секреции глюкагона
Замедление эвакуации пищи из желудка
Снижение веса
Улучшение функции β-клеток (регенерация?)
Ингибиторы DPP-IV (sitagliptin) ЯНУВИЯ
Стимуляция выделения инсулина
Ингибирование секреции глюкагона
Улучшение функции β-клеток (регенерация?)
Слайд 28
Критерии компенсации углеводного обмена
Слайд 29
Осложнения СД
Острые – комы
-кетоацидотическая
-гиперосмолярная
-гипогликемическая
-лактацидотическая
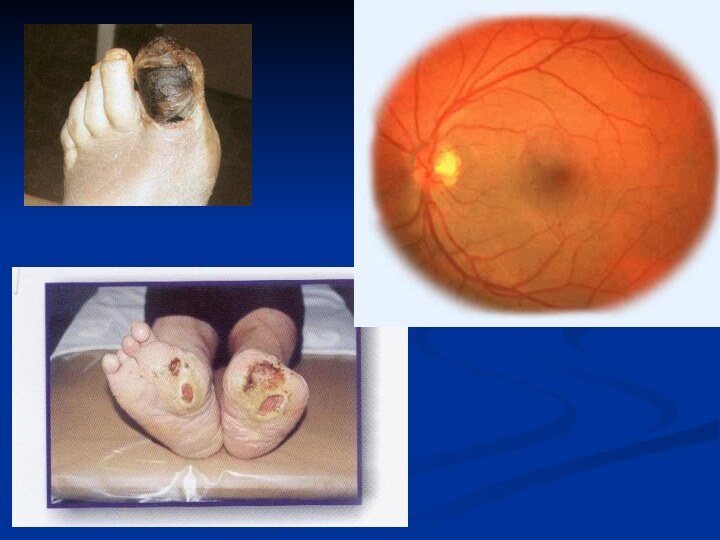
Поздние=сосудистые
-макроангиопатии: ИБС,инфаркт,инсульты
-микрангиопатии: Д ретинопатия, Д
нейропатия, Д нефропатия, синдром диабетической стопы: нейропатическая и ишемическая
формы
Слайд 31
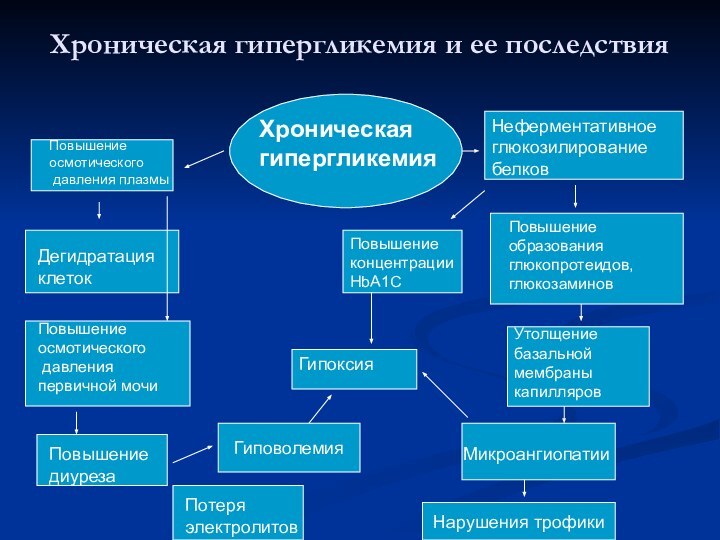
Хроническая гипергликемия и ее последствия
Хроническая гипергликемия
Повышение осмотического
давления
плазмы
Дегидратация клеток
Повышение осмотического
давления первичной мочи
Повышение диуреза
Потеря электролитов
Гиповолемия
Гипоксия
Неферментативное глюкозилирование
белков
Утолщение базальной мембраны капилляров
Микроангиопатии
Нарушения трофики
Повышение концентрации НbA1C
Повышение образования глюкопротеидов,глюкозаминов
Слайд 32
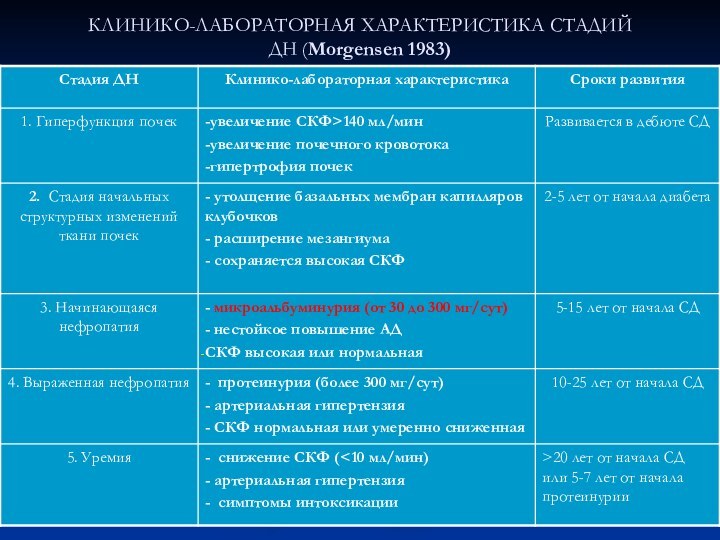
КЛИНИКО-ЛАБОРАТОРНАЯ ХАРАКТЕРИСТИКА СТАДИЙ
ДН (Morgensen 1983)
Слайд 33
Классификация хронической болезни почек
*«0» стадия - наличие факторов
риска ХБП при СКФ ≥ 90 мл/мин.
Больные подлежат
наблюдению и вмешательствам, приводящим
к снижению риска развития почечной патологии.
Слайд 34
Формула Кокрофта-Голта (для взрослых):
Формулы для расчета клубочковой фильтрации
(КФ)
* - Коэффициент для женщин = 0.85, для мужчин
= 1
(140 – Возраст) х Вес (кг) х Коэф*.
КФ = ⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯⎯
0.82 х Сыв. креатинин (мкмоль/л)
Формула Шварца (для детей):
40 х Рост (см)
КФ = ⎯⎯⎯⎯⎯⎯⎯
Сыв. креатинин (мкмоль/л)
Слайд 35
ДИАГНОСТИКА ДН
МАРКЕР ДН 3 ст – МАУ
СКРИНИНГ
НА МАУ 1 РАЗ В ГОД:
-- БОЛЬНЫМ СД1 СТАРШЕ
12 ЛЕТ
-- БОЛЬНЫМ СД1 С ДЛИТЕЛЬНОСТЬЮ СД1 БОЛЕЕ 5 ЛЕТ
-- БОЛЬНЫМ СД2 – ЕЖЕГОДНО С МОМЕНТА ДИАГНОСТИКИ
ADA – 2005
EASD - 1999
Слайд 36
ТЕХНИКА ПРОВЕДЕНИЯ СКРИНИНГА НА МАУ
Слайд 37
ПРОФИЛАКТИКА и ЛЕЧЕНИЕ ДН – КОНТРОЛЬ ФАКТОРОВ РИСКА
ГИПЕРГЛИКЕМИЯ
ГИПЕРТОНИЯ
ГИПЕРЛИПИДЕМИЯ
КУРЕНИЕ
Слайд 38
АТ1
Сокращение,
усиление роста
и пролиферации
АТ2
Ангиотензин II
эндотелий
Ангиотензин I
Ангиотензиноген
ренин
КИНИНАЗА II (АПФ)
Ангиотензин
(1-7)
АТх
В2
PGI2
NO
EDHF
Релаксация, торможение роста и пролиферации
Кининогены
Брадикинин
неактивные кинины
ингибиторы АПФ
гладкомышечная клетка
калликреины
PAI
Антифибриноли-
тический эффект
Слайд 39
Ингибиторы АПФ – препараты первого ряда для лечения
АГ в сочетании с диабетической нефропатией, ИБС, сердечной недостаточностью.
иАПФ
– золотой стандарт в нефропротекции
Рекомендации ВОЗ/Международное Общество гипертонии (1997)
Доклад российских экспертов по гипертонии (2000)
Слайд 40
Кетоацидотическая кома – дефицит инсулина
Интеркуррентные заболевания
Нарушения диеты
В 20%
- поздняя диагностика СД
Недостаточная доза инсулина или прекращение введения
Стресс
Хирургические
вмешательства
НАРУШЕНИЕ ТЕХНИКИ ВВЕДЕНИЯ
ИСТЕКШИЙ СРОК инсулина
Слайд 41
Лечение диабетического кетоацидоза
-
борьба с дегидратацией и гиповолемическим шоком
восстановление
физиологического кислотно-щелочного состояния
нормализацию электронного дисбаланса
лечение сопутствующих заболеваний
Слайд 42
Лечение КА комы
в/в короткий инсулин 0,05-0,1 ед/кг/час на
физ. растворе
ежечасное снижение гликемии не более, чем 2-4 ммоль/час
При
гликемии 10 ммоль/л доза инсулина уменьшается вдвое, подключить в/в введение 5% раствора глюкозы, альбумин, плазма, реополиглюкин и др.
Кристаллоиды и каллоиды 4:1
инфузионная терапия – суточная потребность:
до 1 года 1000
от 1-5 лет 1500
от 5-10 лет 2000
от 10 до 15 лет 2000-3000 мл
первые 6 ч- 50% , в следующие 6 ч - 25%, в оставшиеся 12 ч – 25% суточной потребности в жидкости.
Слайд 43
Коррекция К
[(К в норме – К больного)
х массу тела х % внеклеточной жидкости] +
физиологическая
потребность в жидкости
% внеклеточной жидкости:
до 2 лет – 40%
2-5 лет – 30%
старше 5 лет – 20%
Физиологическая потребность в калии:
До 2 лет – 2 мг/кг/сутки
Старше 2 лет – 1 мг/кг/сутки