- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Спинномозговая анестезия
Содержание
- 2. В данной презентации использовались данные опубликованных работ
- 3. Для успешного выполнения спинномозговой анестезии необходимо знать анатомию позвоночника и спинного мозга.
- 4. ПозвоночникПозвоночный канал проходит от большого затылочного отверстия
- 6. Связки позвоночникаПластины позвонков соединяются желтой связкой, а
- 7. Оболочки спинного мозгаСпинномозговой канал имеет три соединительнотканные
- 8. Спинной мозгРасполагается на протяжении от большого затылочного
- 9. Кровоснабжение спинного мозгаСМ снабжается спинальными ветвями позвоночной,
- 10. Спинномозговая жидкостьСпинной мозг омывается СМЖ, которая играет
- 11. Корешки спинного мозга и спинно-мозговые нервы Каждый
- 13. 16 августа 1897 г. А.Бир впервые применил
- 14. Местные анестетикиИз местных анестетиков (МА) для СА
- 15. Физические характеристики растворов анестетиков Плотность (dencity) -
- 16. Иглыа) Игла Quincke (Квинке) б) Игла "карандашного" типа (Pencilрoint)
- 17. Калибр иглы. От него зависят частота такого
- 18. Меры профилактики ППГБИспользовались иглы малого диаметра: 22-25G.
- 19. Таким образомЧастота ППГБ уменьшается у взрослых старше
- 20. Показания и противопоказания к проведению САПоказания: Все
- 21. Техника пункции.Линия, соединяющая высшие точки гребней подвздошных
- 23. Осмотр пациента накануне операции. Изменения позвоночника в
- 24. Пункция субдурального пространства выполняется в положении пациента
- 25. Положение лёжа на боку: нижние конечности максимально
- 26. Истечение ликвора из иглы – абсолютный признак
- 27. В случае недостаточного поступления ликвора из иглы,
- 28. Какой доступ предпочтителен, медиальный или парамедиальный ?Каждый
- 29. Срез спинальной иглы должен быть ориентирован вдоль
- 30. Вводить анестетик можно только после появления ликвора
- 31. Смещение иглы во время введения раствора -
- 32. Мониторинг В обычных случаях вполне достаточно пульсоксиметрии
- 33. Скорость развития анестезии После введения местного анестетика
- 34. Ингаляция кислорода Дыхание кислородно-воздушной смесью через легкую
- 35. Седативная терапия Следует помнить, что внутривенное введение
- 36. Транспортировка после операции После окончания операции необходимо
- 37. Анестезия не развилась. Анестетик введен не в
- 38. Тошнота и рвота Острая ишемия головного мозга
- 39. ОСЛОЖНЕНИЯ СПИНАЛЬНОЙ АНЕСТЕЗИИ: РАССТРОЙСТВА КРОВООБРАЩЕНИЯ Эфферентная симпатическая
- 40. Первичные механизмы гемодинамических реакций и расстройств при
- 41. ОСЛОЖНЕНИЯ СПИНАЛЬНОЙ АНЕСТЕЗИИ: НЕВРОЛОГИЧЕСКИЕ РАССТРОЙСТВА Неврологические расстройства,
- 42. В 1953, два пациента, Cecil Roe и
- 43. Травматические осложнения Как правило, являются результатом повреждения
- 44. Нейротоксические расстройства Токсическое действие на нервные волокна
- 45. Токсические расстройства могут иметь следующие клинические проявления:слабость
- 46. Постпункционный синдром Это явление осложнило первые два
- 47. Изменения в технике пункции позволили сократить частоту
- 48. И все таки…Неизвестно, почему этот синдром чаще
- 49. Диагностика и лечение постпункционной головной боли -
- 50. Лечение ППГБ.Пассивная тактика: постельный режим инфузионная терапия
- 51. Боль в спине после СА Это осложнение
- 52. В последнее время все чаще публикуются работы
- 53. Несколько простых советов.Во-первых, не следует безоговорочно верить
- 54. Во-вторых, как и в любом другом деле,
- 55. В-третьих, главным ключом к успеху можно считать
- 56. В-четвертых, при СА необходимо уметь отличать изменения
- 57. В-пятых, при СА различные изменения в состоянии
- 58. И наконец, главное. СА не является тем
- 59. Скачать презентацию
- 60. Похожие презентации
В данной презентации использовались данные опубликованных работ в журнале «Вестник интенсивной терапии» за период 2002-2009 гг., а также материалы с сайта «Шурыгин СМА при КС»


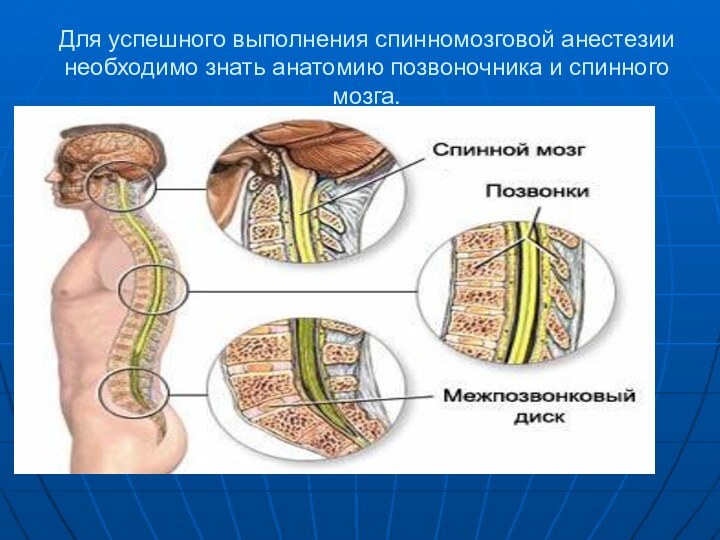







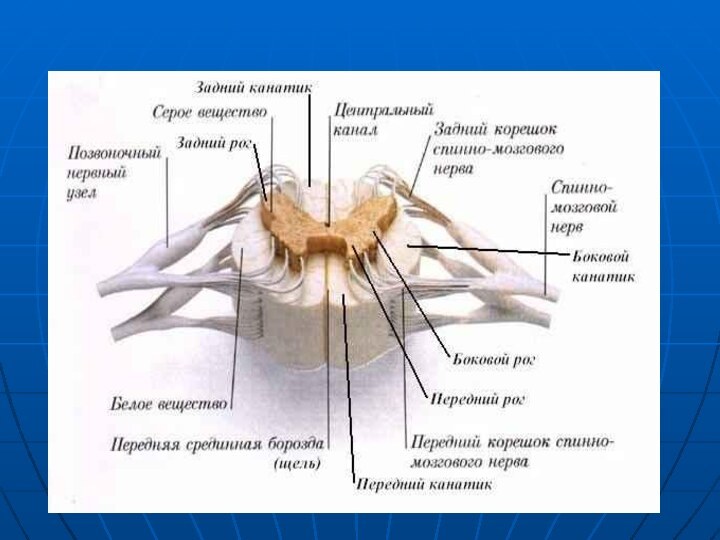












































Слайд 3 Для успешного выполнения спинномозговой анестезии необходимо знать анатомию
позвоночника и спинного мозга.
Слайд 4
Позвоночник
Позвоночный канал проходит от большого затылочного отверстия до
крестцовой щели, но при этом субарахноидальное пространство обычно заканчивается
на уровне второго крестцового позвонкаПозвоночный столб состоит из 7 шейных, 12 грудных и 5 поясничных позвонков с прилегающими к ним крестцом и копчиком . Он имеет несколько клинически значимых изгибов. Наибольшие изгибы кпереди (лордоз) расположены на уровнях С5 и L4-5 , кзади – на уровнях Th5 и S5 . Эти анатомические особенности в совокупности с баричностью местных анестетиков играют важную роль в сегментарном распределении уровня спинального блока.
Слайд 6
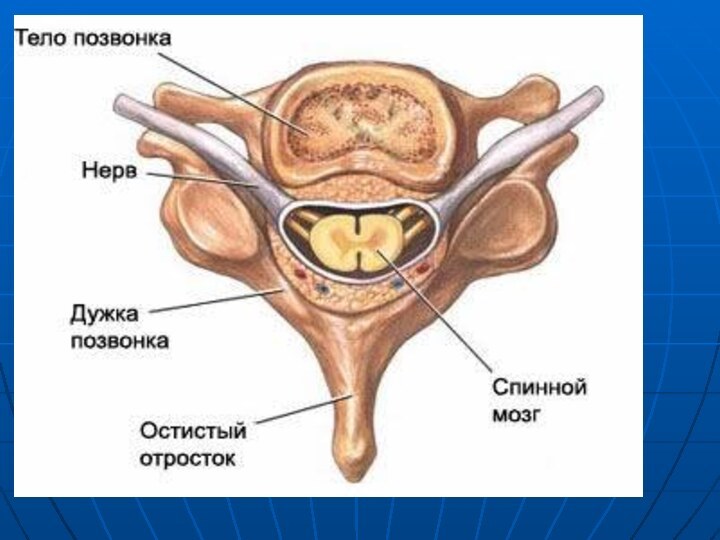
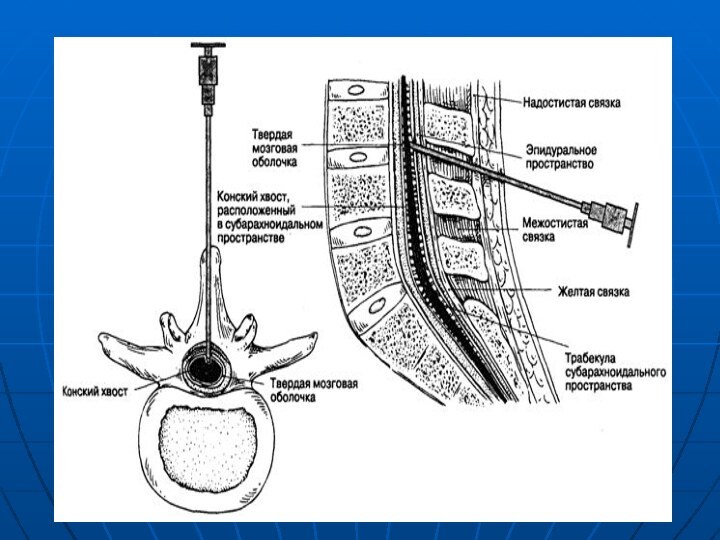
Связки позвоночника
Пластины позвонков соединяются желтой связкой, а задние
остистые отростки – межостистыми связками. По наружной поверхности остистых
отростков С7 - S1 проходит надостистая связка. Ножки позвонков не соединены связками, в результате образуются межпозвонковые отверстия, через которые выходят спинно-мозговые нервы ( Желтая связка состоит из двух листков, сращенных по средней линии под острым углом. В связи с этим она как бы натянута в виде «тента». Желтая связка тоньше по средней линии (2-3 мм) и толще по краям (5-6 мм). В целом, она имеет наибольшую толщину и плотность на поясничном
Слайд 7
Оболочки спинного мозга
Спинномозговой канал имеет три соединительнотканные оболочки,
защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку
и мягкую мозговую оболочку. Эти оболочки участвуют в формировании трех пространств: эпидурального, субдурального и субарахноидального Непосредственно СМ и корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка. Субарахноидальное пространство ограничено двумя прилегающими друг к другу оболочками - паутинной и твердой мозговой.
Слайд 8
Спинной мозг
Располагается на протяжении от большого затылочного отверстия
до верхнего края второго (очень редко третьего) поясничного позвонка.
Его средняя протяженность составляет 45 см. У большинства людей СМ заканчивается на уровне L 2 , в редких случаях достигая нижнего края 3-го поясничного позвонка. Вдоль передней поверхности спинного мозга проходит передняя медиальная борозда, которая на поперечном сечении выглядит вдающейся в спинной мозг на глубину в 3 мм.
Слайд 9
Кровоснабжение спинного мозга
СМ снабжается спинальными ветвями позвоночной, глубокой
шейной, межреберных и поясничной артерий. Передние корешковые артерии входят в
спинной мозг поочередно – то справа, то слева (чаще слева). Задние спинальные артерии являются ориентированными вверх и вниз продолжениями задних корешковых артерий. Тип кровоснабжения спинного мозга зависит от уровня вхождения в спинно-мозговой канал самой большой по диаметру корешковой артерии – так называемой артерии Адамкевича.).Нижняя половина спинного мозга снабжается только одной артерией Адамкевича. Повреждение данной артерии, компрессия ее эпидуральной гематомой способны вызвать тяжкие и необратимые неврологические последствия.
От СМ кровь оттекает через извилистое венозное сплетение которое также располагается в мягкой оболочке и состоит из шести продольно ориентированных сосудов.
Слайд 10
Спинномозговая жидкость
Спинной мозг омывается СМЖ, которая играет амортизирующую
роль, защищая его от травм) СМЖ представляет собой ультрафильтрат
крови (прозрачная бесцветная жидкость), который образуется хориоидальным сплетением в боковом, третьем и четвертом желудочках головного мозга. Скорость продукции СМЖ составляет около 500 мл в день, поэтому даже потеря ее значительного объема быстро компенсируется.
Слайд 11
Корешки спинного мозга и спинно-мозговые нервы
Каждый нерв
образуется за счет соединения переднего и заднего корешка спинного
мозга. Задние корешки имеют утолщения – ганглии задних корешков, которые содержат тела нервных клеток соматических и вегетативных сенсорных нервов. Передние и задние корешки по отдельности проходят латерально через паутинную и твердую мозговую оболочку прежде, чем объединиться на уровне межпозвоночных отверстий, формируя смешанные спинно-мозговые нервы. Всего существует 31 пара спинно-мозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и одна копчиковая.Слайд 13 16 августа 1897 г. А.Бир впервые применил спинномозговую
анестезию 0,5% раствором кокаина при резекции голеностопного сустава по
поводу его туберкулёзного поражения. Операция прошла довольно успешно, но после неё у пациента развилась тяжёлая головная боль с неукротимой рвотой. За этой операцией последовало ещё пять операций, выполненных в условиях спинномозговой анестезии Применялся 0,5 - 1% раствор кокаина (от 0,5 до 3 мл). Во всех случаях успешно была достигнута полная анестезия и операции протекали совершенно безболезненно. У четырех из шести своих первых пациентов А.Бир получил в раннем послеоперационном периоде почти весь комплекс возможных осложнений (головную боль, тошноту, рвоту, боли в спине).
Слайд 14
Местные анестетики
Из местных анестетиков (МА) для СА в
основном применяются бупивакаин (маркаин) Другие МА (этидокаин, тетракаин, мепивакаин)
в настоящее время - большая редкость. Заметное число исследований в последние годы посвящено ропивакаину (наропину - менее кардиотоксичен, чем бупивакаин, но действует короче), В клинической практике почти всеми и почти везде используется бупивакаин. Видимо, основным аргументом "за" является большая продолжительность его действия (90 - 240 мин без адъювантов), ибо по частоте различных неблагоприятных побочных эффектов бупивакаин является лидером среди амидных анестетиков.Обращает на себя внимание, что МА для спинальной анестезии используются в основном в гипербарических растворах. В некоторых странах, например, в США, это требование является обязательным. Увеличение плотности раствора достигается в основном добавлением 7,5 - 10% раствора глюкозы (декстрозы). Считается, что применение гипербарических растворов уменьшает частоту развития чрезмерно высоких (>Т4) блоков, так как распространение анестетика ограничивается грудным кифозом.
Слайд 15
Физические характеристики растворов анестетиков
Плотность
(dencity) - базовая физическая
характеристика раствора. Это масса в граммах одного миллилитра раствора
(или ликвора) при данной температуре.. Раньше этот показатель имел название "удельный вес".Относительная плотность (specific gravity) - отношение плотности раствора к плотности воды при данной температуре
Тяжесть (баричность) (baricity) - отношение плотности раствора местного анестетика к плотности ликвора пациента при данной температуре. Этот показатель определяет поведение раствора анестетика в ликворе. В связи с тем, что плотность ликвора в даже в пределах нормы довольно вариабельна, по своей баричности один и тот же раствор анестетика может различаться у разных людей. Баричность раствора Вы никогда не встретите на этикетке флакона.
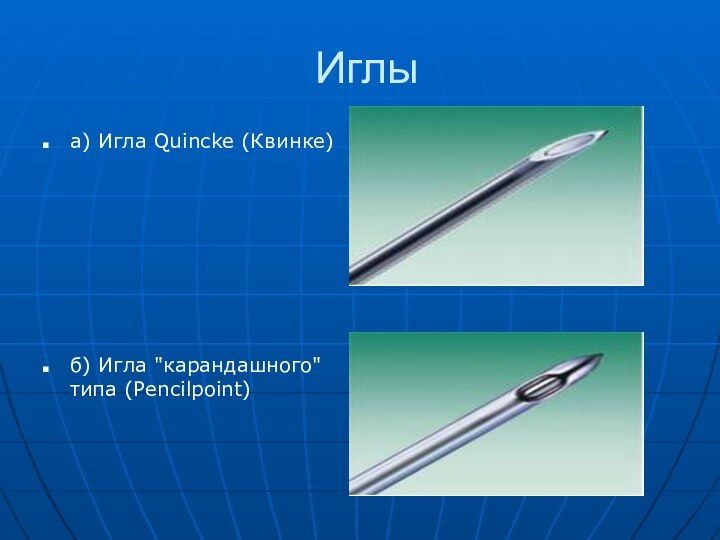
Слайд 17
Калибр иглы.
От него зависят частота такого неприятного
осложнения, как постпункционная головная боль (ППГБ) и техническая простота
пункции. Чем толще игла, чем проще выполняется пункция, но чаще возникает ППГБ. Мы пользуемся иглами калибра 22-25G, случаи возникновения ППГБ становятся редки. Вместе с тем, ожидание ликвора в павильоне тонкой иглы может растянуться на 30-40 секунд. для тех случаев, когда запас времени минимален и манипуляция должна быть выполнена быстро. Следует иметь в виду, что тонкие иглы (24G и тоньше)при прохождении через ткани всегда отклоняются от прямого направления. Это явление служит основной причиной неудач при пункции тонкой иглой без использования специальной жесткой иглы-проводника. Мы используем одноразовые иглы Spinocan 25G (типа Квинке) фирмы Braun - превосходное качество Хорошей репутацией также пользуются иглы фирм Portex и Arrow.
Слайд 18
Меры профилактики ППГБ
Использовались иглы малого диаметра: 22-25G.
Пункция
производилась в положении пациента на боку только парамедиальным доступом.
Больным
с предполагаемым высоким риском развития ППГБ в премедикацию назначался гутрон (мидодрин) для устранения дилатации сосудов.Адекватная анестезия места пункции с целью предотвращения натяжения связочного аппарата позвоночника.
При повторных СА вопрос о проведении анестезии решался индивидуально: при отсутствии ППГБ после предыдущей анестезии, СА выполнялась.
Не допускалось вращение иглы более чем на 45○ с целью идентификации субдурального пространства.
Игла вводилась срезом параллельно волокнам твёрдой мозговой оболочки.
Удаление иглы проводилось без отсоединения шприца.
В первые трое суток назначалось обильное питье.
Слайд 19
Таким образом
Частота ППГБ уменьшается у взрослых старше 60
лет. Максимальная частота отмечается в возрастной группе от 18
до 30 лет.Частота случаев выше у пациентов с низким индексом массы тела (вес/рост)
Пол: ППГБ встречается в два раза чаще у женщин, чем у мужчин.
Головные боли до выполнения СА в три раза увеличивают риск ППГБ по сравнению с группой больных, не страдающих головными болями до выполнения процедуры.
Диаметр иглы менее 22G увеличивает риск ППГБ до 6-8%.
Срез иглы: Тип Pencilpoint наиболее безопасен.
Слайд 20
Показания и противопоказания к проведению СА
Показания: Все операции
на органах, расположенных ниже диафрагмы, особенно в ситуациях, когда
по тем или иным причинам проведение других методов анестезии по тем или иным причинам не желательно.Противопоказания:
Относительные: гиповолемия, декомпенсированные пороки сердца, частые головные боли в анамнезе, кахексия, искривления позвоночника, повышенная нервная возбудимость.
Абсолютные: воспалительные и гнойничковые процессы в месте пункции, сепсис, анемия тяжелой степени, психические заболевания, отказ пациента от проведения этого вида анестезии, аллергия к местному анестетику.
Слайд 21
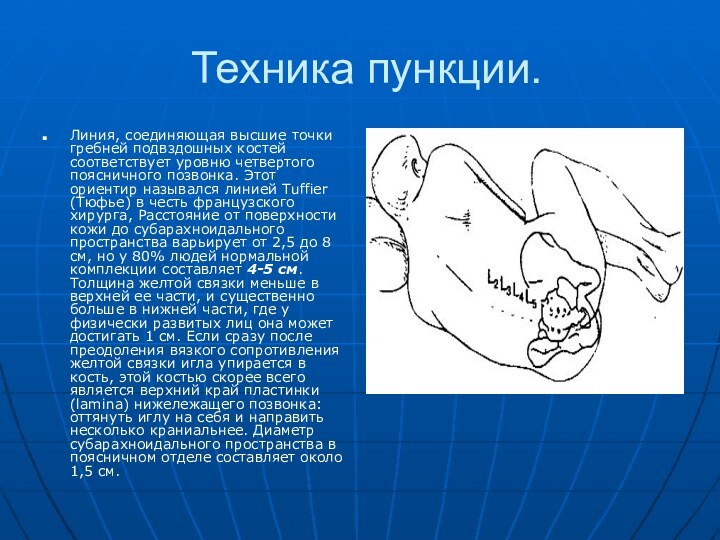
Техника пункции.
Линия, соединяющая высшие точки гребней подвздошных костей
соответствует уровню четвертого поясничного позвонка. Этот ориентир назывался линией
Tuffier (Тюфье) в честь французского хирурга, Расстояние от поверхности кожи до субарахноидального пространства варьирует от 2,5 до 8 см, но у 80% людей нормальной комплекции составляет 4-5 см. Толщина желтой связки меньше в верхней ее части, и существенно больше в нижней части, где у физически развитых лиц она может достигать 1 см. Если сразу после преодоления вязкого сопротивления желтой связки игла упирается в кость, этой костью скорее всего является верхний край пластинки (lamina) нижележащего позвонка: оттянуть иглу на себя и направить несколько краниальнее. Диаметр субарахноидального пространства в поясничном отделе составляет около 1,5 см.Слайд 23 Осмотр пациента накануне операции. Изменения позвоночника в виде
сколиоза, кифоза должны вызвать настороженность анестезиолога. Здесь всё будет
зависеть от опыта врача. Однако можно использовать дополнительный тест: указательный и средний пальцы руки прикладывают к остистым отросткам пациента в положении стоя и предлагают сделать наклон вперёд. Если расстояние между пальцами увеличивается на 2-3 см., то вероятность удачной пункции будет выше.Слайд 24 Пункция субдурального пространства выполняется в положении пациента сидя
или лёжа на боку.
Положение сидя: больной сидит на операционном
столе, нижние конечности согнуты под прямым углом в тазобедренных и коленных суставах, туловище максимально согнуто кпереди, голова опущена вниз, подбородок касается груди, кисти рук лежат на коленях. Данный вариант предпочтителен при ожирении.Слайд 25 Положение лёжа на боку: нижние конечности максимально согнуты
в тазобедренных суставах, колени приведены к животу, голова согнута,
подбородок прижат к груди, нижние углы лопаток располагаются на одной вертикальной оси.Это очень важный момент. Неправильная укладка пациента, по нашим наблюдениям приводит к затруднению пункции в 90% случаях, а иногда делает её невозможной.
Связано это с тем, что позвоночник за счёт своих анатомических особенностей – структура гибкая. Связочный аппарат позволяет ему смещаться, в связи с чем расстояние между остистыми отростками крайне вариабельно.
Адекватная премедикация и местная анестезия места пункции позволяют расслабить связочный аппарат позвонков, что соответственно облегчает доступ к субарахноидальному пространству.
Слайд 26 Истечение ликвора из иглы – абсолютный признак ее
точной локализации в субарахноидальном пространстве. Одинаковый интервал между каплями,
отсутствие «попутной» крови (опасность ранения венозного сплетения ) говорит о правильном местонахождении иглы. Однако здесь сохраняется проблема выхода иглы из субдурального пространства в момент введения анестезирующего раствора на завершающем этапе пункции. Это происходит, как правило, в случае неправильного удержания иглы. Игла для пункции должна быть фиксирована следующим образом: большой и указательный палец кисти удерживают канюлю, а тыл кисти должен упираться в спину пациента. При таком удержании иглы, (а эта методика используется и при фиксации игл для проведения эпидуральной анестезии), выход кончика иглы из субарахноидального пространства минимален.Слайд 27 В случае недостаточного поступления ликвора из иглы, а
это может быть обусловлено тем, что не весь срез
иглы прошёл через внутренний листок твёрдой мозговой оболочки, иглу продвигают на 1-2 мм. вперёд. Или острие иглы проколов твёрдую мозговую оболочку, дошло до тела позвонка. В этом случае иглу оттягивают на 1-2 мм. В любом случае, поступление ликвора должно быть равномерным.
Слайд 28
Какой доступ предпочтителен, медиальный или парамедиальный ?
Каждый анестезиолог
сам выбирает метод пункции. Серединный доступ даёт более чёткие
тактильные ощущения, т.е. во время прохождения иглы через связки, ощущение попадания в субарахноидальное пространство наиболее чёткое. При парамедиальном доступе игла проходит лишь жёлтую связку, а кроме того, проблема расстояния между остистыми отростками уже не имеет столь большого значения.Слайд 29 Срез спинальной иглы должен быть ориентирован вдоль позвоночника,
чтобы не разрезать, а раздвигать волокна ТМО. Тем самым
уменьшается отверстие в ТМО и снижается риск появления ППГБ . Этому правилу необходимо следовать всегда. Игла при введении срединным доступом должна располагаться строго в сагиттальной плоскости.Для пункции должна использоваться игла с мандреном. Мандрен выполняет три функции: (1) препятствует перекрытию просвета иглы фрагментами тканей, (2) делает иглу более жесткой и (3) исключает возможность переноса фрагмента эпидермиса, вырезаемого иглой, вглубь тканей с последующим перерождением его в эпидермоидный рак. Последнее осложнение относится к разряду редчайших, но хорошо документированных.
Слайд 30 Вводить анестетик можно только после появления ликвора в
павильоне иглы - это единственный и обязательный признак правильного
положения иглыНельзя вводить анестетик, если во время пункции пациент пожаловался на дергающую боль или появление парестезии
Следует избегать чрезмерно глубокого введения иглы.
Появление крови в павильоне иглы при относительно неглубоком ее введении указывает на травму эпидуральной вены.
Соединение шприца с иглой должно быть плотным, но делать это надо очень аккуратно, чтобы не сместить иглу.
Слайд 31 Смещение иглы во время введения раствора - основная
причина неудач при, казалось бы, безупречно выполненной манипуляции.
Не
следует вращать иглу Квинке во время введения раствора анестетика - бессмысленно. Не следует форсировать введение раствора
Слайд 32
Мониторинг
В обычных случаях вполне достаточно пульсоксиметрии и
неинвазивного контроля артериального давления. АД контролируется вручную или монитором
сначала с интервалом 2 минуты, затем - через 5 минут. Пульсоксиметр работает в режиме "fast responce" (с ускоренным обновлением данных на дисплее). Этот монитор оказывает неоценимую помощь для своевременного выявления брадикардии и гипоксемии.
Слайд 33
Скорость развития анестезии
После введения местного анестетика достаточно
выждать 3 - 7 минут, которые уходят на обработку
операционного поля: Глубина анестезии к моменту разреза обычно уже такова, что пациенты не понимают, что операция началась. Релаксация мышц нижних конечностей и брюшного пресса также развивается очень быстро. По нашим данным такое качество обезболивания наблюдается к началу операции в 89,3%.
Слайд 34
Ингаляция кислорода
Дыхание кислородно-воздушной смесью через легкую прозрачную
мягкую пластиковую маску (видимо, можно и через носовые канюли,
но это - устаревший вариант) мы рассматриваем как обязательную меру безопасности и применяем во всех без исключения случаях. Ингаляция кислорода является эффективной мерой страховки поэтому ее следует начинать сразу после укладки больного в операционное положение. Скорость подачи кислорода через тонкий шланг из настенного дозатора-увлажнителя - не более 4-5 л/мин. Этого вполне достаточно для профилактики гипоксемии, вызванной умеренной гиповентиляцией или гиповолемией, если они возникают. Лучший критерий необходимости оксигенотерапии - уровень сатурации гемоглобина артериальной крови (норма - 96-98%).
Слайд 35
Седативная терапия
Следует помнить, что внутривенное введение бензодиазепина
(диазепам, флунитразепам, мидазолам) на фоне СА может вызывать гиповентиляцию
вплоть до апноэ, но это относится скорее к полным дозам. Целесообразно использовать атарактики в дозе 2.5-5 мг.
Слайд 36
Транспортировка после операции
После окончания операции необходимо помнить,
что мускулатура ног у пациентов находится в полностью расслабленном
состоянии, поэтому неаккуратные движения при перекладывании больного на кровать или каталку могут запросто закончиться вывихом бедра (такая опасность не относится к разряду высосанных из пальца). Полная релаксация мышц позвоночного столба делает также возможным растяжение связок позвоночника с последующим болевым синдромом в послеоперационном периоде. Поэтому перемещать пациентов с операционного стола следует очень бережно. При транспортировке избегайте резких поворотов: рефлексы с вестибулярного аппарата на фоне абсолютного господства вагуса могут доставить неприятности в виде головокружения, рвоты и брадикардии.
Слайд 37
Анестезия не развилась.
Анестетик введен не в субарахноидальное
пространство в результате смещения иглы во время присоединения шприца или
введения препарата. В первом случае при наличии запаса времени можно повторить манипуляцию. Второй вариант исключает такую возможность из-за реального риска грубой передозировки с достаточно тяжелыми последствиями. В обоих случаях всегда имеется запасной вариант - внутривенная анестезия, миоплегия, ИВЛ.Насколько мало изменений претерпели эти причины от начала века, можно судить по выдержке из одной публикации: "Для выполнения успешной спинальной анестезии необходимо провести кончик иглы в дуральный мешок и впрыснуть через нее всю отмеренную дозу препарата непосредственно и свободно в цереброспинальную жидкость ниже уровня спинного мозга." (A.E.Barker, 1907). Комментируя эти слова, Р.Макинтош заключает, что "невыполнение любой детали этого совета является типичнейшей причиной неудач".
Слайд 38
Тошнота и рвота
Острая ишемия головного мозга при
артериальной гипотонии и/или резком перераспределении сердечного выброса в пользу
периферии - одна из самых частых и опасных причин тошноты и/или рвоты во время СА . В этих случаях тошнота является симптомом именно осложнения. Поэтому первым действием анестезиолога при жалобе больной на тошноту должно быть немедленное определение артериального давления, частоты и наполнения пульса. Опасность ситуации заключается в том, что рвота или регургитация на фоне гипоксической утраты сознания и угнетения защитных рефлексов может закончиться аспирацией . Действенная профилактика гипоксии головного мозга на фоне гипотонии - дыхание кислородно-воздушной смесью .
Слайд 39
ОСЛОЖНЕНИЯ СПИНАЛЬНОЙ АНЕСТЕЗИИ: РАССТРОЙСТВА КРОВООБРАЩЕНИЯ
Эфферентная симпатическая иннервация
сердца осуществляется сегментами Т1-Т5. Преганглионарные волокна нейронов этих сегментов
направляются в верхние узлы симпатической цепочки, откуда выходят постганглионарные волокна, формирующие верхний, средний и нижний нервы сердца, которые снабжают волокнами как миокард, так и проводящую систему. Стимуляция этих нервов приводит к увеличению возбудимости, силы и частоты сердечных сокращений, а блокада - к урежению сердцебиений. Кроме того, при СА блокируются надпочечниковые нервы (T8-L1), стимуляция которых при стрессе приводит к выбросу в кровь адреналина и норадреналина мозговым веществом надпочечниковСлайд 40 Первичные механизмы гемодинамических реакций и расстройств при СА
давно и хорошо известны, но, за исключением брадикардии, в
повседневной работе обычно остаются недоступными для количественного определения, а следовательно, и для функционального диагноза:артериолодилатация, приводящая к снижению общего периферического сопротивления (ОПСС) венодилатация, приводящая к относительной гиповолемии, снижению венозного возврата и сердечного выброса нарушение правильного распределения кровотока между органами.
Слайд 41
ОСЛОЖНЕНИЯ СПИНАЛЬНОЙ АНЕСТЕЗИИ: НЕВРОЛОГИЧЕСКИЕ РАССТРОЙСТВА
Неврологические расстройства, возникающие
в связи со спинальной анестезией достаточно разнообразны. По генезу
все они делятся на четыре группы:травматические (механическое повреждение спинного мозга или корешков) токсические, ишемические, постпункционный синдром
По длительности неврологические осложнения в абсолютном большинстве случаев бывают преходящими, и лишь в редчайших случаях дефект оказывается перманентным (1:10 000 анестезий)
Слайд 42 В 1953, два пациента, Cecil Roe и Albert
Woolley (Англия), предъявили иск анестезиологу за предполагаемую небрежность, потому
что поле проведенной СМА, у них развился нижний спастический парапарез. Суд нашел, что фенол, который использовался для стерилизации ампул с местным анестетиком, каким-то чудесным образом попал в субарахноидальное пространство, и что анестезиолог, возможно, не знал об этом риске. Несмотря на то, что судебное решение было в пользу анестезиолога, в Англии на протяжении более чем 20 лет не использовали СМА.
Слайд 43
Травматические осложнения
Как правило, являются результатом повреждения корешка
или спинного мозга иглой во время манипуляции. Признаками внедрения
иглы в корешок является внезапная стреляющая (корешковая) боль при пункции и появление парестезии в момент введения препарата. Такие явления наблюдаются очень редко, тем не менее необходимо помнить, что основная неприятность возникает не в связи с проколом корешка, а в результате интраневрального введения раствора, что приводит к разволокнению нерва и химическому повреждению волокон высокой локальной концентрацией местного анестетика. Поэтому сразу после жалобы больной на "стреляющую" боль следует оттянуть иглу и ввести ее повторно.К травматическим осложнениям относят и сдавление спинного мозга эпидуральной гематомой - редчайшее осложнение, обычно связанное с применением антикоагулянтов или фибринолитиков. Требует немедленного хирургического лечения (ламинэктомия, декомпрессия).
Слайд 44
Нейротоксические расстройства
Токсическое действие на нервные волокна способны
оказывать местные анестетики, консерванты, антисептики и детергенты.
Антисептики и детергенты
(моющие вещества) содержатся в растворах для обработки операционного поля. Моющие вещества могут содержаться на поверхности многоразовых игл после некачественной обработки или в результате хранения в неподходящем дезрастворе. Способны вызвать демиелинизацию нервных волокон. Из этих фактов следуют очень простые выводы:после обработки кожи перед пункцией остатки антисептика следует удалить сухим тампоном. И все же основные проблемы возникают в связи с нейротоксическими свойствами местных анестетиков. Лидокаин вызывает повреждение нервных волокон в 10 раз чаще, чем бупивакаин.
Слайд 45
Токсические расстройства могут иметь следующие клинические проявления:
слабость в
нижних конечностях онемение или дизэстезии в нижних конечностях парестезии
корешковая боль (от умеренной до нестерпимой) синдром конского хвоста (cauda equina) задержка мочи (частота этого осложнения одинакова при применении лидокаина и бупивакаина. Указанные симптомы в 70% случаев исчезают в течение 3 суток, в 90% случаев - в течение недели, и лишь в 1% случаев длятся до 6 месяцев.
Слайд 46
Постпункционный синдром
Это явление осложнило первые два случая
спинальной анестезии кокаином, которую в один и тот же
день, 24 августа 1898 г., выполнили друг другу Август Бир и его ученик Гильденбрандт, и с тех пор преследует всех, кто применяет СА. Причина синдрома, которая широко обсуждалась в те времена, сейчас считается установленной окончательно: это истечение ликвора через дефект твердой мозговой оболочки (ТМО) в эпидуральное пространство, а в некоторых случаях и в мягкие ткани спины и даже наружу по ходу прокола. При переходе пациента в вертикальное положение скорость утечки ликвора в силу причин гравитационного характера возрастает, и происходящее при этом натяжение мозговых оболочек, нервов и сосудов порождает головную боль и разнообразные дополнительные неврологические симптомы (тошнота, рвота, головокружение, диплопия и проч.).Слайд 47 Изменения в технике пункции позволили сократить частоту этого
осложнения до приемлемого уровня. Так, в 20-е годы XX
века ППГБ осложняла послеоперационный период в 10 - 40% случаев, в наше же время приличной считается частота до 2-3%, а во многих клиниках достигнуто снижение частоты ППГБ до 0,5% и даже 0,2%. Сегодня уже известно, какие лечебные мероприятия при ППГБ имеют ритуальное значение, какие позволяют лишь временно облегчить состояние пациента, а какие дают быстрый и стойкий лечебный эффект. Последняя группа представлена одним-единственным методом - пломбировкой эпидурального пространства аутокровью .
Слайд 48
И все таки…
Неизвестно, почему этот синдром чаще встречается
у женщин, чем у мужчин, почему у больных пожилого
возраста ППГБ является редкостью, почему головная боль достоверно чаще возникает при использовании одних местных анестетиков (напр., лидокаина), чем других (напр., бупивакаина), почему во многих случаях даже при случайном проколе ТМО толстой эпидуральной иглой ППГБ не возникает вообще, но иногда появляется при использовании тончайших спинальных игл, почему во многих случаях ППГБ возникает не сразу, а на вторые, на третьи и даже на пятые сутки после анестезии. К числу загадочных относится и тот факт, что даже на заре применения метода существовали клиники, где это осложнение не возникало никогда при том, что в других больницах головная боль появлялась у каждого второго оперированного пациента.Слайд 49 Диагностика и лечение постпункционной головной боли - обязанность
анестезиолога
Грубейшая ошибка - попытаться свалить вину на пациента,
если выясняется, что он страдал головными болями и до операции ("ну, чего же вы хотите, у вас же и раньше голова болела...").
Слайд 50
Лечение ППГБ.
Пассивная тактика: постельный режим инфузионная терапия (1-1,5
л кристаллоидов каждые сутки) обильное питье аналгетики ненаркотического ряда,
седативные препараты кофеин и кофеинсодержащие напитки (кока-кола, крепкий чай, кофе)Активная тактика: Ликвидировать дефект. Способ - пломбировка эпидурального пространства аутокровью (epidural blood patch - "кровяная заплатка" английских авторов). Частота осложнений, по данным литературы, близка к нулю. Эффективность, по тем же данным, близка к 100%.
Слайд 51
Боль в спине после СА
Это осложнение СА
является, пожалуй, самым безобидным. Боль в поясничном отделе позвоночника
после анестезии в абсолютном большинстве случаев не причиняет пациентам страданий и не ограничивает их активность в послеоперационном периоде.Существует несколько теорий возникновения этого осложнения. Наиболее убедительной мне кажется следующая: СА сопровождается выраженной релаксацией мускулатуры поясничного отдела позвоночника. Поэтому в положении на спине поясничный лордоз внезапно распрямляется, что сопровождается растяжением связок позвоночника. Боль проходит самостоятельно через несколько дней. Обычно не требуется даже аналгетиков.
Единственный нюанс: перед тем, как успокоить пациента следует убедиться, что отсутствуют симптомы раздражения оболочек мозга.