Слайд 2
1 Группа по Берджи - СПИРОХЕТЫ
Семейство - Spirochaetaceae
Основные
роды патогенные для человека:
Treponema
виды:
Т. pallidum подвид pallidum
Т. pallidum подвид pertenue
Т. pallidum подвид carateum
Borrelia
виды:
B. recurrentis
B. duttoni
B. hispanica
B. burgdorferi и др.
Leptospira
вид – L. interrogans
Слайд 3
Сифилис
– хроническая венерическая болезнь, характеризующаяся
поражением кожи, слизистых оболочек, внутренних органов, костей и нервной
системы, отличается волнообразным течением со сменой периодов обострения скрытыми периодами
Слайд 4
Эпидемиология сифилиса
Источник инфекции – больные первичным и вторичным
сифилисом
Пути передачи:
половой
контактно-бытовой (редко)
трансплацентарный
трансфузионный
Восприимчивый коллектив –
любой человек
Слайд 5
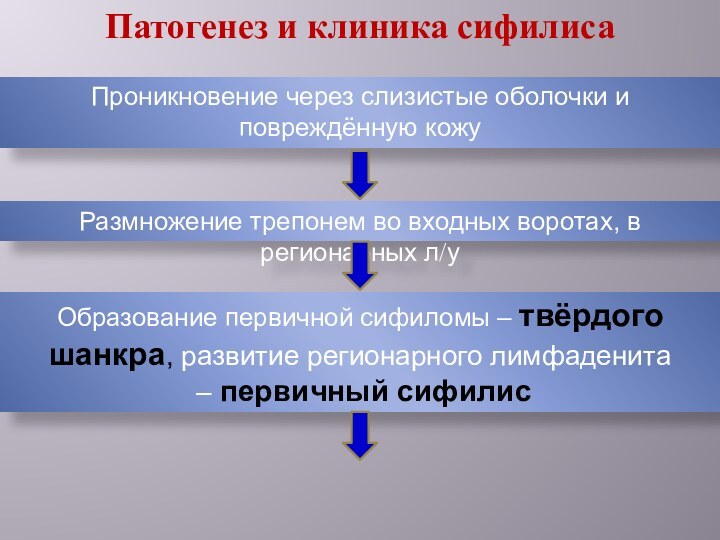
Патогенез и клиника сифилиса
Проникновение через слизистые оболочки и
повреждённую кожу
Размножение трепонем во входных воротах, в регионарных л/у
Образование
первичной сифиломы – твёрдого шанкра, развитие регионарного лимфаденита
– первичный сифилис
Слайд 6
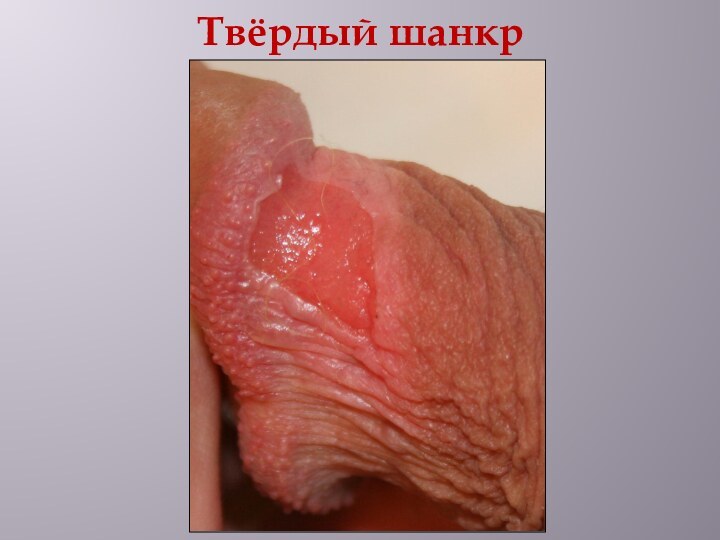
Твердый шанкр - округлой формы эрозия или язва
с ровными, полого опускающимися к центру краями, окруженная нормальной
невоспаленной кожей или слизистой оболочкой.
Цвет твердого шанкра ярко-красный (цвет свежего мяса).
Поверхность его чаще гладкая, блестящая от накапливающегося экссудата, в котором содержится много бледных трепонем.
При пальпации шанкр, как правило, безболезненный.
При этом в его основании определяется плотноэластический инфильтрат, который по плотности напоминает хрящ ушной раковины, что нашло отражение в названии «твердый шанкр».
Средний диаметр его около 1 см.
Слайд 8
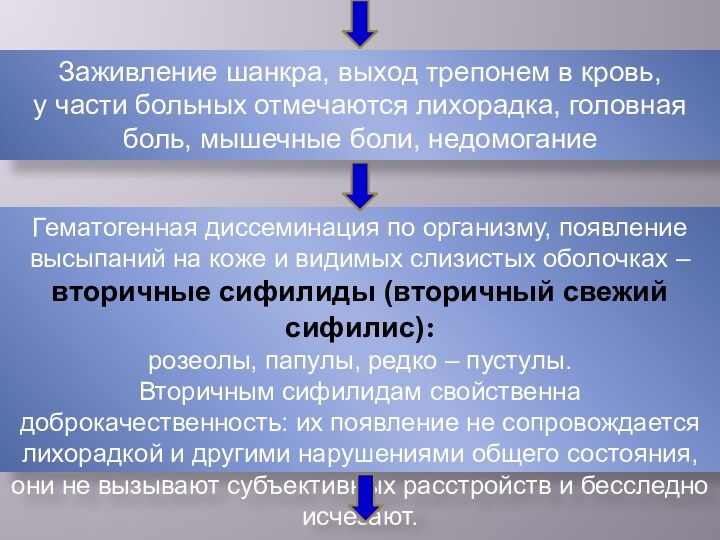
Заживление шанкра, выход трепонем в кровь,
у части
больных отмечаются лихорадка, головная боль, мышечные боли, недомогание
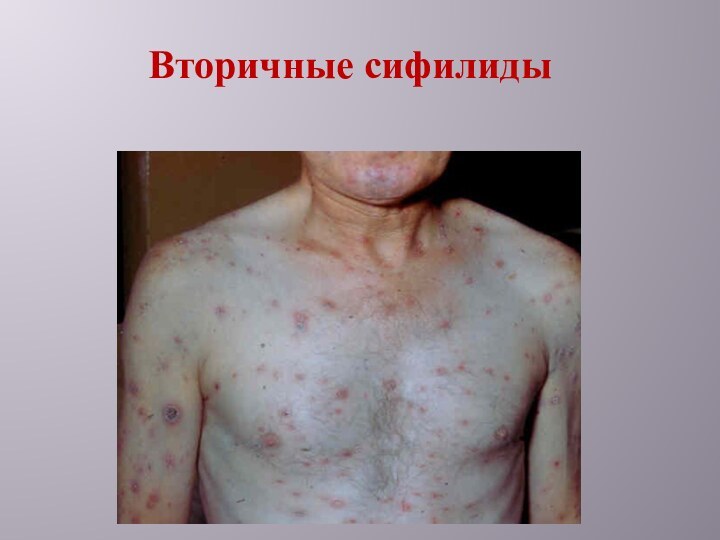
Гематогенная
диссеминация по организму, появление высыпаний на коже и видимых слизистых оболочках – вторичные сифилиды (вторичный свежий сифилис):
розеолы, папулы, редко – пустулы.
Вторичным сифилидам свойственна доброкачественность: их появление не сопровождается лихорадкой и другими нарушениями общего состояния, они не вызывают субъективных расстройств и бесследно исчезают.
Слайд 10
Периодически трепонемы уходят из крови во внутренние органы
(высыпания исчезают), а затем снова выходят в кровь и
появляются новые волны высыпаний – вторичный скрытый и вторичный рецидивный сифилис.
При вторичном сифилисе может поражаться нервная система (менингит), печень (гепатит), почки (доброкачественная протеинурия, нефроз), сердце (миокардит), желудок (сифилитический гастрит), глаза, кости и суставы (периоститы с ночными болями в костях, артралгии).
Слайд 11
Образование сифилитических гранулём (третичных сифилидов) – гумм (третичный
сифилис).
Сифилитическая гранулема состоит из лимфоидных, эпителиоидных и плазматических
клеток, иногда с примесью гигантских. В дальнейшем с периферии гранулемы начинается фиброзное превращение с развитием грубой рубцовой ткани, в центре происходит некроз.
Гуммы чаще всего развиваются в стенке аорты, в хрящах и костях, могут быть в печени, почках, лёгких
Развитие дегенеративных изменений коры головного мозга, что вызывает прогрессивный паралич, и задних столбов и корешков спинного мозга, обусловливающих спинную сухотку – поздний нейросифилис
Слайд 12
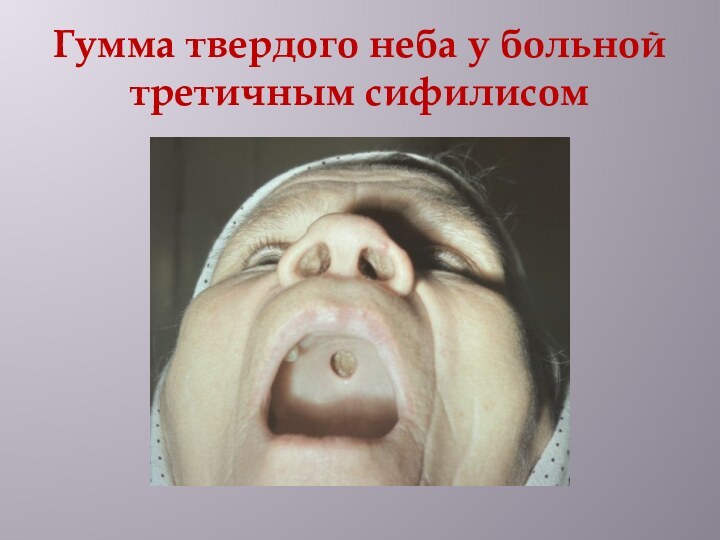
Гумма твердого неба у больной третичным сифилисом
Слайд 13
Клинические проявления третичного периода сифилиса
Слайд 14
Периоды сифилиса
инкубационный период (3 – 4 недели)
первичный (6
– 8 недель):
серонегативный
серопозитивный
вторичный (3 – 4 года):
свежий
скрытый
рецидивный
третичный период
(многие годы)
поздний сифилис:
висцеросифилис,
нейросифилис: спинная сухотка, прогрессивный паралич
Слайд 15
Лабораторная диагностика
Исследуемый материал: отделяемое шанкра, пунктат лимфатических
узлов, содержимое вторичных сифилидов, кровь
Методы диагностики:
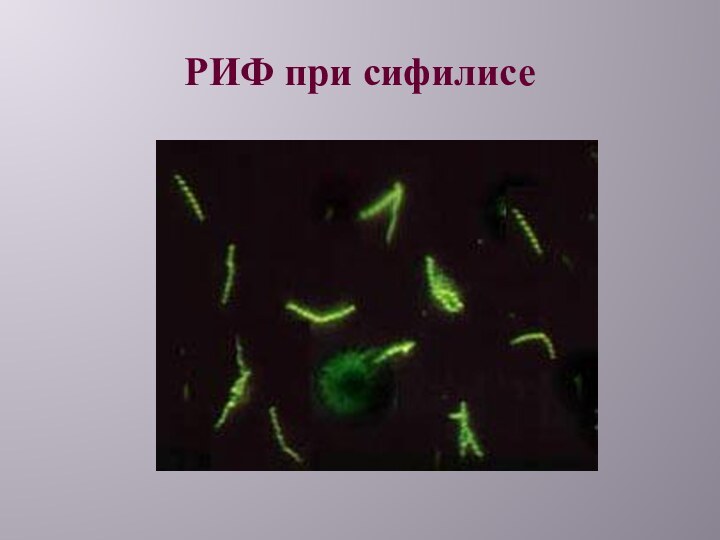
1. Экспресс –
диагностика
РИФ
ИФА
ПЦР
Слайд 17
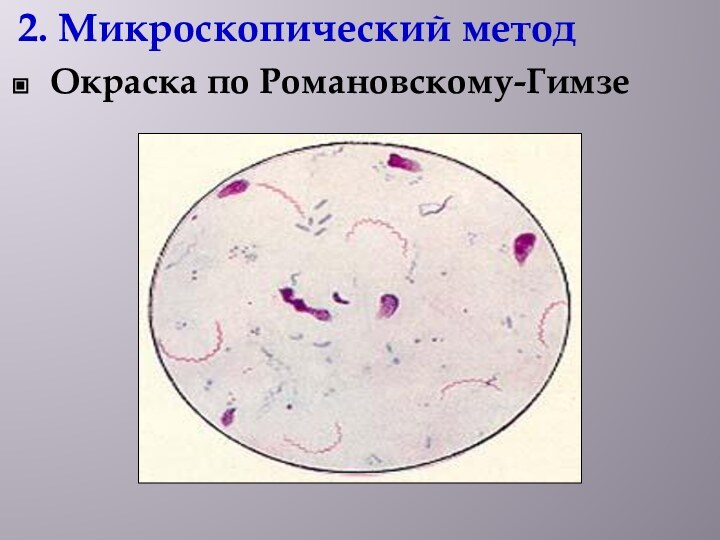
2. Микроскопический метод
Окраска по Романовскому-Гимзе
Слайд 18
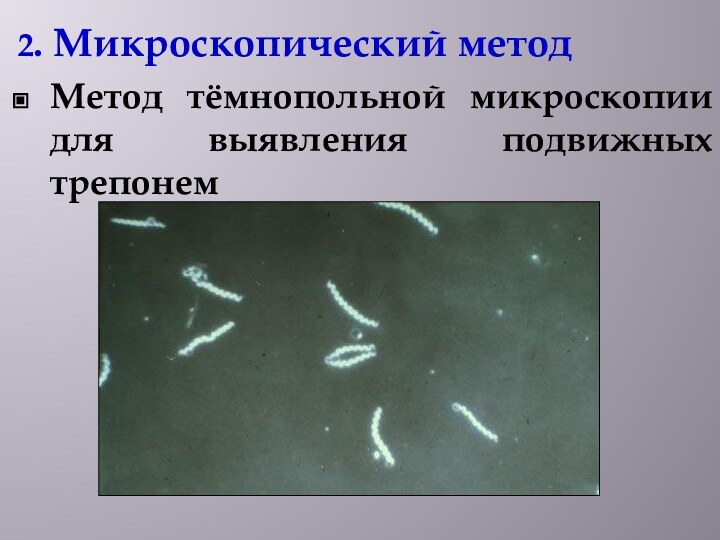
2. Микроскопический метод
Метод тёмнопольной микроскопии для выявления
подвижных трепонем
Слайд 19
3. Серологический метод
Все лабораторные серологические тесты можно
разделить на две группы:
нетрепонемные тесты:
реакция микропреципитации (РМП) на стекле
с кардиолипиновым АГ (экстракт липидов из бычьего сердца)
РСК (реакция Вассермана) с двумя антигенами - ультраозвученным трепонемным (штамм Рейтера) и кардиолипиновым – с 2006 года не используется
трепонемные тесты:
ИФА
РПГА
нРИФ
РИТ
Слайд 20
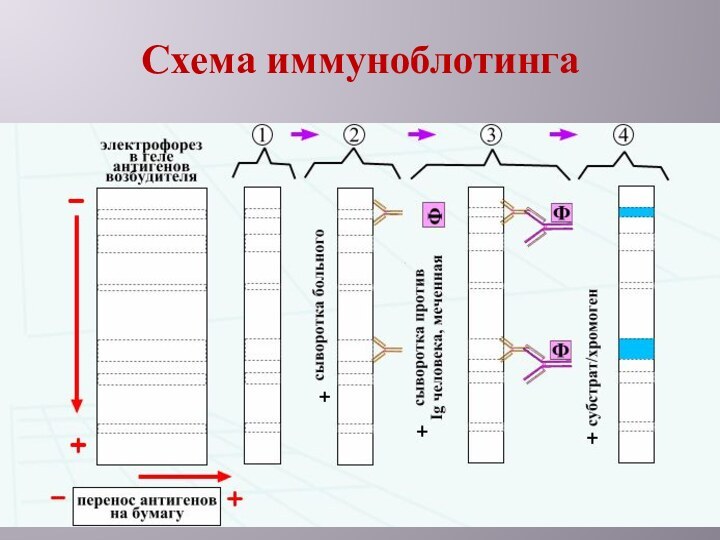
Для уточнения и исключения ложноположительного результата ИФА следует
применять иммуноблот (western blot), предназначенный для обнаружения антител класса
IgG к отдельным высокоспецифичным белкам микроба.
Для постановки ИБ используют нитроцеллюлозные полоски, на которые методом электрофореза перенесены белки микроба в порядке нарастания их молекулярных масс. Антитела исследуемых сывороток взаимодействуют с белками в определенных зонах полоски. Дальнейший ход реакции не отличается от такового для ИФА, то есть предусматривает обработку полоски АТ с ферментной меткой и хромоген-субстратом с отмыванием несвязавшихся компонентов.
Используют наборы реагентов для определения антител классов IgG, содержащие электрофоретически разделенные антигены Tr. pallidum: p15, p17, p45 и p47.
Слайд 22
Реакция иммобилизации трепонем (РИТ) основана на способности
антител в присутствии комплемента прекращать движение трепонем.
Трепонемы получают
из яичка кролика, зараженного бледной трепонемой (штамм Никольса).
Для постановки реакции смешивают живые трепонемы с сывороткой пациента и комплементом, инкубируют 18-20 часов.
Для контроля используют инактивированный комплемент.
После инкубации готовят препарат “раздавленная капля” и при микроскопии в темном поле подсчитывают число подвижных и неподвижных трепонем в опыте и контроле.
Слайд 23
По формуле определяют процент иммобилизации и оценивают результат:
Тк - То
Х = ------------------------------- х 100 % ,
Тк
Тк - число подвижных трепонем в контроле (с инактивированным комплементом);
То - число подвижных трепонем в опыте (с активным комплементом).
Результат реакции считается:
положительным, если процент иммобилизации выше 50,
слабо-положительным - от 31 до 50,
сомнительным - от 21 до 30,
отрицательным - ниже 20.
Слайд 24
Лептоспироз
(болезнь Васильева-Вейля, покосно-луговая лихорадка, водная лихорадка)
Возбудитель –
L. interrogans:
38 серогрупп:
L. pomona
L. hebdomadis
L. grippotyphosa
L. icterohaemarrhagiae
L. canicola
и др.
более 200 сероваров
Слайд 25
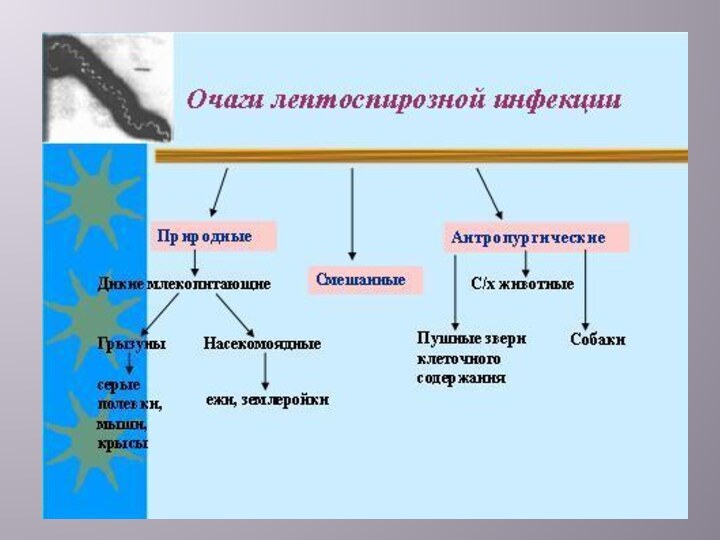
Эпидемиология лептоспироза
Источник инфекции – дикие и синантропные грызуны,
домашние и промысловые животные. Самый распространённый зооноз в мире.
Пути
передачи:
Водный
Контактный
Пищевой
Восприимчивый коллектив – любой человек без специфического иммунитета. Профессиональные группы риска.
Слайд 27
Факторы патогенности лептоспир
адгезины:
белки наружной мембраны клеточной стенки
ферменты
патогенности:
фибринолизин
плазмокоагулаза
фосфолипазы
токсины:
эндотоксин (ЛПС)
гемолизины
Слайд 28
Патогенез и клиника лептоспироза
Проникновение лептоспир через слизистые оболочки
и повреждённую кожу
Ни во входных воротах, ни в регионарных
л/у воспаления не возникает
Выход лептоспир в кровь
Гематогенная диссеминация в печень, селезёнку, почки, лёгкие, мышцы, ЦНС, где лептоспиры размножаются и накапливаются
Слайд 29
Вторичная бактериемия, массовый выход лептоспир в кровь, выделение
эндотоксина , выраженная интоксикация, сильные боли в мышцах (особенно
в икроножных)
Эндотоксин и гемолизины приводят к гемолизу, повреждению сосудистой стенки (панкапилляротоксикоз), развитию тромбо-геморрагического синдрома
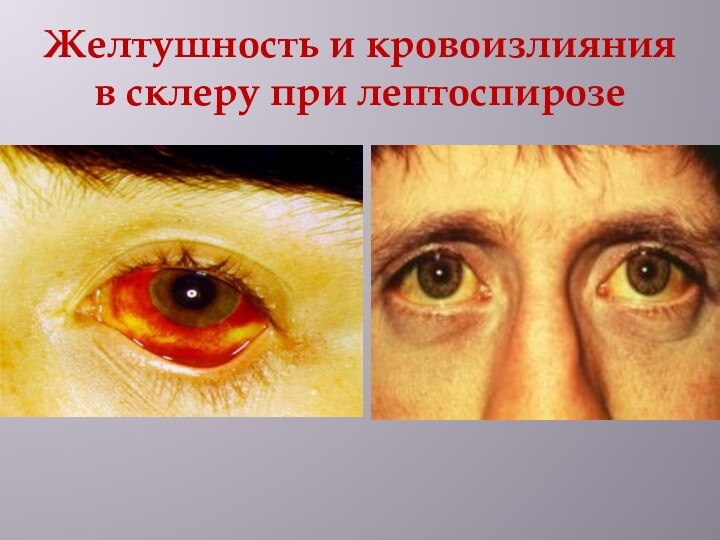
Поражение лептоспирами гепатоцитов и гемолиз приводят к развитию желтухи – желтушная форма. Появляется полиморфная сыпь на коже. Поражение клеток почечных канальцев приводит к развитию ОПН, проникновение через ГЭБ приводит к развитию менингита, появляются инфильтраты, кровоизлияния, очаги некроза в икроножных мышцах
Слайд 30
Желтушность и кровоизлияния в склеру при лептоспирозе
Слайд 31
Лабораторная диагностика
Исследуемый материал: кровь (на пике лихорадки), моча
(с 7-10 дня), ликвор
Методы диагностики:
Экспресс-метод:
ПЦР
РИФ
ИФА
Слайд 32
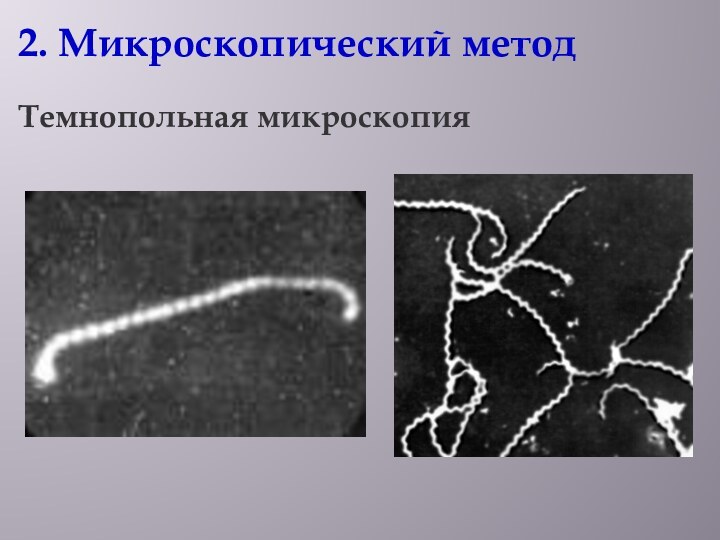
2. Микроскопический метод
Темнопольная микроскопия
Слайд 33
3. Бактериологический метод
наиболее интенсивно растут на жидких
сывороточных питательных средах:
водно-сывороточная среда Ферворта-Вольфа,
фосфатно-сывороточная среда
Терских и др.
инкубация до 30 дней при + 28оС
плотность концентрации лептоспир в среде невысокая, поэтому среда в пробирках остается прозрачной в течение всего времени наблюдения; контроль роста производят при помощи микроскопии раздавленной капли в темном поле.
идентификация – по АГ-ым свойствам в реакции агглютинации с типовыми лептоспирозными сыворотками; учёт – с помощью темно-польной микроскопии (феномен «паучков»)
Слайд 35
4. Биологический метод
Заражают морских свинок исследуемым материалом, в
течение месяца наблюдают за клиническими проявлениями.
Начиная с 7
— 10 дня, проводят микроскопию мочи и при обнаружении лептоспир (а при их отсутствии через 1 месяц) животных забивают, проводят микроскопические и патогистологические исследования внутренних органов.
Слайд 36
5. Серологический метод – основной
АТ обнаруживаются с 6-8
дня болезни, максимального титра достигают на 14-17-й день
реакция
агглютинации - лизиса:
исследуемую сыворотку разводят в ряду пробирок и добавляют в качестве антигена живые типовые культуры лептоспир.
Инкубируют в термостате 1 час, результат учитывают в темном поле.
При учете реакции отмечают феномен лизиса и агглютинации: АТ сыворотки в первых разведениях обусловливают лизис (полное, частичное растворение или зернистое набухание лептоспир). В последующих разведениях сыворотки обнаруживают агглютинацию — появление конгломератов из лептоспир в виде паучков. Диагностический титр - 1:400
РСК
РПГА
ИФА
Слайд 37
Специфическая профилактика
Убитая лептоспирозная вакцина
Содержит убитую нагреванием взвесь лептоспир
серогрупп pomona, hebdomadis, grippotyphosa, icterohaemarrhagiae, canicola
Вакцинацию проводят по эпид.
показаниям
Иммунитет – 1 год
Слайд 38
Специфическое лечение
Гамма-глобулин
противолептоспирозный воловий
Содержит АТ к АГ лептоспир серогрупп
grippotyphosa, pomona, icterohaemorrhagiae, canicola.
Получают гипериммунизацией волов убитыми лептоспирами
Фракцию гамма-глобулинов
выделяют по Кону
Введение дробное по Безредке
Слайд 39
Боррелиозы:
1. возвратные тифы
2. болезнь Лайма
Слайд 41
Патогенез и клиника возвратных тифов
Проникновение боррелий через кожу
при укусе переносчика
Попадание в регионарные л/у, размножение в макрофагах
Выход
в кровь, частичная гибель – выделение эндотоксина – озноб, лихорадка (3 – 7 дней), геморрагические инфаркты
Из крови сохранившиеся боррелии уходят во внутренние органы – температура нормализуется (4 – 10 дней)
Новый выход боррелий в кровь, гибель – выделение эндотоксина – озноб, лихорадка (3 – 7 дней) и т.д.
Слайд 42
Лабораторная диагностика
Исследуемый материал: кровь на пике лихорадки
Методы диагностики:
1.
Микроскопический - основной
Окраска по Романовскому-Гимзе
Слайд 44
2. Биологический метод
Позволяет отдифференцировать возвратные тифы
Слайд 45
3. Серологический метод
Реакция иммобилизации
Реакция лизиса
РСК
Слайд 46
Болезнь Лайма
(иксодовый клещевой боррелиоз, Лайм-боррелиоз)
Возбудитель Borrelia burgdorferi
Источник
инфекции: животные (грызуны, олени, собаки и др.), птицы и
иксодовые клещи
Путь передачи – трансмиссивный – через укус иксодового клеща (весенне-летняя сезонность)
Восприимчивый коллектив – любой человек
Слайд 47
Патогенез и клиника болезни Лайма
Проникновение боррелий через кожу
при укусе клеща
Размножение во входных воротах – образование первичного
аффекта – кольцевидной эритемы, иногда она мигрирует (возникает и в других участках кожи)
Слайд 48
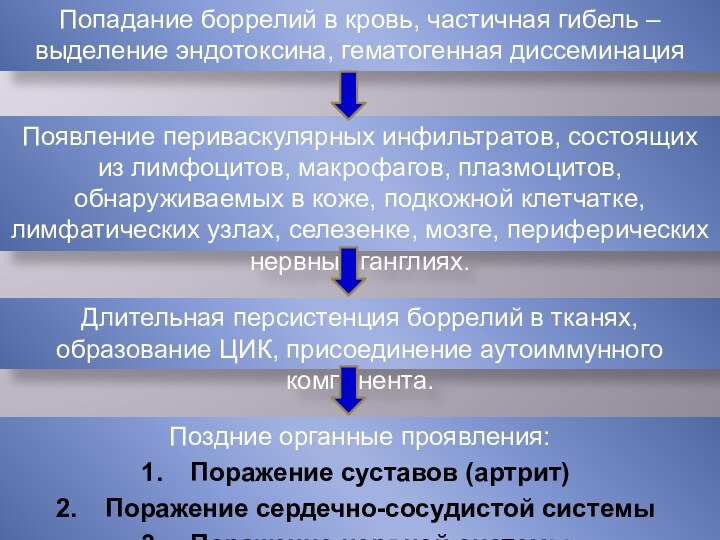
Попадание боррелий в кровь, частичная гибель – выделение
эндотоксина, гематогенная диссеминация
Появление периваскулярных инфильтратов, состоящих из лимфоцитов, макрофагов,
плазмоцитов, обнаруживаемых в коже, подкожной клетчатке, лимфатических узлах, селезенке, мозге, периферических нервных ганглиях.
Поздние органные проявления:
Поражение суставов (артрит)
Поражение сердечно-сосудистой системы
Поражение нервной системы
Длительная персистенция боррелий в тканях, образование ЦИК, присоединение аутоиммунного компонента.
Слайд 49
Лабораторная диагностика
Исследуемый материал: биоптаты кожи, кровь, ликвор, синовиальная
жидкость
Методы диагностики:
1. Экспресс диагностика
ПЦР
ИФА
2. Микроскопический метод (низкая
диагностическая ценность)
Окраска мазков крови по Романовскому-Гимзе
Серебрение кожных биоптатов по Вартину-Старри