- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Туляремия
Содержание
- 2. ТУЛЯРЕМИЯ — острое инфекционное заболевание, относящееся к
- 3. Этиология. Возбудитель туляремии - Francisella tularensis род
- 6. Эпидемиология. Основным источником инфекции являются грызуны (мыши,
- 8. Схематически патогенез туляремии, по Г.П. Рудневу, состоит
- 9. Патогенез. Возбудитель болезни проникает через кожу и
- 12. Клиническая классификация туляремии утверждена в 1950 г.
- 14. Клиника. Инкубационный период колеблется от нескольких часов
- 16. Боли в животе наблюдаются при значительноем увеличение
- 17. При бубонной форме возбудитель туляремии проникает через
- 21. Язвенно-бубонная форма характеризуется наличием на месте входных
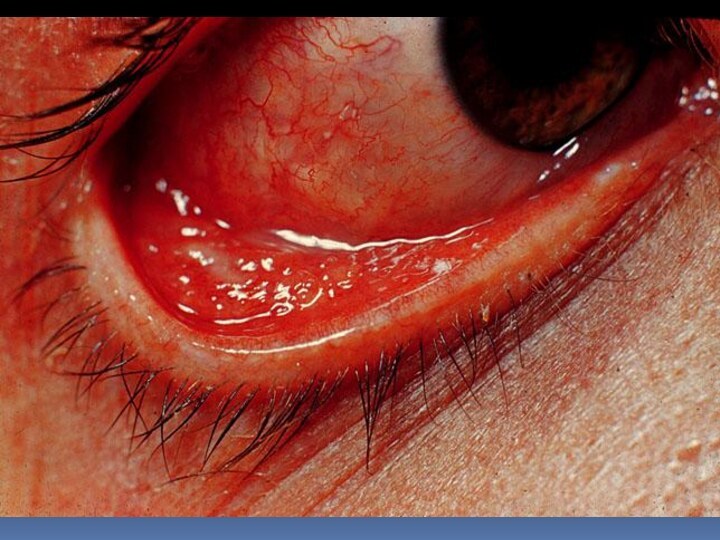
- 24. Глазо-бубонная форма встречается в 1-2% случаев и
- 26. Для ангинозно-бубонной формы характерен алиментарный механизм заражения.
- 28. Поражение дыхательных путей (легочную форму туляремии) впервые
- 29. Поражение желудочно-кишечного тракта. При этой форме болезни
- 30. Генерализованная форма протекает по типу общей инфекции
- 31. Осложнения. В течении болезни могут наблюдаться специфические
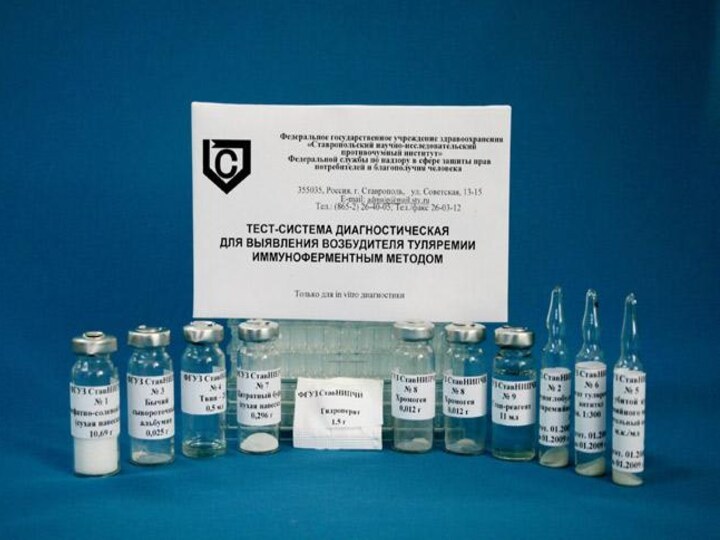
- 32. Лабораторная диагностика туляремии у больных основывается на
- 34. применяется экспресс-диагностика, основанная на агглютинации, только для
- 36. Аллергический метод (кожная аллергическая проба). Этот метод
- 38. Бактериологический и биологический методы - их применяют
- 41. Лечение. Лечение больных туляремией проводится в стационаре.
- 43. При наличии кожных язв и бубонов до
- 44. Прогноз при современных методах лечения благоприятный. Летальность
- 45. Наиболее эффективным и ведущим методом профилактики туляремии
- 48. Скачать презентацию
- 49. Похожие презентации
ТУЛЯРЕМИЯ — острое инфекционное заболевание, относящееся к зоонозам, возбудитель(Francisella tularensis,) путь передачи трансмиссивный, контактный,аспира характеризуется общей интоксикацией, лихорадкой, поражением лимфатических узлов, кожи, слизистых оболочек и легких (в зависимости от входных ворот инфекции).






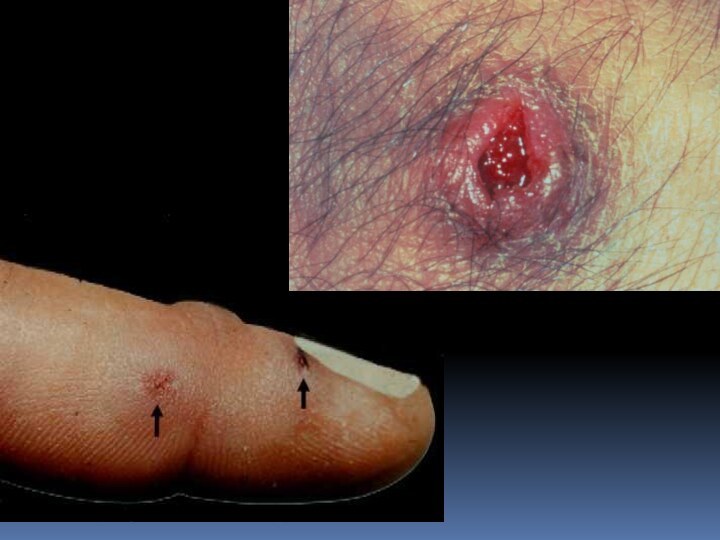

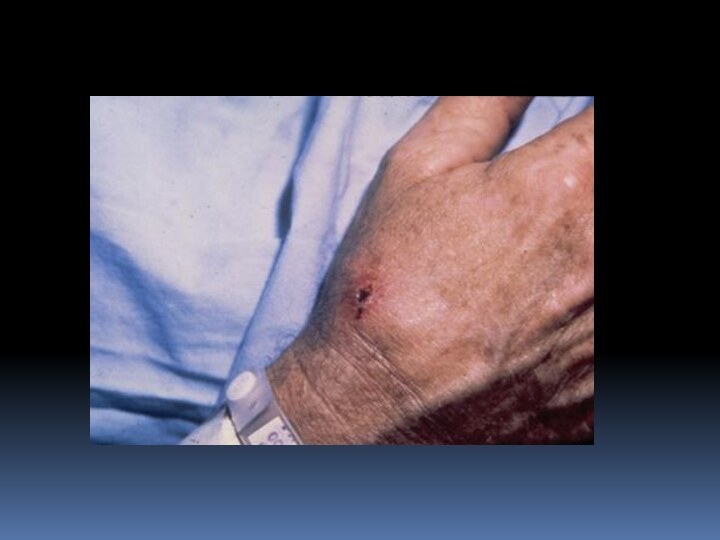

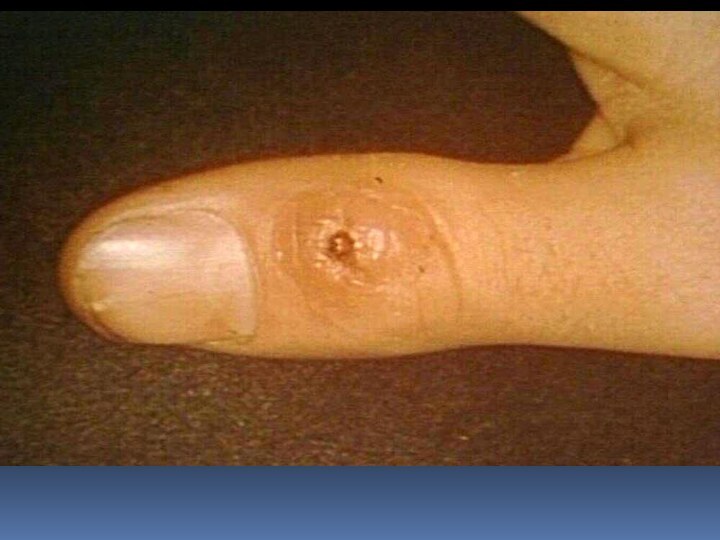


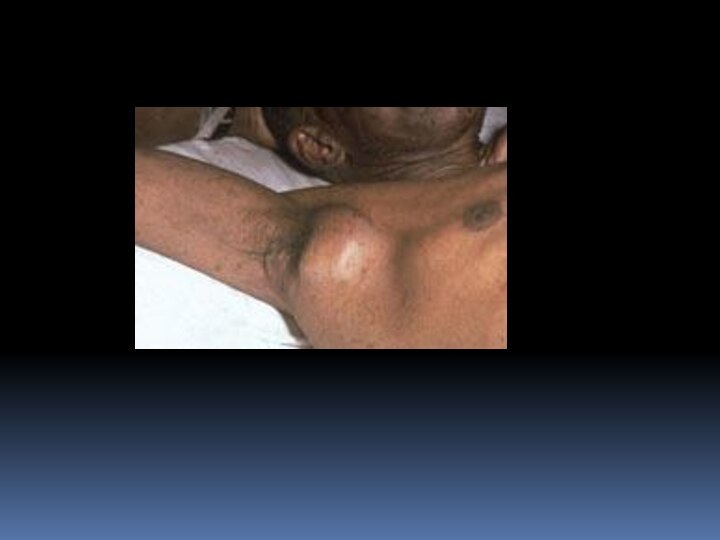
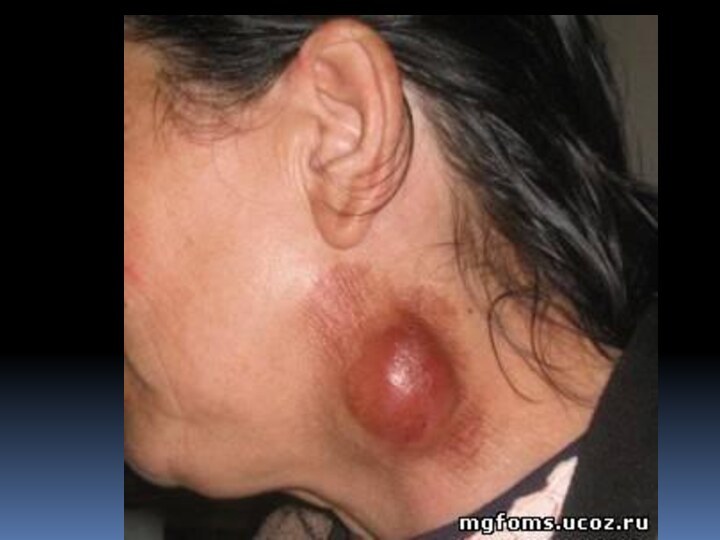

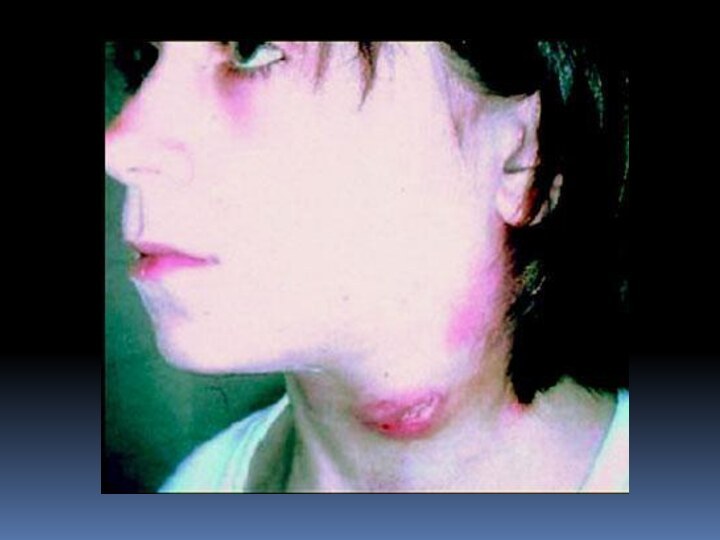
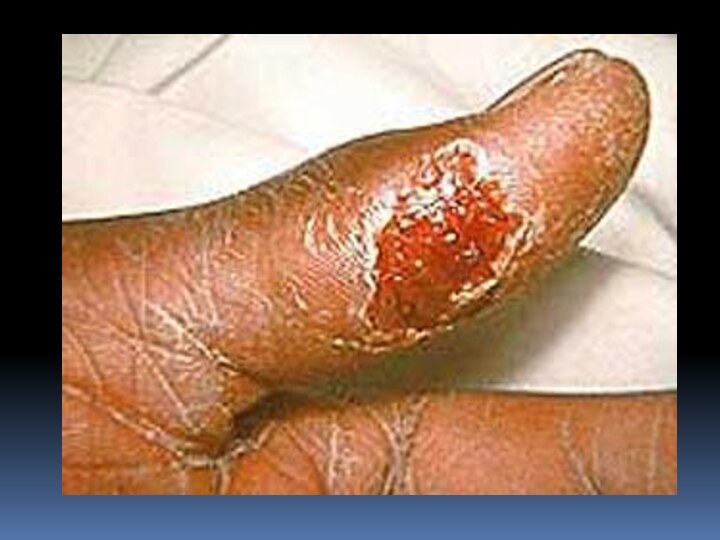


















Слайд 3
Этиология.
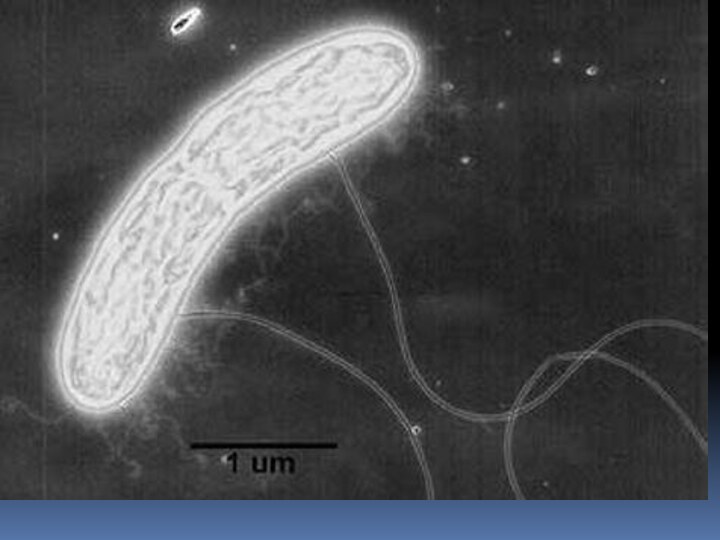
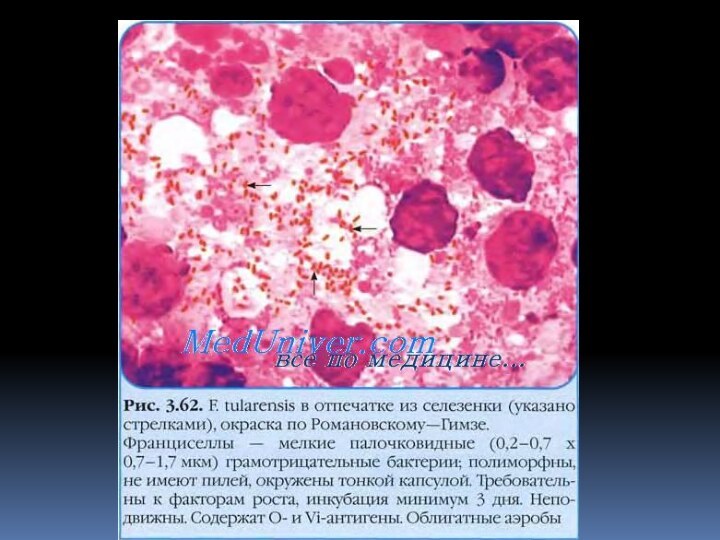
Возбудитель туляремии - Francisella tularensis род Francisella)
- входит в семейство Brusellaceae отряда Eubacteriales. Туляремийные бактерии
- мелкие неподвижные полиморфные микроорганизмы . На искусственных питательных средах имеют форму мелкого кокка, в органах животных - коккобактерий. Спор не образуют, имеют капсулу, по Граму красятся отрицательно. Вирулентные штаммы содержат два антигенных комплекса: оболочечный (Vi) и соматический (О). Вирулентные и имунногенные свойства возбудителя связаны с оболочечным антигеном.Во внешней среде вне живого организма бактерии могут сравнительно долго сохраняться при низкой температуре. В зерне и соломе при температуре ниже 0° С возбудитель остается жизнеспособным до 6 мес, а при 20-30° С - до 20 дней. В замороженных трупах грызунов, погибших от туляремии, бактерии сохраняются до 6 мес, а при температуре 8-12° С - до 1 мес. Кипячение убивает их моментально, нагревание до 60° С - через 20 мин, прямые солнечные лучи губят их через 20-30 мин. Лизол, хлорамин, хлорная известь, сулема убивают микробы через 2-5 мин, а этиловый спирт - через 1 мин.
Возбудитель туляремии высокочувствителен к стрептомицину, тетрациклинам, канамицину, мономицину и др., но устойчив к пенициллину
Слайд 6
Эпидемиология.
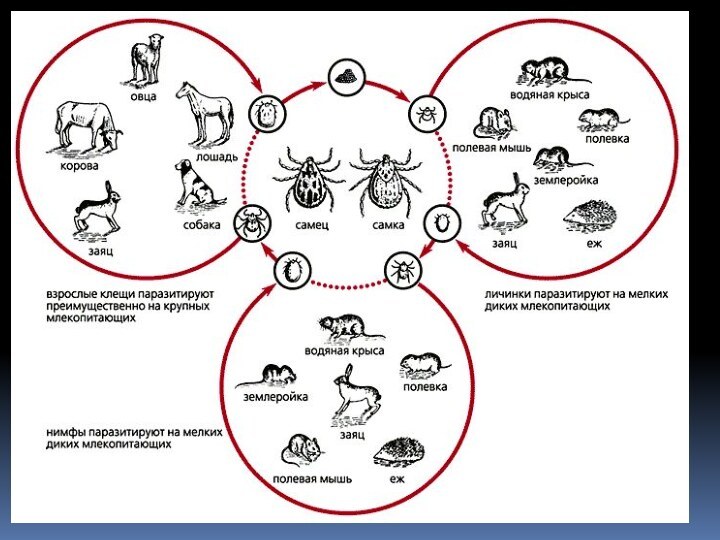
Основным источником инфекции являются грызуны (мыши, песчанки,
водяные крысы, суслики, зайцы). Могут болеть туляремией и домашние
животные. Переносчиками возбудителя являются кровососущие насекомые, в частности половозрелые иксодовые клещи, которые могут передавать микробы от грызуна к грызуну и от грызуна к человеку; известную роль играют также слепни, особенно златоглазки и дождевики, комары. Блохи, гамазовые клещи и вши являются второстепенными переносчиками инфекции.Заражение человека происходит трансмиссивным (через укусы кровососущих насекомых), контактным (охота снятие шкурок и т. д,), аспирационным (вдыхание зараженной пыли при обмолоте и пр.) и алиментарным путем (употребление зараженных продуктов и воды).
От человека к человеку инфекция не передается.
Восприимчивость человека к туляремии высокая. Заболевание может наблюдаться в виде спорадических случаев или вспышек (промысловые и идр.).
Перенесенная туляремия дает стойкий иммунитет.
Слайд 8 Схематически патогенез туляремии, по Г.П. Рудневу, состоит из
следующих фаз:
1) внедрение и первичная адаптация возбудителя;
2)
фаза лимфогенного заноса; 3) фаза первичных регионарно-очаговых и общих реакций;
4) фаза гематогенных метастазов и генерализации;
5) фаза вторичной полиочаговости;
6) фаза реактивно-аллергических изменений;
7) фаза обратного метаморфоза и выздоровления.
Последовательность всех фаз патогенеза не обязательна для каждого случая, инфекционный процесс может остановиться на первых фазах.
Слайд 9
Патогенез.
Возбудитель болезни проникает через кожу и слизистую
оболочку, даже неповрежденные. На месте входных ворот на коже
или слизистых оболочках нередко развивается первичный аффект с соответствующим регионарным первичным лимфаденитом (бубоном). Микробы, попавшие в лимфатические узлы, размножаются, частично гибнут. Высвободившийся эндотоксин вызывает местно явления аденита и незначительного периаденита; поступая в ток крови, он обусловливает общую интоксикацию (лихорадка, нарушения со стороны сердечно-сосудистой и нервной системы и т.д.). Когда защитная функция лимфатических узлов оказывается недостаточной и возбудитель проникает в кровь, наступает бактериемия, что приводит к генерализации инфекции с последующим метастазированием, с развитием вторичных туляремийных бубонов. Появляются они в поздние сроки, клинически выражены слабее, чем первичные бубоны, как правило, не нагнаиваются. Клиническая форма болезни и локализация патологических изменений определяются входными воротами.Слайд 12 Клиническая классификация туляремии утверждена в 1950 г. Министерством
здравоохранения и представляется следующей:
По локализации процесса.
А. Туляремия с
поражением кожи, слизистых оболочек и лимфатических узлов: 1) бубонная; 2) язвенно-бубонная; 3) глазная; 4) ангинозно-бубонная; 5) с другими поражениями наружных покровов.Б. Туляремия с преимущественным поражением внутренних органов: 1) дыхательных путей; 2) желудочнокишечного тракта; 3) других внутренних органов.
П. По длительности течения: 1) острая; 2) затяжная; 3) рецидивирующая.
III. По тяжести процесса: 1) легкая; 2) средней тяжести; 3) тяжелая.
Слайд 14
Клиника.
Инкубационный период колеблется от нескольких часов до
нескольких дней. В большей части случаев он составляет 3-7
дней, иногда удлиняется до 10 дней. Болезнь начинается остро, с озноба и быстрого подъема температуры до 38,5-40° С. Отмечаются резкая головная боль, головокружение, боли в мышцах ног, спины и поясничной области. В тяжелых случаях наблюдаются рвота, носовые кровотечения. Аппетит, как правило, отсутствует. Характерны выраженная потливость, нарушение сна в виде сонливости или бессонницы. характерна эйфория и повышенная активность на фоне высокой температуры.С первых дней болезни лицо гиперемировано и пастозно, сосуды склер инъецированы, конъюнктивы гиперемированы. На слизистой оболочке полости рта на гиперемированном фоне - точечные кровоизлияния. Язык обложен сероватым налетом. Характерным признаком любой формы туляремии является увеличение различных лимфатических узлов, размеры которых могут быть от горошины до лесного и даже грецкого ореха.
В начальном периоде болезни выявляется брадикардия, гипотония. Катаральные явления, как правило, отсутствуют и только к 3-5-му дню болезни появляются жалобы на сухой кашель.
Слайд 16 Боли в животе наблюдаются при значительноем увеличение мезентериальных
лимфатических узлов. Печень увеличена и может прощупываться уже со
2-го дня болезни, селезенка пальпируется с 6-9-го дня.Длительность лихорадки, которая носит ремиттирующий или интермиттирующий характер колеблется в широких пределах - от 2 до 73 дней, чаще от 6 до 25-30 дней; температура снижается литически.
У 3-20% больных наблюдаются кожные высыпания эритематозного, папулезного, розеолезного или петехиального характера. Сыпь носит аллергический характер и наблюдается у лиц с затяжной формой болезни. Элементы нередко располагаются симметрично, но могут иметь разнообразную локализацию. Сроки появления сыпи - от 3 до 35 дня, держится она 8-12 дней. После исчезновения сыпи наблюдается пластинчатое или пластинчато-отрубевидное шелушение и пигментация. Возможны повторные подсыпания.
В первые дни болезни количество лейкоцитов уменьшено или нормально, реже слегка повышено, СОЭ умеренно повышена. В дальнейшем лейкоцитоз нарастает и достигает значительных цифр, нарастает также СОЭ. На высоте болезни наблюдается палочкоядерный сдвиг, в токсическая зернистость в нейтрофилах, в 3-4 раза увеличивается1 количество моноцитов, число эозинофилов уменьшено, а в тяжелых случаях они отсутствуют. С первых дней болезни обнаруживаются клетки раздражения Тюрка.
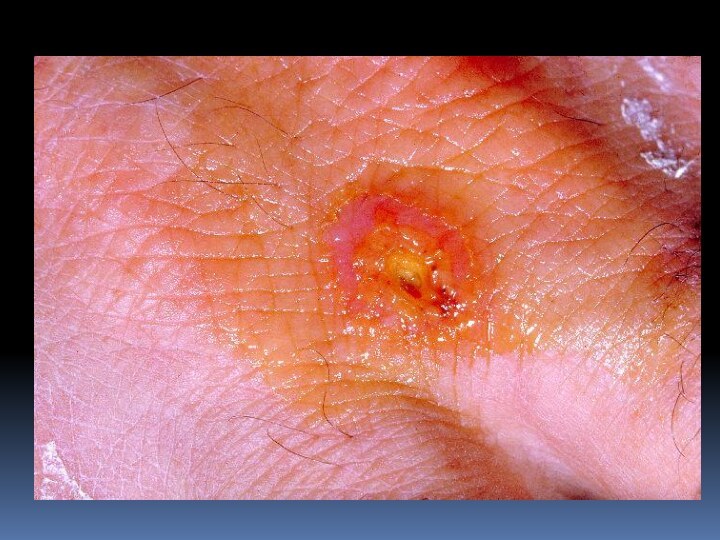
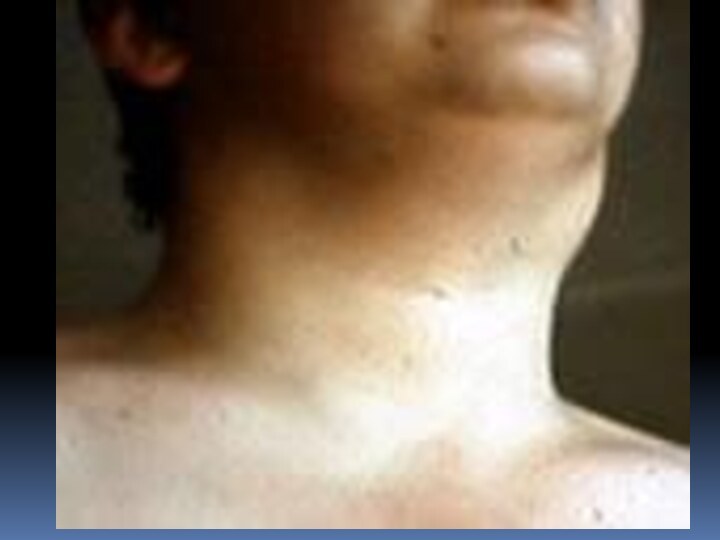
Слайд 17 При бубонной форме возбудитель туляремии проникает через кожу,
не оставляя на ней следа. Через 2-3 дня от
начала болезни развивается регионарный лимфаденит. Бубоны мало болезненны, имеют четкие контуры, величина их от 1 до 5 см. Варианты исхода бубона различны: в 30-50% случаев через 2-4 нед происходит размягчение, а затем вскрытие бубона с выделением густого сливкообразного гноя; в ряде случаев наступает полное рассасывание бубона или склерозирование.Слайд 21 Язвенно-бубонная форма характеризуется наличием на месте входных ворот
первичного аффекта, который в течение 6-8 дней претерпевает морфологические
изменения от пятна, папулы, везикулы до неглубокой язвы с одновременным развитием регионарного лимфаденита (бубон). Эта форма чаще наблюдается при трансмиссивном заражении.Слайд 24 Глазо-бубонная форма встречается в 1-2% случаев и характеризуется
фолликулярными разрастаниями желтого цвета размером от булавочной головки до
просяного зерна на конънктиве одного глаза, в ряде случаев возможен дакриоцистит. Бубон развивается в околоушной или подчелюстной областях. Течение болезни длительное.Слайд 26 Для ангинозно-бубонной формы характерен алиментарный механизм заражения. Первичный
аффект локализуется на слизистой оболочке миндалин, реже неба, глотки
и слизистой оболочки полости рта и появляется на 4-5-й день болезни. Тонзиллит может быть некротически-язвенным, в легких случаях катаральным, чаще односторонним. Язвы глубокие, заживают медленно. Лимфадениты (тонзиллярные, подчелюстные и шейные) появляются одновременно с ангинойСлайд 28 Поражение дыхательных путей (легочную форму туляремии) впервые выделил
Г.П. Руднев. Путь заражения аспирационный. Болезнь регистрируется в осенне-зимний
сезон у сельскохозяйственных рабочих при обмолоте длительно лежавшего в поле зерна. это первично легочная форма туляремии, которая может протекать по пневмоническому и бронхотическому вариантам. При пневмоническом варианте, начинается остро, с озноба и высокой температуры. Лихорадка неправильного типа, с потливостью, боль в груди и кашель, который может быть сухим, реже продуктивным со слизисто-гнойной, а иногда кровянистой мокротой. Физикальные изменения в легких появляются поздно. Т.к воспалительный процесс начинается в корне легкого, внутри и вокруг бронхов, распространяясь затем к периферии. Увеличение периферических лимфатических узлов для этой формы болезни нехарактерно. Ведущее значение в диагностике принадлежит рентгенологическому исследованию. При этом обнаруживаются увеличенные прикорневые, паратрахеальные и медиастинальные лимфатические узлы в первом и втором косых положениях, но не ранее 7-го дня болезни. На фоне усиленного легочного рисунка выявляются воспалительные изменения легочной ткани очагового, сегментарного, лобарного или диссеминированного характера. Течение болезни тяжелое и затяжное, до 2 мес и более, с наклонностью к рецидивам и развитию специфических осложнений (абсцессы, бронхоэктазы, плевриты и т.д.).Слайд 29 Поражение желудочно-кишечного тракта. При этой форме болезни на
первый план выступает поражение лимфатических узлов с развитием бубона
по ходу желудочно-кишечного тракта. Клинически эта форма болезни характеризуется головной болью, болями в конечностях. Температура высокая, с небольшими ремиссиями. Печень и селезенка увеличены. Часто наблюдаются диспепсические явления: тошнота, рвота, боль в животе, метеоризм, задержка стула, а иногда понос. Боль в животе может быть интенсивной и ошибочно принимается за «острый» живот. В некоторых случах пальпируются увеличенные брыжеечные лимфатические узлы.Слайд 30 Генерализованная форма протекает по типу общей инфекции с
выраженным токсикозом, иногда потерей сознания и бредом, адинамией, сильной
головной болью, мышечными болями, полным отсутствием аппетита. Лихорадка волнообразного характера держится до 3 нед и более. Часто наблюдаются высыпания на коже. Печень и селезенка увеличены. Выздоровление наступает медленно. Первичный аффект и регионарный лимфаденит при этой форме болезни выявить не удается.
Слайд 31
Осложнения.
В течении болезни могут наблюдаться специфические осложнения
(вторичная туляремийная пневмония, перитонит, перикардит, вторичный туляремийный менингит и
менингоэнцефалит), а также абсцессы, гангрена легких и др., что обусловлено вторичной бактериальной флорой.
Слайд 32
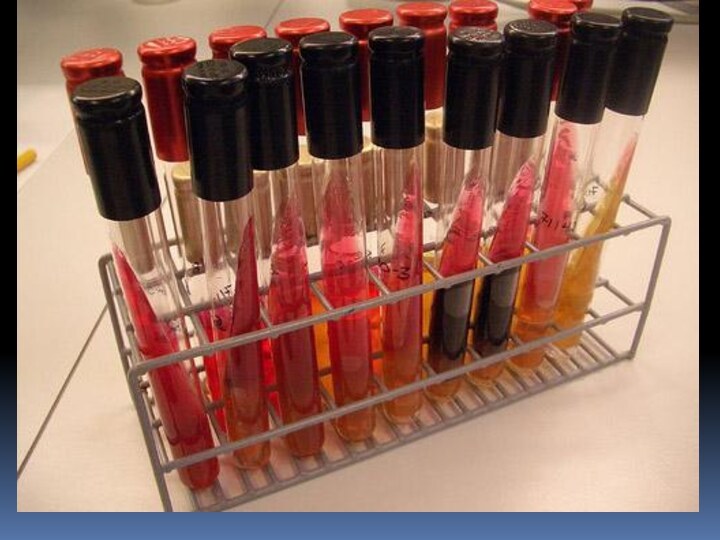
Лабораторная диагностика туляремии
у больных основывается на кожно-аллергической
пробе и серологических реакциях. Бактериологическая диагностика (биологический метод) доступна
лишь специально оснащенным лабораториям.Наиболее распространенным методом серологической диагностики является реакция агглютинации. Реакция считается положительной в разведении сыворотки 1: 100 и выше и становится положительной со 2-й недели болезни. Диагностическое значение имеет нарастание титров антител в динамике. В сомнительных случаях реакцию агглютинации повторяют 2-3 раза. Более чувствительной, однако, является реакция пассивной гемагглютинации, которая становится положительной на 1-2 дня раньше, чем реакция агглютинации.
Слайд 34 применяется экспресс-диагностика, основанная на агглютинации, только для анализа
берется не сыворотка, а капля цельной крови больного и
смешивается так же с туляремийным диагностикумом. При положительной реакции эритроциты слипаются (это происходит, если содержание антител в крови больного достаточно велико). Для более точной диагностики используют РПГА (реакция прямой гемагглютинации) и ИФА (иммуно-ферментный анализ).Слайд 36 Аллергический метод (кожная аллергическая проба). Этот метод основан
на особенности больного или переболевшего туляремией отвечать местной аллергической
реакцией на введение тулярина (взвесь убитых нагреванием туляремийных палочек). Этот анализ позволяет поставить диагноз "туляремия" в самые ранние сроки, поскольку внутрикожная аллергическая проба становится положительной уже с 3-5 дня болезни. Тулярин вводят внутрикожно в дозе 0,1 мл, учитывают через 24 и 48 ч. Положительная реакция проявляется появлением гиперемии и инфильтрации кожи диаметром 0,5 см и более.Слайд 38 Бактериологический и биологический методы - их применяют только
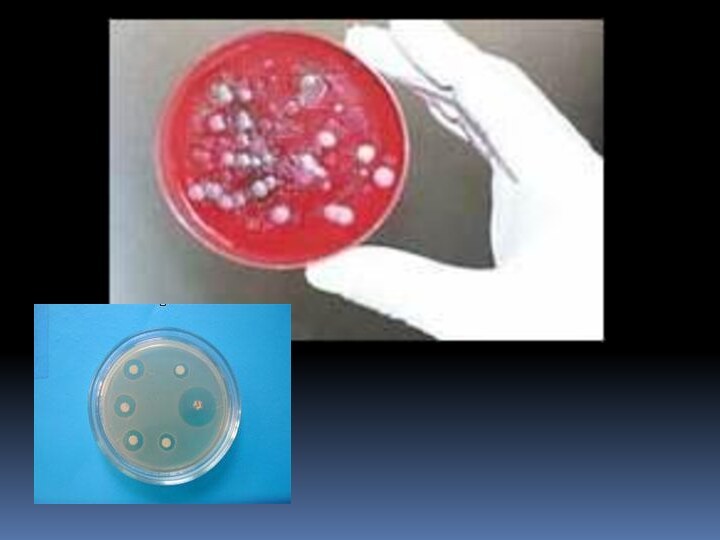
в лабораториях, допущенных к работе с ООИ. Поскольку прямым
посевом на стандартные питательные среды выделить эти бактерии не удается , сначала проводят заражение чувствительных к туляремии лабораторных животных (из их внутренних органов высевать франциселл просто тоннами. Но! На среды, предложенные первооткрывателями (с желтком или с цистеином и кровью). А дальше запускается стандартная процедура идентификации выращенных бактерий. Выделение возбудителя жизненно необходимо, если требуется определить чувствительность именно данных бактерий к различным антибиотикам.
Слайд 41
Лечение.
Лечение больных туляремией проводится в стационаре. Терапия
должна быть комплексной и индивидуальной. Ведущее место принадлежит антибактериальным
препаратам, оказывающим специфическое действие на туляремийные бактерии: Наиболее эффективны стрептомицин, тетрациклин, левомицетин. Продолжительность курса лечения зависит от эффективности препарата. Обычно лечение проводится еще в течение 5 дней после нормализации температуры.При затянувшихся формах туляремии показано комбинированное лечение антибиотиками и вакциной.
Вакцина вводится накожно, подкожно, внутримышечно или внутривенно в дозе от 1 до 15 млн. микробных тел на инъекцию с интервалами от 3 до 5 дней, курс лечения состоит из 6-10 сеансов.
Слайд 43 При наличии кожных язв и бубонов до развития
нагноения проводят местное лечение - компрессы, мазевые повязки, тепловые
процедуры (соллюкс, диатермия).При появлении в бубонах флюктуации показано хирургическое вмешательство: широкий разрез и опорожнение бубона от гноя, некротических масс. Больные выписываются, когда наступает клиническое выздоровление. Наличие уплотнения (склеротизации) в области бубона не является противопоказанием к выписке. Трудоспособность восстанавливается медленно.
Слайд 44 Прогноз при современных методах лечения благоприятный. Летальность колеблется
в пределах 0,5% и наблюдается в основном при легочной
и абдоминальной формах туляремии.Профилактика туляремии осуществляется путем проведения комплекса мероприятий, направленных на ликвидацию природных очагов инфекции или сокращение их территорий. Очень важно обеспечить защиту продуктов и колодцев от мышевидных грызунов, предостеречь население от использования сырой воды из открытых водоемов. Охотники должны соблюдать меры предосторожности при снятии шкурок с убитых грызунов (работать в перчатках). При обмолоте хлеба, взятого из скирд, где много грызунов, следует носить защитные очки-консервы и маски.





























