Слайд 2
Содержание:
Причины, предрасполагающие факторы.
Физиологические изменения в системе при беременности.
Клиника.
Дополнительные
методы исследования.
Осложнения беременности.
Влияние на плод. Течение раннего неонатального
периода.
Профилактика. Роль акушерки.
Лечение.
Контрацепция после родов.
Слайд 3
Причины, предрасполагающие факторы.
Гонорея – это венерическое заболевание, вызываемое
возбудителем – гонококком и передается преимущественно половым путём. Гонорея
характеризуется, в первую очередь, поражением мочеполовых органов (уретра, цеквикальный канал, нижняя часть прямой кишки, коньюнктива глаза и др.). Гонорея (триппер), вызываемая микроорганизмом Neisseria gonorrhoeae, относится к высоко заразным заболеваниям. Повреждая слизистые оболочки мочеполовых органов с развитием местного воспаления
Возбудителем гонореи является грамотрицательный диплококк Neisseria gonorrhoeae, входящий в состав семейства Neisseriaceae рода Neisseria. Это бобовидной формы кокк, клетки которого располагаются парами, вогнутыми сторонами друг к другу. Размеры кокков — 1,25–1,60 мкм в длину и 0,7–0,8 мкм в поперечнике.
Слайд 4
К группе повышенного риска относят людей, не использующих
презервативы, либо ведущих беспорядочную половую жизнь.
Одна из главных причин-
не защищенный половой акт с больным гонореей мужчиной.
Неполовой путь заражения встречается крайне редко (например, у детей при пользовании общим с больной матерью бельем)
Беременность, роды и аборт могут служить провоцирующими инфекцию процессами и способствовать выявлению скрытой гонореи.
Слайд 5
Физиологические изменения в системе при беременности.
Гонорея у беременных часто протекает бессимптомно. Воспалительный процесс обычно
локализуется в нижнем отделе половых органов. Возникают вульвовагинит (воспаление наружных половых органов и влагалища), уретрит (воспаление мочеиспускательного канала), эндоцервицит (воспаление канала шейки матки). Эти заболевания протекают с выраженными клиническими симптомами, что связано с присущими беременности изменениями в половых органах и важнейших системах организма. Гонорея во время беременности может привести к различным ее осложнениям, а также к осложнениям родов и послеродового периода, явиться фактором риска для плода и новорожденного (могут иметь место недоношенность, отсутствие глазных яблок, внутриутробное заражение крови, смерть).
Слайд 6
Клиника.
Инкубационный период гонореи составляет от 3 до 14
дней (в среднем 5–6 дней).
Клинические проявления гонореи
при беременности: более выражены, особенно в нижних половых путях, в виде вульвита, кольпита, эндоцервицита, обильных выделений, разрастания остроконечных кондилом на наружных половых органах и во влагалище. Последние иногда достигают больших размеров.
У новорождённых и младенцев:
офтальмия новорождённых;
синдром инфицирования АЖ;
·диссеминация гонококковой инфекции размеров.
Слайд 7
Течение гонореи во многом зависит от того,
когда произошло заражение - до или во время беременности.
Если заражение наступило до беременности, то у подавляющего большинства больных заболевание протекает хронически, стерто, сопровождается небольшими слизисто-гнойными выделениями из шейки матки. У четверти больных отмечается обострение патологического процесса во время беременности. Если заражение наступило во время беременности, то в большинстве случаев отмечаются выраженные воспалительные явления со стороны пораженных очагов. Особенно остро протекает гонорея при заражении во второй половине беременности. Слизисто-гнойные выделения становятся очень обильными.
Слайд 8
При гонорее у беременных поражается нижний отдел
полового аппарата. Восходящий процесс наблюдается крайне редко и только
в первые 3 месяца беременности, когда не вся полость матки заполнена плодным яйцом.
Начиная с 4-го месяца продвижение гонококка во внутренние половые органы невозможно. Это объясняется тем, что децидуальная париетальная оболочка сливается с капсулярной и плодное яйцо закрывает внутренний зев.
В период беременности свежая гонорея в основном протекает как многоочаговое заболевание.
Изолированное поражение какого-либо очага встречается крайне редко, причем это больные с хроническим процессом или со стертой, торпидной формой заболевания. Чаще всего поражаются шейка матки и уретра
Слайд 9
Клинические проявления гонореи в послеродовом периоде очень
разнообразны. У некоторых больных в первые дни послеродового периода
гонорея проявляется лишь одно-, двукратным повышением температуры тела в пределах 38 градусов С. У многих родильниц развивается эндометрит с клиническими проявлениями различной степени.
Слайд 10
Дополнительные методы исследования.
Диагностика базируется на следующих критериях:
данных
анамнеза (указание на половой контакт с больным или возможно
инфицированным гонореей партнером);
оценке субъективных и объективных симптомов заболевания;
обнаружении гонококков при лабораторных исследованиях.
В родильных домах обязательному обследованию на гонорею подвергаются следующие контингенты родильниц: с воспалительными процессами в половых органах; с буро-гнойными лохиями; с повышением температуры тела неясной этиологии; одинокие и незамужние женщины.
Слайд 11
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ: Необходимо осмотреть пациентку полностью для исключения
проявлений других ИППП, оценить состояние всех групп лимфатических узлов.
Пальпируют все отделы живота, большие вестибулярные и периуретральные железы, уретру, проводят бимануальное влагалищное исследование.
Лабораторная диагностика гонореи включает :
микроскопию мазков, окрашенных метиленовым синим и по Граму;
культуральный метод. Его используют для диагностики гонореи у беременных, несовершеннолетних, при наличии цервицита и ВЗОМТ у женщин. При его проведении требуется постановка антибиотикочувсвительности выделенных гонококков;
некультуральные методы (молекулярнобиологические — ПЦР).
Слайд 12
При наличии показаний проводят культуральное исследование. Учитывая высокую
чувствительность гонококков к высыханию и температуре, посев рекомендуют делать
сразу на шоколадный агар или другую питательную среду для выделения гонококков. При невозможности проведения посева клинического материала на питательную среду для гонококков необходимо использовать специальные транспортные среды.
Гонорею у родильниц диагностировать значительно легче, чем у беременных, так как лохии являются благоприятной средой для гонококка. Гонококк проникает в полость матки раньше, чем другие микроорганизмы, поэтому уже на 3-4-й день после родов в лохиях можно обнаружить чистую культуру гонококка. При обследовании родильниц в первые дни после родов отделяемое следует брать из уретры, прямой кишки и влагалища (лохии). Через 5-7 дней кроме этих очагов нужно обследовать и шейку матки.
Слайд 13
Осложнения беременности.
возникновение внематочной беременности;
преждевременное прерывание беременности;
Общеизвестно,
что заболевание гонореей снижает способность к зачатию ;
субинволюция матки
после родов;
затяжной характер кровянисто-гнойных лохий;
Амнионита;
Хориоамнионита;
Преждевременному излитию ОВ;
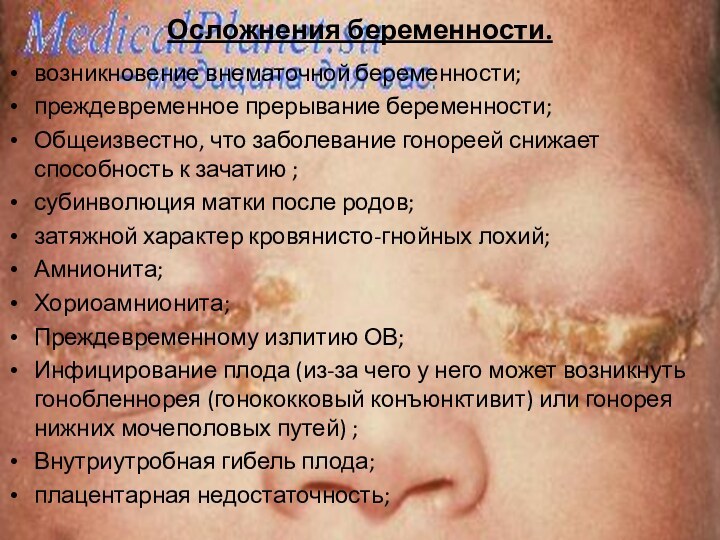
Инфицирование плода (из-за чего у него может возникнуть гонобленнорея (гонококковый конъюнктивит) или гонорея нижних мочеполовых путей) ;
Внутриутробная гибель плода;
плацентарная недостаточность;
Слайд 14
ВЗОМТ (эндометрит, сальпингит, сальпингоофорит и др.);
бесплодие;
эктопическая беременность;
синдром Рейтера.
В
послеродовом периоде гонорея нижних отделов половых органов нередко распространяется
в вышележащие отделы. Это обусловлено рядом причин: благоприятной средой для развития гонококков (такими как кровянистые послеродовые выделения, их щелочная реакция), широким просветом канала шейки матки, общими изменениями, характерными для послеродового периода.
Слайд 15
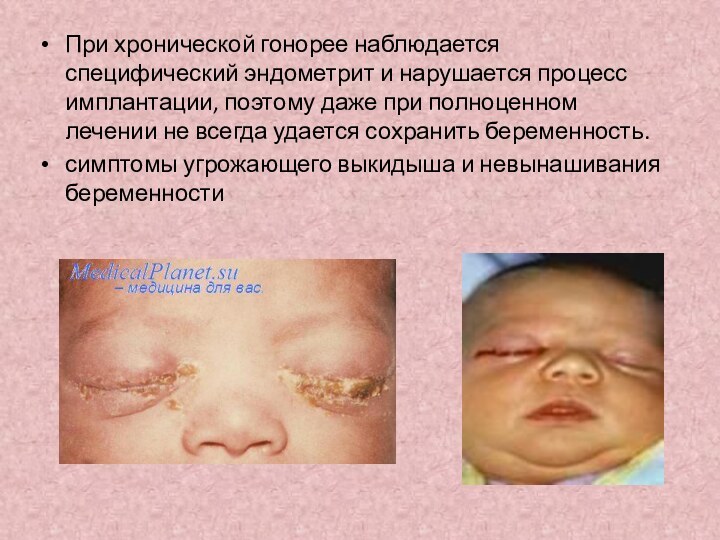
При хронической гонорее наблюдается специфический эндометрит и нарушается
процесс имплантации, поэтому даже при полноценном лечении не всегда
удается сохранить беременность.
симптомы угрожающего выкидыша и невынашивания беременности
Слайд 16
Влияние на плод. Течение раннего неонатального периода.
Возможность заражения
гонореей ребенка вследствие попадания гонококков в глаза, влагалище и
в прямую кишку во время прохождения плода через родовые пути.
Конъюнктивит;
Сепсис;
гонобленнорея (гонококковый конъюнктивит);
гонорея нижних мочеполовых путей ( возможно только у девочек).
Слайд 17
Профилактика.
Профилактика гонореи включает мероприятия, общие для всех ИППП,
и подразделяется на первичную и вторичную.
Первичная профилактика направлена н:
пропаганда
здорового образа жизни;
безопасные формы сексуальных отношений;
Нужно доступно рассказывать о клинических проявлениях половых инфекций, путях заражения, способах профилактики с учётом образовательного уровня аудитории;
Важно объяснять вред самолечения и лечения у непрофессионалов;
на изменение модели поведения в группах высокого риска с целью избежать заражения.
Слайд 18
Вторичная профилактика направлена на:
обследование и лечение пациентов с
диагностированными ИППП для снижения вероятности передачи инфекции своим половым
партнёрам;
уменьшение риска повторного заражения среди больных или ранее перенёсших инфекцию людей;
эффективную диагностику и при необходимости лечение контактных лиц.
Обязательному обследованию и лечению подлежат все половые партнёры пациентов с симптомами гонореи, если они имели половой контакт в последние 14 дней. При отсутствии симптомов заболевания у пациентки с гонореей обследованию подлежат все половые партнёры, вступавшие с ней в половой контакт за последние 60 дней.
Слайд 19
Специфические профилактические мероприятия у новорождённых заключаются в закладывании
за нижнее веко в первые минуты после рождения эритромициновой
глазной мази.
Слайд 20
Лечение.
ЦЕЛИ ЛЕЧЕНИЯ:
Эрадикация гонококков, разрешение воспалительного процесса, профилактика осложнений.
ПОКАЗАНИЯ
К ГОСПИТАЛИЗАЦИИ:
Гонорея у беременных; осложнённое течение гонококковой инфекции (конъюнктивит,
поражение сердечно- сосудистой, нервной системы, опорно-двигательного аппарата и т.п.) требуют стационарного лечения.
Продолжительность стационарного лечения определяется характером клинических проявлений и степенью тяжести воспалительного процесса и составляет 2–4 нед.
МЕДИКАМЕНТОЗНОЕ
ЛЕЧЕНИЕ
Лечение беременных осуществляют на любом сроке гестации в условиях стационара антибактериальными средствами, не оказывающими патологического влияния на плод. Выбор препарата для лечения зависит от проявлений заболевания
Слайд 22
Лечение гонореи при беременности должно быть построено на
тех же основах, как и при отсутствии беременности. С
лечебной целью широко применяются сульфаниламиды и антибиотики. Местное лечение должно проводиться с соблюдением ряда предосторожностей:
необходимость при беременности заменять все интрацервикальные процедуры влагалищными ванночками, а с 8-го месяца беременности - введение лекарственных растворов через резиновый катетер. Спринцевания допустимы лишь до 7-го месяца беременности и под малым давлением.
Что касается местного лечения заболеваний уретры, скенновых и бартолиновых желез, прямой кишки, то оно проводится по тем же правилам, как и при отсутствии беременности. В тех случаях, когда данные обследования беременной женщины оказываются сомнительными в отношении гонореи, в частности при наличии подозрительного анамнеза и выраженного лейкоцитоза в мазках из половых путей, рекомендуется провести профилактическое лечение антибиотикам
Слайд 23
Гонорея у беременных и кормящих матерей Цефтриаксон* внутримышечно 250
мг однократно
Эритромицин внутрь первые 2 дня по 400 тыс
ЕД 6 раз в сутки, затем по 400 тыс ЕД 5 раз в сутки (курсовая доза 8,8 млн ЕД)
Спектиномицин внутримышечно 2,0 г однократно
Азитромицин внутрь 1,0 г однократно
Цефиксим* внутрь 400 мг однократно
Офтальмия новорождённых- Цефтриаксон* внутримышечно 25–50 мг/кг массы тела (не более 125 мг) однократно или внутривенно 1 раз в сутки в течение 2–3 дней
Слайд 24
Профилактика офтальмии у новорождённых Эритромицин наружно глазная мазь
0,5% однократно
Осложнения неонатальной гонококковой инфекции (менингит) Цефтриаксон* внутримышечно или внутривенно
из расчёта 25–50 мг/кг массы тела 1 раз в сутки в течение 7 дней (при менингите — не менее 10–14 дней)
Примечание: * Цефиксим, цефотаксим и цефтриаксон не назначают пациентам с аллергией на цефалоспорины или препараты пенициллиновой группы в анамнезе.
Слайд 25
При отсутствии результатов от лечения рекомендуется учесть следующие
возможные причины:
ложноположительный результат исследования;
несоблюдение режима лечения, неадекватная терапия;
повторный
контакт с не леченым партнёром;
инфицирование от нового партнёра;
инфицирование другими микроорганизмами.