Слайд 2
Внутрибольничные инфекции (ВБИ) – это любое клинически распознаваемое
инфекционное заболевание, которое поражает больного в результате его госпитализации
с целью лечения и медицинский персонал в силу осуществления им профессиональной деятельности независимо от того, проявляются ли симптомы заболевания во время нахождения данных лиц в больнице.
+ бактерионосительство
Слайд 3
Распространенность ВБИ
ФОН ВБИ:
- в мире 8,4% людей,
прошедших через ЛПУ.
- в России по территории 7-10%
В России:
2-2,5 млн. случаев заражения ВБИ в год;
Причина каждого 12-го смертельного случая в больнице – ВБИ;
30-35% хирургических вмешательств осложняется ВБИ;
Причина 40% случаев послеоперационной летальности – ВБИ;
Уровень бактерионосительства среди медперсонала разных отделений – от 39 до 98%;
Причина 50% случаев заболеваний медперсонала ЛПУ – ВБИ.
Слайд 4
Структура ВБИ в Москве
75% ВБИ – легкие локальные
формы (послеоперационные)
2,6% ВБИ – сепсис,
0,6% ВБИ – инфекции мочевыводящих
путей,
4% ВБИ (с 2004 г.) - пневмонии
Структура ВБИ
за рубежом
Инфекции мочевыводящих путей.
Инфекции респираторного тракта.
Хирургические инфекции (абсцессы, флегмоны, нагноение швов)
Слайд 5
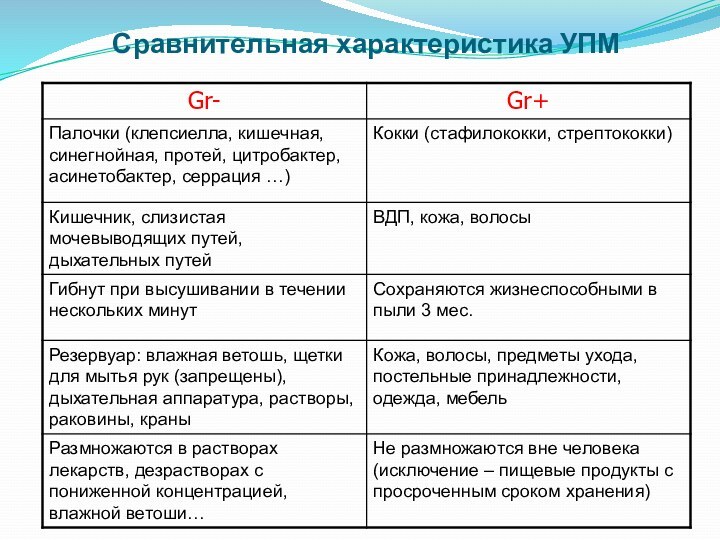
Сравнительная характеристика УПМ
Слайд 6
Механизмы передачи ВБИ
1. Классические (воздушно-капельный, фекально-оральный, контактно-бытовой).
2. Специфические:
Артифицированный
- медицинские парентеральные манипуляции (инъекции, гемотрансфузии, гемодиализ, гемосорбция, оперативные
вмешательства, инекологические, стоматологические, урологические процедуры, мануальные и эндоскопические исследования).
Естественный (через открытые ожоговые или травматические раны, открытые гнойно-воспалительные очаги, полости и тракты с нарушенной целостностью слизистой оболочки).
Аутоинфицирование (через дефекты кожи и слизистой оболочки из мест носительства.
Места носительства – нос и носовая часть глотки, промежность, волосы и руки)
Слайд 7
Пути передачи ВБИ
Первичные пути передачи ВБИ
контаминированный инструментарий,
медицинская
аппаратура (дыхательная и пр.),
постельные принадлежности (белье, матрацы, кровати) и
предметы ухода за больными,
"влажные" объекты (краны, раковины, душевые воронки и пр.),
контаминированные растворы антисептиков, антибиотиков, дезинфектантов, лекарственных препаратов (физиологический р-р, альбуцид и пр.),
перевязочный и шовный материал,
эндопротезы, дренажи, трансплантаты, кровь, кровезаменители,
руки и волосы пациентов и персонала,
спецодежда и обувь пациентов и персонала
Слайд 8
Вторичные пути передачи ВБИ
(очаги - резервуары размножения и
сохранения ВБИ):
Все жидкие и влажные объекты:
инфузионные жидкости,
питьевые
растворы,
дистиллированная вода,
щетки для мытья рук,
душевые установки,
трапы и водяные затворы канализации,
некоторые части лечебно-диагностических аппаратов,
увлажнители кондиционеров,
дезинфицирующие растворы с заниженной концентрацией дезинфектанта (рабочие растворы)
вода в вазах для цветов,
кремы для рук
Слайд 9
УПМ в ЛПУ приобретает особые свойства
госпитального штамма
Способность
к быстрой колонизации (несколько часов).
Множественная антибиотикорезистентность (причины – бесконтрольное
применение АБ, пассажи от пациента к пациенту).
Устойчивость к дезинфектантам и антисептикам (должна быть ротация дезсредств 1 раз в 3 мес.).
Устойчивость в высушиванию, УФ-облучению особенно в органике (выделения больного).
Слайд 10
Классификация ВБИ
1. воздушно-капельные (аэрозольные),
2. водно-алиментарные,
3. контактно-инструментальные,
4. посттравматические
инфекции,
5. другие
Слайд 11
Профилактика ВБИ
Специфические меры
(лечебно-диагностические):
1. Использование антибактериальных препаратов для
лечения с учетом антибиотикорезистентности микрофлоры данного больного;
2. Внимание к
иммунному статусу больных и использование иммуномодуляторов;
3. Проведение плановой или экстренной иммунизации населения;
4. Выявление среди персонала ЛПУ бактерионосителей на профилактических медицинских осмотрах
Слайд 12
Неспецифические меры
санитарно-гигиенического характера
I. Санитарно-топографические мероприятия
II.
Архитектурно-планировочные мероприятия на стадии проектирования ЛПУ
III. Санитарно-техническое оборудование ЛПУ
IV.
Санитарно-противоэпидемические мероприятия
Слайд 13
Основные принципы профилактики ВБИ
1. Разделение всех объектов, лиц
и потоков на «чистое» и «грязное».
2. Дистанцирование и изоляция
«чистого» и «грязного» объектов, лиц и потоков
3. Неперекрещиваемость «чистого» и «грязного» потоков.
Слайд 14
Зонирование оперблока по режиму стерильности
Зона стерильного режима
I зона:
операционная
II зона: предоперационная, стерилизационная, наркозная, аппаратная, помещение для аппарата
искусственного кровообращения
Зона строгого режима
III зона: инструментально-материальная, протокольная,
кладовая чистого белья, помещение для хранения передвижного рентгеновского аппарата, кладовая предметов уборки и дезинфекционных средств, "чистая" зона санпропускника
IV зона: другие помещения операционного блока
(фильтр для пациента, "грязная" зона санпропускника и пр.)
Слайд 15
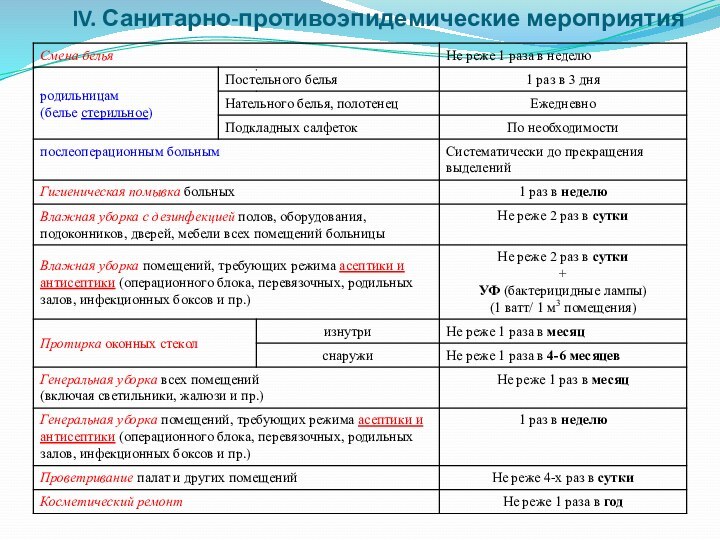
IV. Санитарно-противоэпидемические мероприятия
Слайд 16
Федеральный закон от 30 марта 1999 г. N
52-ФЗ "О санитарно- эпидемиологическом благополучии населения" (с изменениями от
30 декабря 2001 г., 10 января, 30 июня 2003 г., 22 августа 2004 г., 9 мая, 31 декабря 2005 г., 18, 29, 30 декабря 2006 г., 26 июня, 8 ноября 2007 г.), принятый Государственной Думой 12 марта 1999 года и одобреный Советом Федерации 17 марта 1999 года. Статья 2. Обеспечение санитарно- эпидемиологического благополучия населения.
Данный документ является основными в регламентировании мероприятий по защите населения страны от внутрибольничных инфекций.
Слайд 17
СанПиН 2.1.3.2630 -10 ''Санитарно-эпидемиологические требования к организациям, осуществляющим
медицинскую деятельность'‘
УТВЕРЖДЕНЫ
постановлением Главного государственного санитарного врача Российской Федерации
от
18 мая 2010 г. № 58
I. Общие требования к организациям, осуществляющим медицинскую деятельность
9. Общие требования к организации профилактических и противоэпидемических мероприятий
Слайд 18
9.1 разрабатывается план профилактических и противоэпидемических мероприятий.
9.3 Профилактические

мероприятия проводятся исходя из положения, что каждый пациент расценивается
как потенциальный источник гемоконтактных инфекций (гепатит В, С, ВИЧ и других).
9.4 При плановом поступлении на стационарное лечение пациенты на догоспитальном этапе подлежат профилактическому обследованию на:
- туберкулез (флюорография, результаты действительны в течение года)
- маркеры гепатитов В и С, сифилис (в случае оперативного лечения);
- дифтерию и кишечные инфекции (пациенты психиатрических стационаров);
- кишечные инфекции (пациенты детских стационаров до 2 лет и сопровождающие лица, результаты действительны в течении 2 недель до госпитализации)
Дети, поступающие на стационарное лечение должны иметь сведения об отсутствии контактов с инфекционными больными в течении 21 дня до госпитализации.
9.5 Проведение профилактических и противоэпидемических мероприятий осуществляется медицинским персоналом под руководством, лица, ответственного за работу по профилактике ВБИ (руководитель организации, заместитель руководителя по противоэпидемическим вопросам/врач-эпидемиолог/ заместитель по медицинской части).
Слайд 19
10.3.1 Пациентов с гнойно-септическими внутрибольничными заболеваниями изолируют в

отделение гнойной хирургии, а при его отсутствии - в
отдельную палату.
10.3.2 В отделениях с двумя палатными секциями предусматривается не менее 2 перевязочных. Перевязки пациентам, имеющим гнойное отделяемое, проводят в септической перевязочной, при ее отсутствии, в асептической перевязочной после перевязок пациентов, не имеющих гнойного отделяемого или непосредственно в однокоечной палате. Осмотр пациентов проводят в перчатках и фартуках.
10.3.3 Пациенты с инфекцией любой локализации, независимо от срока ее возникновения, вызванной метициллин (оксациллин) - резистентным золотистым стафилококком или ванкомицинрезистентным энтерококком, подлежат изоляции в боксированные палаты. При работе с данной категорией больных персонал должен соблюдать следующие правила:
- при входе в палату персонал надевает маску, спецодежду, перчатки и снимает их при выходе;
- предметы ухода, а также стетоскоп, термометр и др. используются только для данного пациента;
- перевязка пациента проводится в палате;
- при входе и выходе из палаты персонал обрабатывает руки спиртосодержащим кожным антисептиком;
- после выписки пациента проводится заключительная дезинфекция, камерное обеззараживание постельных принадлежностей, обеззараживание воздуха;
- после дезинфекции проводится лабораторное обследование объектов окружающей среды (в палате). Заполнение палаты проводится после получения удовлетворительных результатов микробиологического исследования.
Слайд 20
Все помещения, оборудование, медицинский и другой инвентарь должны
содержаться в чистоте. Влажная уборка помещений (обработка полов, мебели,
оборудования, подоконников, дверей) должна осуществляться не менее 2 раз в сутки, с использованием моющих и дезинфицирующих средств, разрешенных к использованию в установленном порядке. Администрация ЛПО организует предварительный и периодический (не реже 1 раза в год) инструктаж персонала, осуществляющего уборку помещений по вопросам санитарно -гигиенического режима и технологии уборки.
11.2 Хранение моющих и дезинфекционных средств должно осуществляться в таре (упаковке) изготовителя, снабженной этикеткой, на стеллажах, в специально предназначенных местах.
Слайд 21
11.3 Необходимо иметь отдельные емкости с рабочими растворами
дезинфекционных средств, используемых для обработки различных объектов:
- для
дезинфекции, для предстерилизационной очистки и для стерилизации изделий медицинского назначения, а также для их предварительной очистки (при использовании средств, обладающих фиксирующими свойствами);
- для дезинфекции поверхностей в помещениях, мебели, аппаратов, приборов и оборудования;
- для обеззараживания уборочного материала, для обеззараживания отходов классов Б и В (в случае отсутствия установок для обеззараживания).
Емкости с рабочими растворами дезинфекционных средств должны быть снабжены плотно прилегающими крышками, иметь четкие надписи или этикетки с указанием средства, его концентрации, назначения, даты приготовления, предельного срока годности раствора.
Слайд 22
11.7 Генеральная уборка помещений палатных отделений и других
функциональных помещений и кабинетов должна проводиться по графику не
реже 1 раза в месяц, с обработкой стен, полов, оборудования, инвентаря, светильников.
11.8 Генеральная уборка операционного блока, перевязочных, родильных залов, процедурных, манипуляционных, стерилизационных, и других помещений с асептическим режимом проводится один раз в неделю. В день проведения генеральной уборки в оперблоке плановые операции не проводятся.
Вне графика генеральную уборку проводят в случае получения неудовлетворительных результатов микробной обсемененности внешней среды и по эпидемиологическим показаниям.
Для проведения генеральной уборки персонал должен иметь специальную одежду и средства индивидуальной защиты (халат, шапочка, маска, резиновые перчатки, резиновый фартук и др.), промаркированный уборочный инвентарь и чистые тканевые салфетки.
Слайд 23
Правила обработки рук медицинского персонала и кожных покровов

пациентов
12.2 Для достижения эффективного мытья и обеззараживания рук необходимо
соблюдать следующие условия: коротко подстриженные ногти, отсутствие лака на ногтях, отсутствие искусственных ногтей, отсутствие на руках колец, перстней и других ювелирных украшений. Перед обработкой рук хирургов необходимо снять также часы, браслеты и пр. Для высушивания рук применяют чистые тканевые полотенца или бумажные салфетки однократного использования
12.4.1 Гигиеническую обработку рук следует проводить в следующих случаях:
- перед непосредственным контактом с пациентом;
- после контакта с неповрежденной кожей пациента (например, при измерении пульса или артериального давления);
- после контакта с секретами или экскретами организма, слизистыми оболочками, повязками;
- перед выполнением различных манипуляций по уходу за пациентом;
- после контакта с медицинским оборудованием и другими объектами, находящимися в непосредственной близости от пациента.
- после лечения пациентов с гнойными воспалительными процессами, после каждого контакта с загрязненными поверхностями и оборудованием;
Слайд 24
Правила обработки рук медицинского персонала и кожных покровов
пациентов
12.4.2 Гигиеническая обработка рук проводится двумя способами:
- гигиеническое
мытье рук мылом и водой для удаления загрязнений и снижения количества микроорганизмов;
- обработка рук кожным антисептиком для снижения количества микроорганизмов до безопасного уровня.
12.4.7.1 Перчатки необходимо надевать во всех случаях, когда возможен контакт с кровью или другими биологическими субстратами, потенциально или явно контаминированными микроорганизмами, слизистыми оболочками, поврежденной кожей.
12.4.7.2 Не допускается использование одной и той же пары перчаток при контакте (для ухода) с двумя и более пациентами, при переходе от одного пациента к другому или от контаминированного микроорганизмами участка тела - к чистому. После снятия перчаток проводят гигиеническую обработку рук.
Слайд 25
Правила обработки рук медицинского персонала и кожных покровов
пациентов
12.9.3 Обработку операционного поля пациента перед хирургическим вмешательством и
другими манипуляциями, связанными с нарушением целостности кожных покровов (пункции, биопсии), предпочтительно проводить антисептиком, содержащим краситель.
12.9.4 Обработка инъекционного поля предусматривает обеззараживание кожи с помощью спиртосодержащего антисептика в месте инъекций (подкожных, внутримышечных, внутривенных) и взятия крови.
12.9.5 Для обработки локтевых сгибов доноров используют те же антисептики, что и для обработки операционного поля.
12.9.6 Для санитарной обработки кожных покровов пациентов (общей или частичной) используют антисептики, не содержащие спирты, обладающие дезинфицирующими и моющими свойствами. Санитарную обработку проводят накануне оперативного вмешательства или при уходе за пациентом.
Слайд 26
Требования к условиям труда медицинского персонала
15.1 Персонал ЛПУ
должен проходить предварительные, при поступлении на работу, и периодические
медицинские осмотры, с оформлением акта заключительной комиссии. Периодические медицинские осмотры проводятся в организациях, имеющих лицензию на данные виды деятельности. Профилактическая иммунизация персонала проводится в соответствии с национальным и региональным календарем профилактических прививок.
15.2 На рабочих местах медицинского и другого персонала должно быть обеспечено соблюдение соответствующих гигиенических нормативов (параметры микроклимата, уровни освещенности, ионизирующих и неионизирующих излучений, чистоты воздуха рабочей зоны, а так же шума, ультразвука, вибрации, электромагнитных полей, ультрафиолетового, лазерного излучения). Гигиенические нормативы изложены в приложениях 3, 4, 5, 8, 9, 10, 11.
Слайд 27
III. Профилактика внутрибольничных инфекций в стационарах (отделениях) хирургического

профиля
1. Организация мероприятий по профилактике внутрибольничных инфекций
1.9 При поступлении
на работу в стационары (отделения) хирургического профиля медицинские работники проходят предварительный медицинский осмотр врачей: терапевта, невролога, гинеколога, дерматовенеролога, отоларинголога, офтальмолога. В дальнейшем осмотр у тех же специалистов проводится 1 раз в год. Дополнительные медицинские осмотры проводятся по показаниям.
Медицинские работники проходят следующие обследования:
рентгенологическое обследование на туберкулез – крупнокадровая флюорография грудной клетки (в дальнейшем – 1 раз в год);
исследование крови на гепатит С (в дальнейшем – 1 раз в год);
исследование крови на гепатит В не привитых (в дальнейшем – 1 раз в год); привитые обследуются через 5 лет, затем ежегодно при отсутствии ревакцинации;
исследование крови на сифилис (в дальнейшем – по показаниям);
исследование мазков на гонорею (в дальнейшем – по показаниям);
исследование крови на ВИЧ-инфекцию (в дальнейшем – 1 раз в год).
Проводятся лабораторные исследования: общий анализ крови и общий анализ мочи, в дальнейшем 1 раз в год перед периодическим медицинским осмотром.
Слайд 28
1.12 Персонал стационаров (отделений) хирургического профиля подлежит профилактической
иммунизации против гепатита B в обязательном порядке при поступлении
на работу в случае отсутствия данных о прививке. Один раз в 10 лет персоналу проводится прививка против дифтерии и столбняка. В связи с задачей ликвидации кори в стране проводится дополнительная иммунизация лиц до 35 лет, не болевших корью и не привитых живой коревой вакциной или привитых однократно. Иммунизация против других инфекционных заболеваний проводится в соответствии с национальным календарем прививок, а также по эпидемиологическим показаниям.
Слайд 29
Эпидемиологический надзор за ВБИ
выявление, учет и регистрацию ВБИ
у пациентов на основе клинических, лабораторных, эпидемиологических и патолого-анатомических
данных;
анализ заболеваемости ВБИ у пациентов;
выявление групп и факторов риска возникновения ВБИ среди пациентов;
характеристику лечебно-диагностического процесса (данные о хирургических и других инвазивных манипуляциях);
данные об антибиотикопрофилактике и терапии;
микробиологический мониторинг за возбудителями ВБИ (данные видовой идентификации возбудителей ВБИ, выделенных от пациентов, персонала, из объектов внешней среды, определение чувствительности/резистентности выделенных штаммов к антимикробным средствам: антибиотикам, антисептикам, дезинфектантам и другим);
выявление, учет и регистрацию ВБИ у медицинского персонала;
анализ заболеваемости ВБИ среди медицинского персонала;
оценку эффективности проводимых мер борьбы и профилактики.
Слайд 30
а) поверхностная инфекция разреза возникает не позднее 30
дней после операции и вовлекает только кожу и подкожные
ткани в области разреза; у пациента имеется одно из перечисленного:
гнойное отделяемое из поверхностного разреза;
выделение микроорганизмов из жидкости или ткани, полученной асептически пункцией области поверхностного разреза или из мазка из раны при наличии микроскопических признаков гнойного воспаления;
имеется не менее двух из следующих симптомов: боль или болезненность; ограниченная припухлость; краснота; местное повышение температуры.
Слайд 31
б) глубокая инфекция в области хирургического вмешательства возникает

не позднее 30 дней после операции при отсутствии имплантата
или не позднее одного года при наличии имплантата в месте операции и вовлекает глубокие мягкие ткани (например, фасциальный и мышечный слой) в области разреза; у пациента имеется хотя бы одно из перечисленного:
гнойное отделяемое из глубины разреза в месте данного хирургического вмешательства, но не из органа/полости;
выделение микроорганизмов из жидкости или ткани, полученное асептически пункцией области глубокого разреза или из мазка из глубины раны при наличии микроскопических признаков гнойного воспаления;
спонтанное расхождение краев раны или намеренное ее открытие хирургом, когда у пациента имеются следующие признаки и симптомы: лихорадка (> 37,5 °С), локализованная боль или болезненность;
при непосредственном осмотре, во время повторной операции, при гистологическом или рентгенологическом исследовании обнаружен абсцесс или иные признаки инфекции в области глубокого разреза.
Слайд 32
в) инфекция полости/органа возникает не позднее 30 дней
после операции при отсутствии имплантата или не позднее одного
года при наличии имплантата в месте операции, вовлекает любую часть организма (например, органа или полости), кроме области разреза, которая была вскрыта или подверглась манипуляциям в процессе операции; у пациента имеется одно из перечисленного:
гнойное отделяемое из дренажа, установленного в органе/полости через специальный разрез;
выделение микроорганизмов из жидкости или ткани, полученной асептически из органа/полости;
лихорадочное состояние;
при непосредственном осмотре, во время повторной операции, при гистологическом или рентгенологическом исследовании обнаружен абсцесс или иные признаки инфекции, вовлекающие орган/полость.
Слайд 33
2.6 К внутрибольничным послеоперационным инфекциям относятся заболевания, возникающие
в течение 30 дней после оперативного вмешательства, а при
наличии имплантата в месте операции – до года.
В зависимости от степени контаминации раны во время операции выделяют:
чистые раны (неинфицированные операционные раны без признаков воспаления);
условно чистые раны (операционные раны, проникающие в дыхательные пути, пищеварительный тракт, половые или мочевыводящие пути при отсутствии необычного заражения);
загрязненные (контаминированные) раны (операционные раны со значительным нарушением техники стерильности или со значительной утечкой содержимого из желудочно-кишечного тракта);
грязные (инфицированные) раны (операционные раны, в которых микроорганизмы, вызвавшие послеоперационную инфекцию, присутствовали в операционном плане до начала операции).
Риск развития ВБИ для чистых ран составляет 1—5 %, для условно чистых – 3—11 %, для загрязненных – 10—17 % и для грязных – более 25—27 %.