- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Бронхиальная астма
Содержание
- 2. Паспортные данныеФИО Минаева Анна АлександровнаВозраст 62
- 3. Жалобы и анамнез
- 4. ОБСУЖДЕНИЕ жалоб и анамнезаПри анализе жалоб важно
- 5. Объективный статус и его обсуждениеСостояние удовлетворительное. Сознание
- 6. Лабораторные исследованияАнализ периферической крови: гемоглобин 138 г/л,
- 7. Инструментальные исследованияРентгенография органов грудной клетки: легочные поля
- 8. ОБСУЖДЕНИЕ лабораторных и инструментальных исследованийВ крови выявлена
- 9. Окончательный диагнозОсновное заболевание. Бронхиальная астма смешанного генеза
- 10. Дифференциальная диагностика Дифференцировать
- 11. Медикаментозное лечение пациентаЭуфиллин р-р 10 мл 2,4%
- 12. Обоснование и современные принципы медикаментозного леченияМедикаментозное лечение
- 13. Исход лечения и рекомендации при выписке из
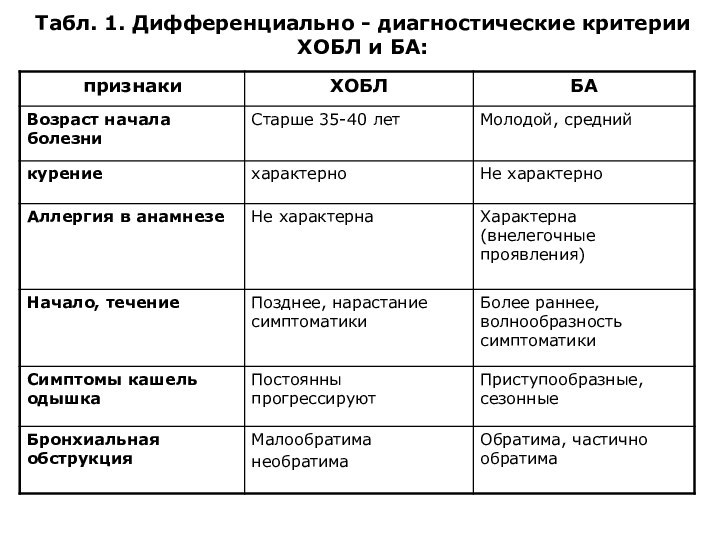
- 14. Табл. 1. Дифференциально - диагностические критерии ХОБЛ и БА:
- 15. Табл. 2. Дифференциально - диагностические критерии ХОБЛ и БА
- 16. Скачать презентацию
- 17. Похожие презентации
Паспортные данныеФИО Минаева Анна АлександровнаВозраст 62 г.Категория ЧСПДата поступления 06.04 2012г.Диагноз направления: Бронхиальная астмаПредварительный диагноз: Бронхиальная астма смешанного генеза (аллергическая, инфекционно-зависимая), средней степени тяжести, обострение. Дыхательная недостаточность I степени.














Слайд 2
Паспортные данные
ФИО Минаева Анна Александровна
Возраст 62 г.
Категория
ЧСП
астма смешанного генеза (аллергическая, инфекционно-зависимая), средней степени тяжести, обострение. Дыхательная недостаточность I степени.
Слайд 4
ОБСУЖДЕНИЕ жалоб и анамнеза
При анализе жалоб важно отметить
приступообразный характер кашля, экспираторной одышки при контакте с триггерами
– резкими запахами и вдыхании холодного воздуха.Нужно обратить внимание при сборе анамнеза на сезонность появления основных симптомов, что возможно, связано с переменой метеорологических условий и наличием дополнительных триггеров.
Пациентка перенесла пневмонию за 2 месяца до дебюта основных проявлений заболевания, что предполагает наличие инфекции дыхательных путей. Наличие частых ОРВИ в анамнезе свидетельствует об вторичном иммунодефиците. Лечение бронхиальной астмы проводилось амбулаторно терапевтом. Пациентка не обследовалась у специалиста аллерголога, специфическое аллергологическое обследование не проводилось. Базисная терапия не назначалась.
Важно запомнить:
При наличии подобных жалоб у пациентов с предполагаемым диагнозом бронхиальной астмы необходимо комплексное обследование органов дыхания: выполнение рентгенографии органов грудной полости, спирографии. Важно оценить изменения в картине крови (эозинофилия), провести цитологию мокроты. Показана консультация аллерголога.
Слайд 5
Объективный статус и его обсуждение
Состояние удовлетворительное. Сознание ясное.
Нормостенической конституции. Удовлетворительного питания. Кожные покровы обычной окраски, влажные,
чистые. Периферические лимфоузлы не увеличены. Температура тела 36,5°С. АД 145/85 мм рт. ст. Пульс 86 в мин., ритмичный. Прекордиальная область визуально не изменена. Пальпаторно патологических пульсаций не определяется, верхушечный толчок обычных свойств. Перкуторно: границы сердца не смещены. Аускультативно: тоны сердца приглушены, шумов, акцентов нет. Грудная клетка правильной цилиндрической формы, равномерно участвует в акте дыхания. Перкуторно: границы легких в пределах нормы. Над легкими коробочный оттенок легочного звука, дыхание жесткое, сухие свистящие хрипы над всеми отделами легких, усиливающиеся на выдохе. ЧД 21 в 1 мин. Живот при пальпации мягкий безболезненный. Печень и селезенка не увеличены. Поколачивание по поясничной области безболезненное с обеих сторон.ОБСУЖДЕНИЕ объективного статуса:
Изменение перкуторной картины со стороны легких характерно при наличии эмфиземы легких. Сухие рассеянные хрипы над всеми отделами легких свидетельствуют о наличии бронхоспазма. Регистрация повышенного уровня АД свидетельствует о наличии артериальной гипертензии.
Наличие у пациента с диагнозом бронхиальная астма изменений со стороны сердечно-сосудистой системы обязывает лечащего врача более детально провести обследование не только системы органов дыхания, но и органов кровообращения. Наличие повышенного АД может быть проявлением как сопутствующего заболевания - эссенциальной АГ, так и симптоматической пульмоногенной АГ, что обосновывает необходимость проведения ЭхоКГ, СМАД.
Таким образом, полученные при исследовании объективного статуса данные свидетельствуют о наличии у пациента бронхообструктивного синдрома , артериальной гипертензии.
Слайд 6
Лабораторные исследования
Анализ периферической крови: гемоглобин 138 г/л, эритроциты
4,48*10 12/л, лейкоциты 6,7*10 9/л, сегментоядерных 55%, палочкоядерных 1%,
моноцитов 10%, базофилов 0%, эозинофилов 12%. СОЭ 20 мм/час.Биохимический анализ крови: без патологических изменений.
Общий IgE – 504 МЕ/мл.
Анализ мочи: без патологических изменений.
Анализ мокроты: эпителий плоский – 0-3 в поле/зр., эпит. мерцат.-0-1-2 в поле/зр., лейк.-30-40 в поле/зр., эозинофилы – 15-18 в поле/зр. Кристаллы Шарко-Лейдена – в умерен. кол-ве.
Кал на я/г-отр.
Консультация аллерголога.
При диагностике с бытовыми аллергенами выявлена сенсибилизация к домашней пыли и шерсти кошки (по данным кожных тестов). Заключение: у пациентки БА (аллергическая, инфекционно-зависимая), средней ст. тяжести.
Слайд 7
Инструментальные исследования
Рентгенография органов грудной клетки: легочные поля повышенной
прозрачности, без очаговых и инфильтративных изменений. Легочный рисунок в
нижних отделах усилен. Корни легких структурны. Синусы свободны. Сердце не расширено. Аорта уплотнена, развернута.ЭКГ. Ритм синусовый, ЧСС – 89 уд в 1 мин., ЭОС отклонена влево. Неполная блокада правой ножки пучка Гиса.
ЭхоКГ. ЗСЛЖ 9,6 мм, МЖП – 10 мм, ЛЖ КСР– 27,1 мм, КДР-36,0 мм, ПЖ –КДР 24,3 мм, ЛП – 32 мм, АО – 30,6 мм, АК – 22,4 мм, ФВ 54 % . Среднее систолическое давление в ЛА – 14 мм рт. ст. Заключение. Стенки аорты и створки аортального клапана уплотнены. Концентрическое ремоделирование ЛЖ. Миокард не утолщен, полости сердца не расширены. Диастолическая дисфункция ЛЖ. Перикард без особенностей.
УЗИ органов брюшной полости – без патологических изменений.
СМАД. Среднее систолическое и диастолическое давление в течение суток характерно для мягкой стабильной гипертензии.
Спирометрия. Нарушение ФВД по обструктивному типу I ст. Проба с бронхолитиком положительная
Слайд 8
ОБСУЖДЕНИЕ лабораторных и инструментальных исследований
В крови выявлена эозинофилия.
В
анализе мокроты – эозинофилия, кристаллы Шарко-Лейдена.
В крови повышен уровень
общего IgE.При рентгенографии ОГП выявлены легочные поля повышенной прозрачности, без очаговых и инфильтративных изменений. Легочный рисунок в нижних отделах усилен.
При спирометрии выявлены нарушение ФВД по обструктивному типу I ст. Проба с бронхолитиком положительная.
Аллергологическое обследование. При диагностике с бытовыми аллергенами выявлена сенсибилизация к домашней пыли и шерсти кошки (по данным кожных тестов).
Таким образом, полученные данные указывают на наличие аллергического воспалительного процесса в бронхиальном дереве.
Слайд 9
Окончательный диагноз
Основное заболевание. Бронхиальная астма смешанного генеза (аллергическая,
инфекционно-зависимая), средней степени тяжести, обострение.
Осложнения основного заболевания. Дыхательная
недостаточность I степени.Сопутствующие заболевания. Гипертоническая болезнь I cт. (Артериальная гипертензия 2 ст., риск 2).
При постановке диагноза учитываются следующие ключевые моменты:
Жалобы (приступы кашля и экспираторной одышки при контакте с триггерами, одышка при выполнении физической нагрузки).
Анамнез заболевания.
Результаты физикального обследования (коробочный оттенок перкуторного звука, сухие свистящие хрипы, усиливающиеся на выдохе).
Исследование функции внешнего дыхания (наличие обструктивных нарушений вентиляции, положительный тест с бронхолитиком).
Наличие эозинофилов в крови и мокроте.
Аллергологический статус: кожные пробы, повышение общего IgE.
Слайд 10
Дифференциальная диагностика
Дифференцировать заболевание следует с другими заболеваниями, сопровождающимися
обструкцией бронхов, прежде всего с хронической обструктивной болезнью легких
(критерии приведены в таблицах 1,2), туберкулезом, карциномой бронха, бронхоспазмом, спровоцированным желудочно-пищеводным рефлюксом.Одышка при физической нагрузке может быть проявлением хронической сердечной недостаточности. Так, психогенную одышку иногда неправильно расценивают как бронхиальную астму.
Значительная эозинофилия может быть обусловлена глистной инвазией.
Однако, приступообразный характер кашля и одышки, купируемых бронхолитиками, данные аллергологического анамнеза и обследования, спирометрии позволяют исключить ХОБЛ и подтверждают диагноз бронхиальной астмы.
Характерная картина полученная при рентгенографии легких позволяют исключить объёмные образования и туберкулез.
Слайд 11
Медикаментозное лечение пациента
Эуфиллин р-р 10 мл 2,4% на
200 мл физ. р-ра внутривенно капельно 1 раз в
сутки в течение 5 дней.Преднизолон 60 мг внутривенно струйно 1 раз в сутки в течении 3 дней, далее по 30 мг в сутки – 2 дня. Далее – ингаляционно беклометазона дипропионат по 500 мкг х 2 раза в сутки.
Беродуал 2 раза в сутки на физ. р-ре – ингаляции через небулайзер. Далее – Беродуал по 2 вдоха при приступе удушья.
Амлодипин 5 мг в сутки внутрь однократно утром.
Слайд 12
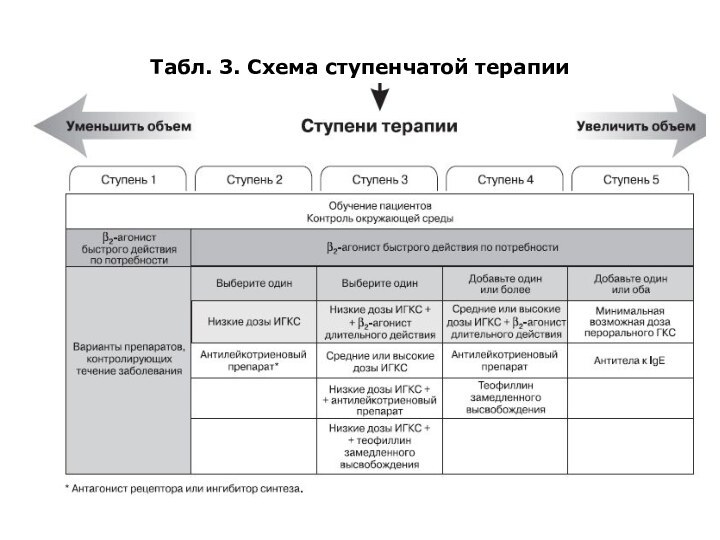
Обоснование и современные принципы медикаментозного лечения
Медикаментозное лечение больных
БА складывается из базисной (противовоспалительной) и патогенетической терапии.
Базисная
терапия. При персистирующей БА показано назначение глюкокортикоидов (ГКС). Основные препараты – ингаляционные ГКС. Для купирования обострения в стационаре могут быть назначены ГКС парентерально. Лечение ГКС должно продолжатся амбулаторно под контролем терапевта. Дозы препаратов подбираются с учетом степени тяжести БА. Применяется ступенчатая схема терапии, позволяющая корректировать лечение в зависимости от достигаемого уровня контроля течения БА (см. таблицу 3).Патогенетическое лечение заключается в применении бронхолитических средств различных групп: симпатомиметиков, холинолитиков, теофиллина. В настоящее время в стационаре отдается предпочтение назначению бронхолитиков через небулайзер.
Одновременно с базисной и бронхолитической терапией назначается симптоматическая терапия: муколитики, мукорегуляторы.
У данной пациентки в связи с выявлением артериальной гипертензии была назначена антигипертензивная монотерапия препаратом из группы антагонистов кальция - амлодипином.
Слайд 13
Исход лечения и рекомендации при выписке из стационара
В
результате проведенного лечения и на фоне постоянной базисной терапии
приступы кашля и экспираторной одышки не рецидивировали. Улучшились показатели ФВД. Пациентка была выписана под наблюдение участкового терапевта.Рекомендации:
Диета № 10.
Гипоаллергенный быт. Избегать контакта с триггерами (резкие запахи).
Медикаментозная терапия:
- Инг. Беродуал по 2 вд. (По-требованию, но не больше 4 раз в день;
- Инг. Беклометазон по 1 вд. (500 мкг) 2 раза в день;
- Таб. Амлодипин по 5 мг в день под контролем АД.