- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Эмболия легочной артерии
Содержание
- 2. Этим термином обозначают синдром, обусловленный полной или
- 4. Эмболия легочной артерии и тромбофлебит глубоких вен
- 5. Этиология и патогенез Наиболее часто встречается тромбоэмболия
- 7. Тромбоз вен голени, бедра и таза является
- 8. Эмболы могут закупоривать ветви легочной артерии или
- 9. Клиническая картина и диагностика Классическими симптомами тромбоэмболии
- 10. О п т и м а л
- 11. Лечение. Основной целью лечения является восстановление кровотока
- 12. В качестве первоочередных мероприятий необходимо внутривенно ввести
- 13. Непрерывное внутривенное введение гепарина более надежно позволяет
- 14. Затем переходят к лечению непрямыми (оральными) антикоагулянтами
- 15. При субмассивной эмболии (II степень) наряду с
- 16. При массивной тромбоэмболии (III степень) С тенденцией
- 17. Очень важным лечебным и одновременно диагностическим звеном
- 18. При массивной эмболии, протекающей на фоне тяжелого
- 19. Менее опасным является эндоваскулярное удаление эмбола специальными
- 21. Скачать презентацию
- 22. Похожие презентации
Этим термином обозначают синдром, обусловленный полной или частичной закупоркой легочной артерии или ее ветвей эмболами, состоящими из тромбов (тромбоэмболия), капель жира (жировая эмболия), пузырьков воздуха (воздушная эмболия).


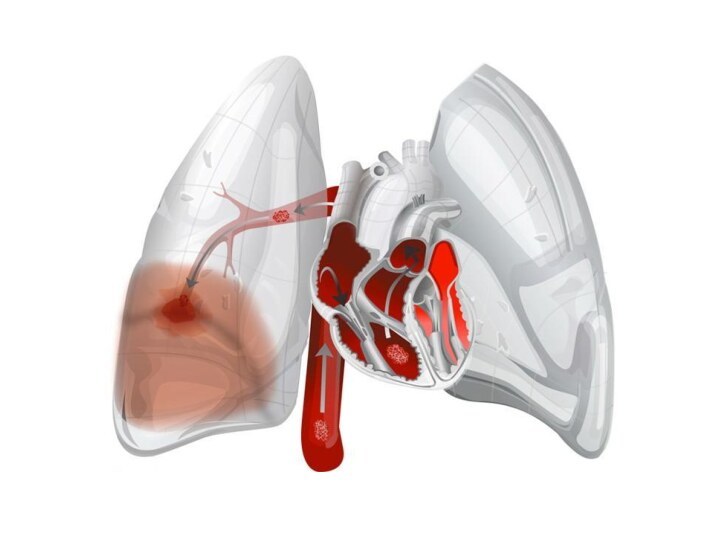


















Слайд 4 Эмболия легочной артерии и тромбофлебит глубоких вен по
сути дела являются фазами одного заболевания.
Эффективное предупреждение тромбоэмболии
легочной артерии основано на трех принципах: правильной профилактике,
2) ранней диагностике,
3) полноценном лечении тромбоза глубоких вен.
Слайд 5
Этиология и патогенез
Наиболее часто встречается тромбоэмболия ветвей
легочной артерии вследствие переноса током крови частей оторвавшегося тромба
в легочную артерию.По данным вскрытия, частота ее колеблется от 4,4 до 14,7%.
Слайд 7 Тромбоз вен голени, бедра и таза является наиболее
частым источником эмболов, вызывающих тромбоэмболию легочной артерии.
Реже причиной
образования эмболов в венозной системе является тромбоз вен верхней конечности или образование тромбов в правых отделах сердца.Слайд 8 Эмболы могут закупоривать ветви легочной артерии или ее
основные стволы.
В зависимости от этого выключается из кровообращения
большая или меньшая часть сосудистого русла легкого. В соответствии с этим различают малую, субмассивную, массивную (две и более долевых артерии) и молниеносную, или смертельную, эмболию, когда происходит закупорка основных стволов легочной артерии с выключением из кровообращения свыше 50—75% сосудистого русла легких.
Вслед за эмболией ветвей легочной артерии в 10—25% случаев развивается инфаркт легкого или инфарктная пневмония.
Слайд 9
Клиническая картина и диагностика
Классическими симптомами тромбоэмболии легочной
артерии являются внезапное ощущение нехватки воздуха (тахипноэ, диспноэ), кашель,
тахикардия, бол и в груди, набухание шейных вен, цианоз лица и верхней половины туловища, влажные хрипы, иногда кровохарканье, шум трения плевры, повышение температуры тела, коллапс.Слайд 10 О п т и м а л ь
н ы й современный подход к диагностике тромбоэмболии легочной
артерии включает определение ЭКГ, газов крови, рентгенограмму и ангиограмму сосудов легких, дуплексное сканирование вен таза и нижних конечностей и компьютерную томографическую ангиографию легочных артерий, определение содержания Д-димера в крови.Детальное инструментальное исследование при подозрении на тромбоэмболию легочной артерии целесообразно проводить после предварительного болюсного введения 5000 ЕД нефракционированного гепарина.
Слайд 11
Лечение.
Основной целью лечения является восстановление кровотока в
легочной артерии.
Объем лечебных мероприятий определяется массивностью, тяжестью эмболии.
Слайд 12 В качестве первоочередных мероприятий необходимо внутривенно ввести 5000
ЕД гепарина, придать возвышенное положение верхней
части тела больного внутривенного капельного (или с помощью инфузома-та) введения гепарина со скоростью до 1250 ЕД/ч, чтобы обеспечить постоянный уровень концентрации препарата в крови и поддерживать АЧТВ (активированное частичное тромбопластиновое время) на уровне в 1 , 5 — 2 раза выше исходного.Слайд 13 Непрерывное внутривенное введение гепарина более надежно позволяет поддерживать
постоянную концентрацию его в крови по сравнению с прерывистым.
Суточная доза гепарина составляет 30 000—40 000 ЕД.Гепаринотерапия позволяет предотвратить нарастание тромбов.
Такой режим лечения поддерживают в течение 7—10 дней.
Слайд 14 Затем переходят к лечению непрямыми (оральными) антикоагулянтами продолжительностью
до трех месяцев.
Одновременно с этим проводят интенсивную терапию
при периодическом измерении центрального венозного давления.
Слайд 15
При субмассивной эмболии (II степень)
наряду с указанными
мероприятиями целесообразно назначить сердечные и антиаритмические средства, антибиотики для
профилактики инфекции.
Слайд 16
При массивной тромбоэмболии (III степень)
С тенденцией к
ухудшению состояния гепаринотерапию целесообразно дополнить тромболитической терапией, если нет
противопоказаний к ее применению. Клинический опыт показал, что тромболитическая терапия не имеет существенных преимуществ перед гепаринотерапией.Слайд 17 Очень важным лечебным и одновременно диагностическим звеном в
лечении является ангиопульмонография и реканализация (разрушение) эмбола катетером с
целью улучшения кровотока в соответствующей артерии.Противошоковые мероприятия должны быть дополнены введением стероидных гормонов (преднизолон, гидрокортизон и др.).
Слайд 18 При массивной эмболии, протекающей на фоне тяжелого шока,
возможно оперативное удаление эмбола — эмболэктомия (при неэффективности противошоковой
терапии и наличии противопоказаний к тромболитической терапии).Эмболэктомия (в том числе в условиях применения искусственного кровообращения) сопровождается высокой летальностью.