Слайд 2
Маточные кровотечения
Отмечаются у 10-30% женщин репродуктивного возраста, в
перименопаузе – их частота увеличивается до 50%.
Составляют 20-30% всех
причин обращаемости женщин к гинекологу в репродуктивном, в пери- и постменопаузе- 50-70%.
Занимают 2-е место среди причин госпитализации женщин в гинекологические стационары (примерно ¾ женщин госпитализируются по поводу маточных кровотечений).
Служат показанием для 2/3 гистерэктомий и аблаций эндометрия( более 1/3 женщин, перенесших гистерэктомию, не имеют анатомических изменений в матке).
Приводят к снижению качества жизни женщин (физическое, эмоциональное, материальное состояние), к экономическим последствиям, связанными с временной нетрудоспособностью и высокой стоимостью лечения.
Слайд 3
Характеристики менструального цикла
Аномальное маточное кровотечение(АМК)- это кровотечение чрезмерное
по длительности, объему кровопотери и/или частоте
Слайд 4
Классификационная система маточных кровотечений FIGO (2011)
Номенклатурная система для
описания симптомов АМК
Классификационная система причин АМК в репродуктивном возрасте
(PALM- COEIN)
Слайд 5
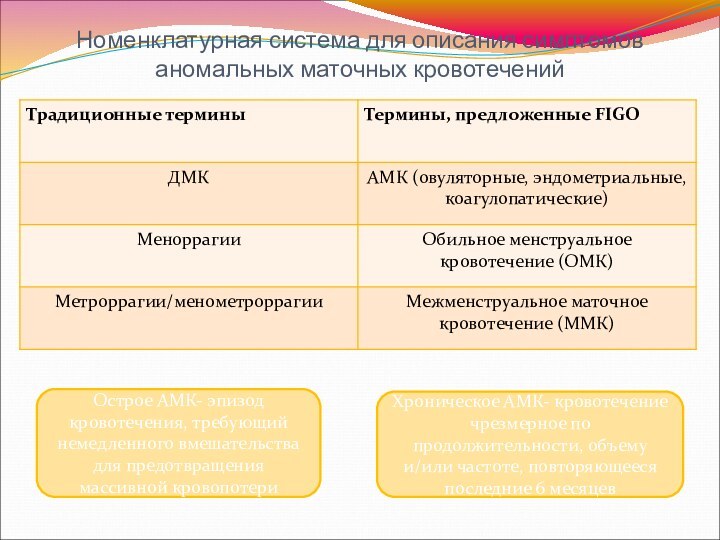
Номенклатурная система для описания симптомов аномальных маточных кровотечений
Острое
АМК- эпизод кровотечения, требующий немедленного вмешательства для предотвращения массивной
кровопотери
Хроническое АМК- кровотечение чрезмерное по продолжительности, объему и/или частоте, повторяющееся последние 6 месяцев
Слайд 6
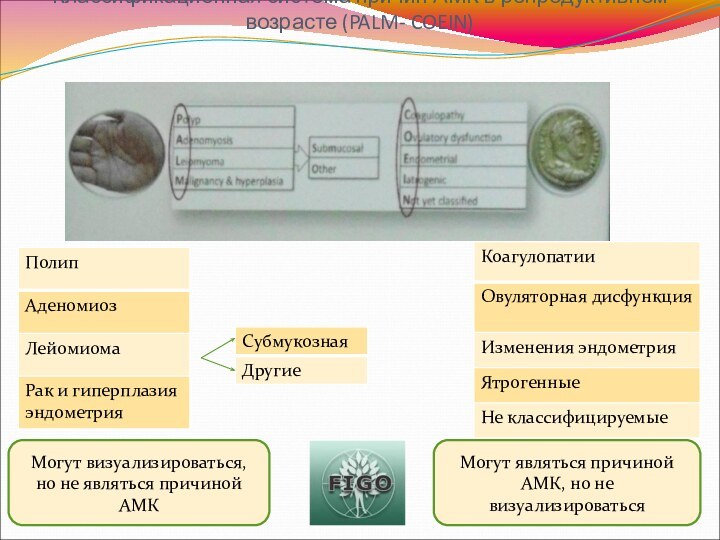
Классификационная система причин АМК в репродуктивном возрасте (PALM-
COEIN)
Могут визуализироваться, но не являться причиной АМК
Могут являться причиной
АМК, но не визуализироваться
Слайд 8
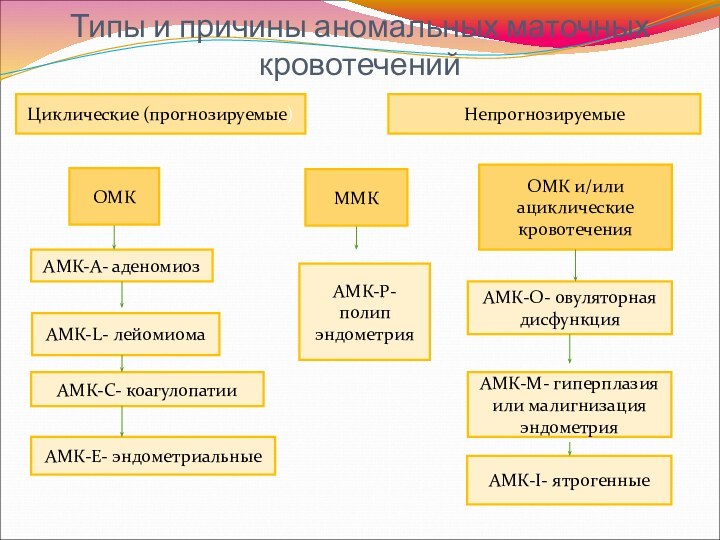
Типы и причины аномальных маточных кровотечений
Циклические (прогнозируемые)
Непрогнозируемые
ОМК
ММК
ОМК
и/или ациклические кровотечения
АМК-А- аденомиоз
АМК-L- лейомиома
АМК-C- коагулопатии
АМК-E- эндометриальные
АМК-Р- полип эндометрия
АМК-О-
овуляторная дисфункция
АМК-М- гиперплазия или малигнизация эндометрия
АМК-I- ятрогенные
Слайд 9
Этиология АМК у женщин репродуктивного возраста должна быть
классифицирована на основе системы PALM- COEIN (FIGO, 2010).
Номенклатурную систему
PALM- COEIN следует использовать как международную терминологию при описании симптомов АМК у женщин репродуктивного возраста для упрощения дефиниции, обеспечения стандартизации обследования больных и при проведении клинических исследований.
Слайд 10
Методы оценки менструальной кровопотери
40-50% женщин с жалобами на
обильные менструации не имеют меноррагии, 25% женщин без жалоб
имеют кровопотерю больше 80 мл.
Клинические индикаторы маточного кровотечения (наличие сгустков крови, использование прокладок «супер», одновременное использование нескольких гигиенических средств, смена средств гигиены каждые 1,5-2 часа, наличие следов крови на постельном белье и одежде)
90-дневный менструальный дневник (в норме- общее количество дней кровотечения < 20 за 90-дневный период, нет ни одного эпизода кровотечения > 10 дней)
Полуколичественный метод- пиктограмм менструальной кровопотери (бальная шкала, основанная на числе использованных прокладок и степени их загрязненности, 100 баллов- диагностический признак меноррагии)
Количественный алкалин- гематиновый метод (FDA)
Слайд 11
Диагностика аномального маточного кровотечения в репродуктивном периоде женщин
Анамнез,

физикальное обследование (общее и гинекологическое)
Лабораторные тесты:
А- общий анализ крови+
тромбоциты, б/х(сывороточное железо, ферритин, печеночные ферменты)
А- исследование системы гемостаза(фибриноген, АЧТВ, протромбиновое время), при подозрении на коагулопатию- расширенное( ф-р Виллебранда, агрегация с ристомицином и др.)
В- гормональные исследования не целесообразны при АМК, при подозрении на патологию щитовидной железы- определение уровня ТТГ
В- тест на беременность ( в сыворотке крови или моче)
В- тест на хламидии( при высоком инфекционном риске)
Методы визуальной оценки:
А- трансвагинальное УЗИ- первая линия визуальной диагностики АМК. Не рекомендуется рутинное использование 3D-УЗИ
А- соногистерография имеет преимущества перед трансвагинальном УЗИ при подозрении на внутриматочную патологию
С- МРТ- вторая линия диагностики при АМК
С- офисная ГС+ биопсия эндометрия- в возрасте ≥40 лет, ГС+ кюретаж- при высоком онкологическом риске, при внутриматочной патологии
Слайд 12
Лечение аномального маточного кровотечения у женщин репродуктивного периода
Выбор
терапии определяется этиологией кровотечения, клинической ситуацией ( интенсивность АМК,
острое или хроническое), желанием женщины сохранить репродуктивную функцию, необходимость контрацепции, сопутствующей экстрагенитальной патологией
При отсутствии органической патологии первая линия терапии АМК- медикаментозное лечение. Это остановка острого АМК ( в/в введение конъюгированных эстрогенов, мультидозы КОК или прогестагенов, антифибринолитики), проведение противорецидивной терапии и лечение хронического АМК
Терапия маточных кровотечений должна воздействовать на патогенетическое звено
При подборе терапии следует учитывать ее эффективность, безопасность, побочные эффекты, уровень доказательности, регистрацию показаний.
Слайд 13
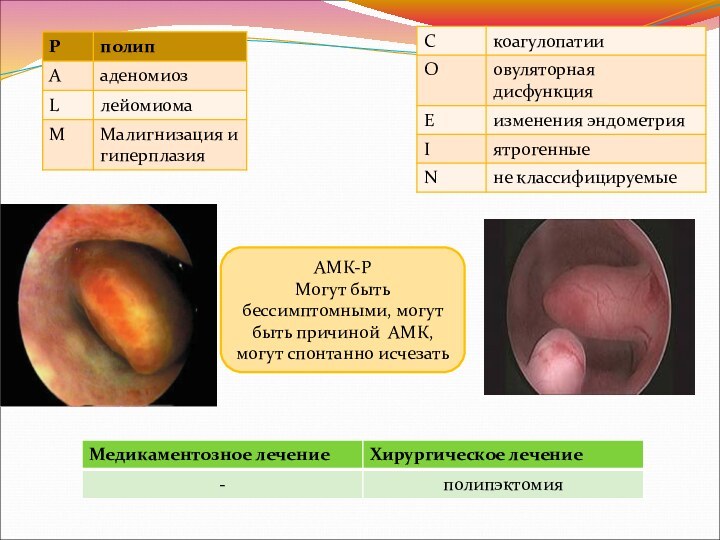
АМК-Р
Могут быть бессимптомными, могут быть причиной АМК, могут
спонтанно исчезать
Слайд 14
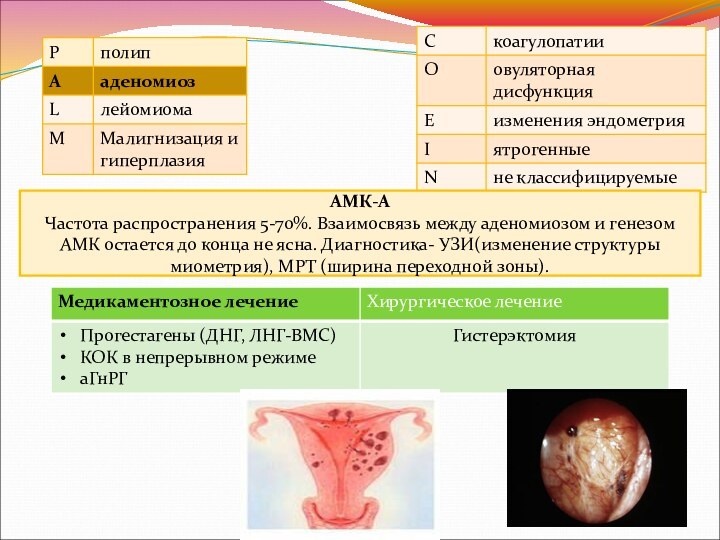
АМК-А
Частота распространения 5-70%. Взаимосвязь между аденомиозом и генезом
АМК остается до конца не ясна. Диагностика- УЗИ(изменение структуры
миометрия), МРТ (ширина переходной зоны).
Слайд 15
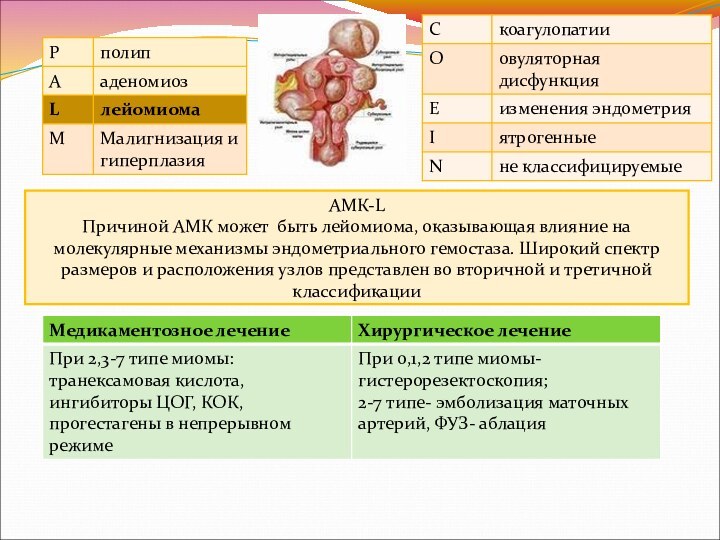
АМК-L
Причиной АМК может быть лейомиома, оказывающая влияние на
молекулярные механизмы эндометриального гемостаза. Широкий спектр размеров и расположения
узлов представлен во вторичной и третичной классификации
Слайд 16
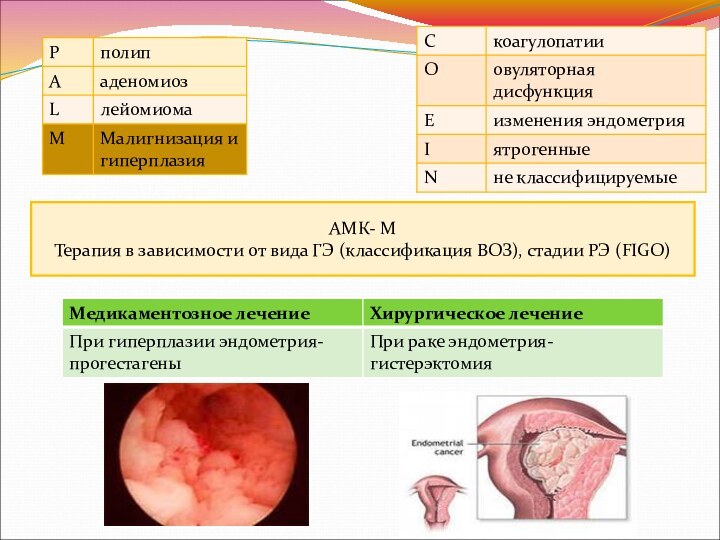
АМК- М
Терапия в зависимости от вида ГЭ (классификация
ВОЗ), стадии РЭ (FIGO)
Слайд 17
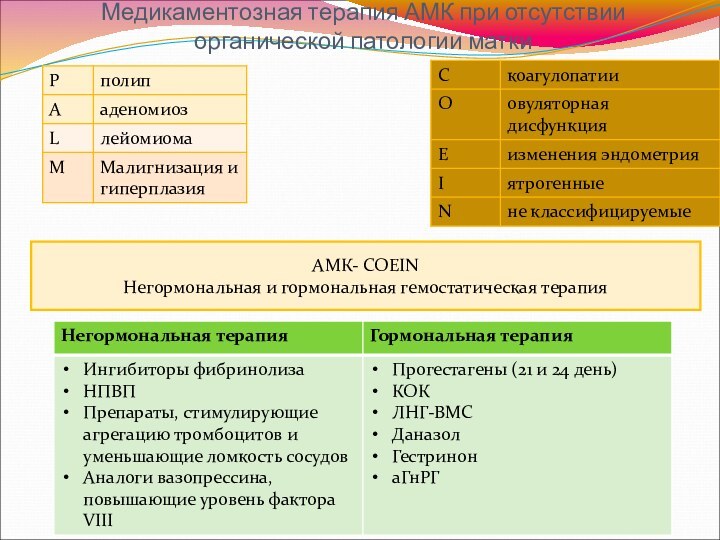
Медикаментозная терапия АМК при отсутствии органической патологии матки
АМК-
COEIN
Негормональная и гормональная гемостатическая терапия
Слайд 18
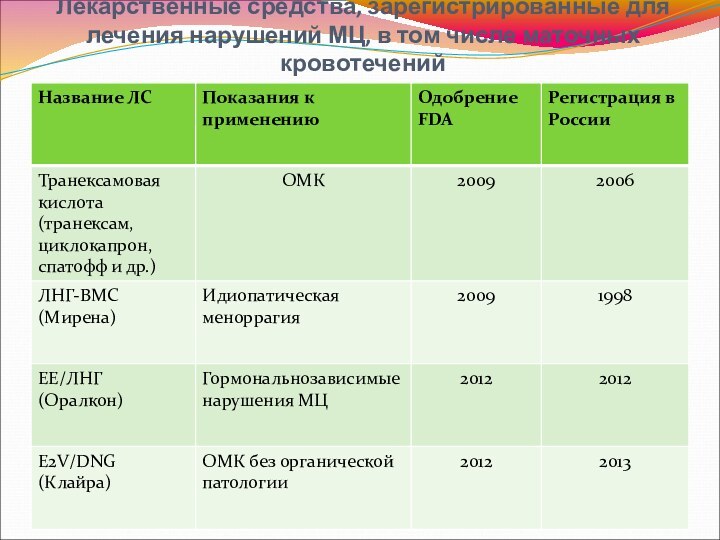
Лекарственные средства, зарегистрированные для лечения нарушений МЦ, в
том числе маточных кровотечений
Слайд 19
Лечение острых АМК
Острое АМК- эпизод кровотечения у небеременных,
который требует проведение экстренной терапии для предотвращения дальнейшей кровопотери.
Транексамовая
кислота каждые перорально 4 г/сут (США), 2-3 г/сут (за пределами США) или 10 мг/кг в/в каждые 8 часов
Конъюгированные эстрогены 25 мг каждые 4-6 часов в/в
Оральные эстрогены и/или КОК (ЕЕ-100 мкг/сут) 5-7 дней с последующим уменьшением дозы
МПА (60-120 мг/сут) или мегестрол ацетат (20-60 мг 2 раза в сутки) с уменьшением дозы и поддерживающей терапией 21 день
Слайд 20
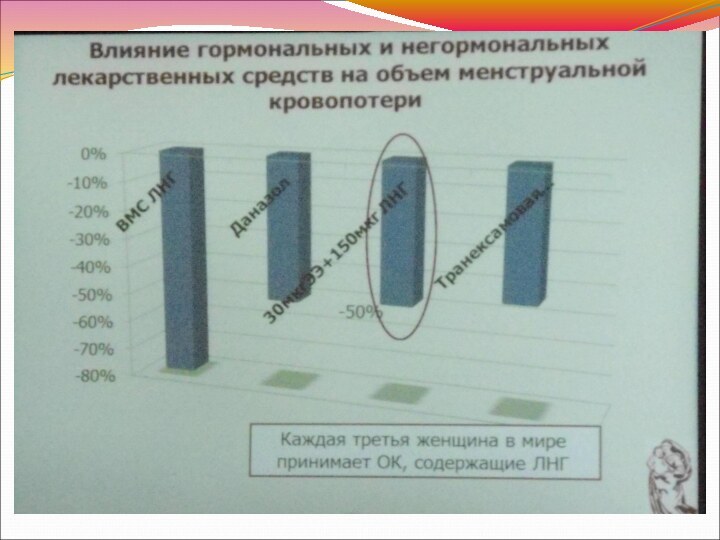
Средства, ингибирующие систему фибринолиза
средства 1- й линии терапии
АМК
Транексамовая кислота 650 мг по 2 таб 3 раза
в день- 3,9 г/сут до 5 г/сут (одобрено FDA)
Слайд 21
Нестероидные противовоспалительные средства (НПВС)
Напросин 500-1000 мг/сут, ибупрофен 600-1200
мг/сут, мефенамовая кислота 500 мг/сут в течение 5 дней
или до прекращения менструации
Слайд 22
Комбинированные оральные контрацептивы
Традиционно для лечения маточных кровотечений используют
монофазные КОК (доза ЕЕ 100 мкг/сут)