- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Наследственный нефрит. Принципы диагностики
Содержание
- 2. Наследственный нефрит (Синдром Альпорта) - наследственное заболевание,
- 3. В 1927 г. A Alport впервые выявил
- 4. ЭпидемиологияРаспространенность синдрома Альпорта составляет 1 случай на
- 5. Генетическая основа болезни - мутация в гене
- 7. II вариант- клинически проявляется нефритом с гематурией
- 8. III вариант - доброкачественная семейная гематурия. Течение
- 9. Синдром Альпорта - наследственный нефрит с поражением слуха. В
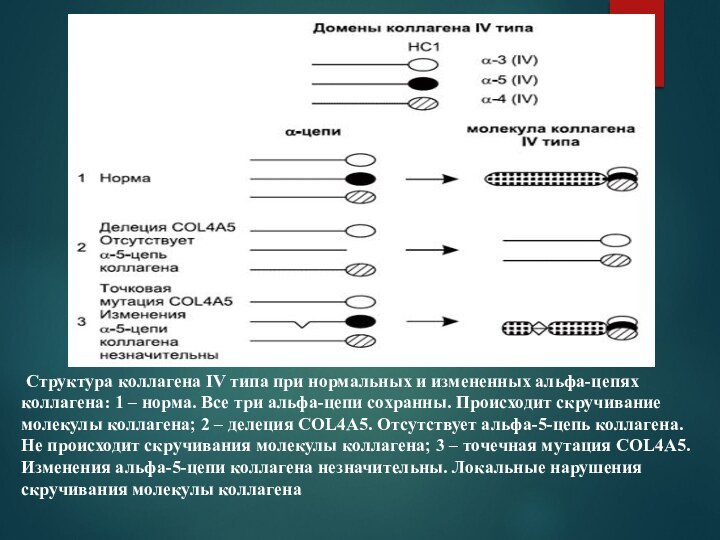
- 10. Структура коллагена IV типа при нормальных
- 13. Полиморфизм ультраструктуры БМ клубочкового капилляра. Участки различной
- 14. Симптомы включают в себя:Аномальный
- 15. Клиническая картина синдрома Альпорта, регулярно повторяющаяся в
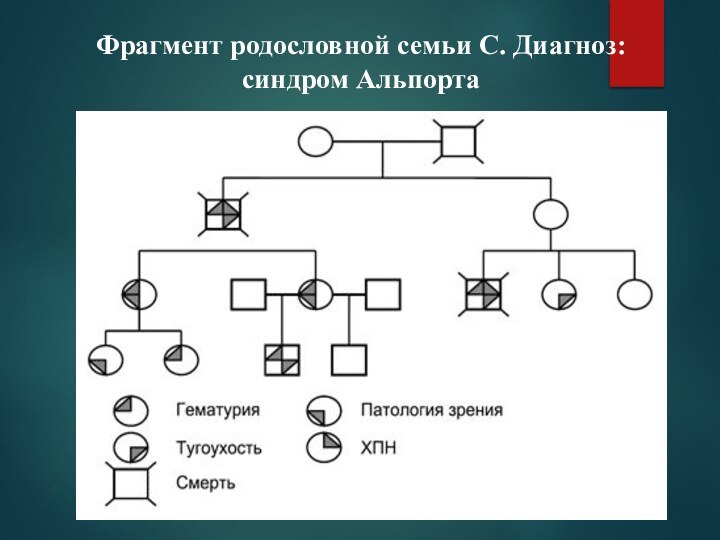
- 16. Фрагмент родословной семьи С. Диагноз: синдром Альпорта
- 17. В начальной стадии болезни самочувствие ребенка страдает
- 18. В дальнейшем происходит нарушение парциальных функций почек,
- 19. Для наследственного нефрита характерна стадийность течения болезни:
- 20. Диагностика наследственного нефритасемейный анамнез (наличие в семье
- 21. Диагностика синдрома Альпорта. Предложены следующие критерии:гематурия или смерть
- 22. Диагноз синдрома Альпорта считается правомочным в случаях
- 23. ДИАГНОЗВажно составление родословной и обнаружение лиц как
- 24. Дифференциальная диагностикаЗатруднен дифференциальный диагноз синдрома Альпорта с
- 25. Нефропатия и тугоухость при синдроме Branchio-Oto-Renal сочетается
- 26. ТерапияМетоды патогенетической терапии наследственного нефрита отсутствуют.Основной принцип
- 27. Постельный режим – в стадии декомпенсации, при
- 28. ДиетотерапияПри сохранных почечных функциях назначается полноценное и
- 29. Медикаментозная терапияПроводится в стадии декомпенсации. Витамин В6
- 30. Временный эффект у части больных может
- 31. Стигмы дизэмбриогенеза (по И. М. Воронцову
- 32. Стигмы дизэмбриогенеза в программе медицинского осмотра в
- 33. Стигмы 1-й группы учитываются автоматически: деформация
- 34. Стигмы 2-й группы выявляет и подсчитывает врач.
- 35. 2. Глаза: низкое стояние век, эпикант (вертикальная
- 36. 3. Уши: высоко расположенные уши, низко расположенные
- 37. 5. Шея, туловище: короткая шея, асимметрия
- 38. 7. Стопы: арахнодактилия, клинодактилия, синдактилия, брадидактилия, деформация
- 39. Скачать презентацию
- 40. Похожие презентации
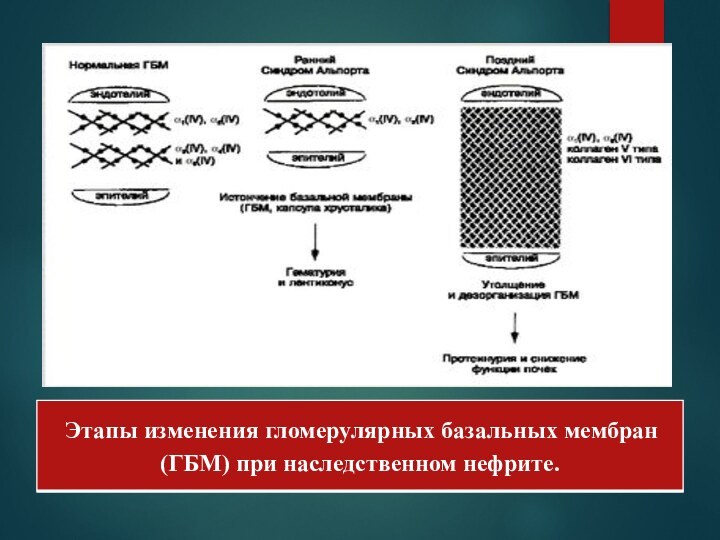
Наследственный нефрит (Синдром Альпорта) - наследственное заболевание, характеризующееся поражением почек с изменениями мочевого осадка ( гематурия , протеинурия , лейкоцитурия , бактериурия ), нарушениями слуха . Иногда наблюдаются пороки развития почек, органов зрения.



































Слайд 3 В 1927 г. A Alport впервые выявил тугоухость
у нескольких родственников с гематурией
В 1972 г. у
больных с наследственной гематурией при морфологически исследовании почечной ткани Hinglais et al. выявили неравномерное расширение и расслоение гломерулярных базальных мембран.В 1985 г. была идентифицирована генетическая основа наследственного нефрита - мутация в гене коллагена IV типа (Fiengold et al., 1985).
Слайд 4
Эпидемиология
Распространенность синдрома Альпорта составляет 1 случай на 5000
населения.
В Германии синдром Альпорта диагностируется при 17 из
1000 нефробиопсий, 3% случаев хронической почечной недостаточности у детей связано с синдромом Альпорта.2,3% почечных трансплантаций проводится пациентам с синдромом Альпорта.
Из возможных типов наследования сцепленное с Х-хромосомой - наиболее распространено при этой патологии.
Y. Uraoka и соавт. обнаружили, что 17,2% японских детей с синдромом Альпорта не имеют семейного анамнеза почечного заболевания.
По данным R. Shaw и R. Kallen, частота мутаций составляет 1 на 100 000 населения.
Слайд 5 Генетическая основа болезни - мутация в гене а-5
цепи коллагена IV типа. Этот тип универсален для базальных
мембран почки, кохлеарного аппарата, капсулы хрусталика, сетчатки и роговицы глаза, что доказано в исследованиях с использованием моноклональных антител против этой фракции коллагена. В последнее время указывают на возможность применения ДНК-зондов для пренатальной диагностики наследственного нефрита.Слайд 6
Выделяют три варианта наследственного нефрита
I вариант - клинически проявляется
нефритом с гематурией, тугоухостью и поражением глаз. Течение нефрита прогрессирующее с развитием ХПН.
Тип наследования - доминантный, сцепленный с Х-хромосомой. Морфологически выявляется нарушение структуры базальной мембраны, ее истончение и расщепление.
Слайд 7 II вариант- клинически проявляется нефритом с гематурией без
тугоухости. Течение нефрита прогрессирующее с развитием ХПН.
Тип наследования
- доминантный, сцепленный с Х-хромосомой. Морфологически выявляется истончение базальной мембраны капилляров клубочков (особенно laminadensa).
Слайд 8
III вариант - доброкачественная семейная гематурия.
Течение благоприятное,
хроническая почечная недостаточность не развивается. Тип наследования - аутосомно-доминантный
или аутосомно-рецессивный. При аутосомно-рецессивном типе наследования у женщин отмечено более тяжелое течение заболевания.
Слайд 9
Синдром Альпорта - наследственный нефрит с поражением слуха.
В основе
лежит сочетанный дефект структуры коллагена базальной мембраны клубочков почек,
структур уха и глаза. Ген классического синдрома Альпорта расположен в локусе 21-22 q длинного плеча Х-хромосомы.В большинстве случаев наследуется по доминантному типу, сцепленному с Х-хромосомой. В связи с этим у мужчин синдром Альпорта протекает тяжелее, так как у женщин функция мутантного гена компенсируется здоровым аллелем второй, неповрежденной хромосомы.
Слайд 10 Структура коллагена IV типа при нормальных и
измененных альфа-цепях коллагена: 1 – норма. Все три альфа-цепи
сохранны. Происходит скручивание молекулы коллагена; 2 – делеция COL4A5. Отсутствует альфа-5-цепь коллагена. Не происходит скручивания молекулы коллагена; 3 – точечная мутация COL4A5. Изменения альфа-5-цепи коллагена незначительны. Локальные нарушения скручивания молекулы коллагенаСлайд 13 Полиморфизм ультраструктуры БМ клубочкового капилляра. Участки различной толщины,
потеря трехслойности, расслоение и дезорганизация плотной пластины (Lamina densa).
Больной С. 8 лет. Диагноз: синдром Альпорта (×15 000)
Слайд 14
Симптомы включают в себя:
Аномальный цвет
мочи,
Отёки,
Кровь в моче,
Снижение или потеря зрения (чаще встречается у мальчиков),
Боль
в пояснице,Потеря слуха (чаще встречается у мальчиков),
Отеки вокруг глаз
Слайд 15 Клиническая картина синдрома Альпорта, регулярно повторяющаяся в семье,
обычно соответствует какому-либо фенотипу, хотя выраженность симптомов может меняться
от человека к человеку и в зависимости от возраста и пола. Большинство семей с этой патологией хорошо вписываются в следующую классификацию:1) доминантный юношеский нефрит с тугоухостью(до 31 лет);
2) Х-сцепленный юношеский нефрит с тугоухостью;
3) Х-сцепленный нефрит с тугоухостью у взрослых;
4) Х-сцепленный нефрит без экстраренальных проявлений;
5) аутосомно-доминантный нефрит с тугоухостью и тромбоцитопатией, соответствующий по McKusick категории N 15365 (синдром Эпштейна);
6) аутосомно-доминантный нефрит юношеского типа с тугоухостью.
Слайд 17 В начальной стадии болезни самочувствие ребенка страдает мало,
характерной особенностью является упорство и стойкость мочевого синдрома:
гематурия
различной степени выраженности, наблюдаемая в 100% случаев.протеинурия в большинстве случаев не превышает 1 г/сут, в начале заболевания может быть непостоянной, по мере прогрессирования процесса протеинурия нарастает.
Слайд 18 В дальнейшем происходит нарушение парциальных функций почек, ухудшение
общего состояния больного: появляются интоксикация, мышечная слабость, артериальная гипотония,
часто нарушение слуха и нарушение зрения(в 20% случаев ).Наиболее часто выявляются аномалии со стороны хрусталика: сферофокия, лентиконус передний, задний или смешанный, разнообразные катаракты.
Снижение слуха при синдроме Альпорта может возникнуть в различные периоды детства, однако чаще всего тугоухость диагностируется в возрасте 6-10 лет. Начинается снижение слуха у детей с высоких частот, достигая значительной степени при воздушном и костном проведении, переходя из звукопроводящей в звуковоспринимающую тугоухость.
Слайд 19 Для наследственного нефрита характерна стадийность течения болезни: сначала
латентная стадия или скрытых клинических симптомов, проявляющаяся минимальными изменениями
мочевого синдрома, затем наступает постепенная декомпенсация процесса со снижением почечных функций с манифестными клиническими симптомами (интоксикация, астенизация, отставание в развитии, анемизация).
Слайд 20
Диагностика наследственного нефрита
семейный анамнез (наличие в семье нефритоподобных
заболеваний);
отягощенный акушерский анамнез (наличие выкидышей, преждевременных родов, течение беременности
с токсикозом и нефропатией);множественные стигмы дизэмбриогенеза;
случайные находки мочевого синдрома при диспансеризации, после интеркуррентных заболеваний в виде эритроцитурии, микропротеинурии;
отсутствие отеков, гипертензии;
нарушении функции почек по тубулярному типу.
Слайд 21
Диагностика синдрома Альпорта.
Предложены следующие критерии:
гематурия или смерть от
хронической почечной недостаточности в семейном анамнезе;
гематурия или
нефротический синдром у пациента; изменения гломерулярных базальных мембран при электронной микроскопии биоптата почки;
снижение слуха по данным аудиограммы;
врожденная патология зрения
Слайд 22 Диагноз синдрома Альпорта считается правомочным в случаях обнаружения
у больного 3 из 5 типичных признаков:
наличие
в семье гематурии и хронической почечной недостаточности, присутствие у больного нейросенсорной тугоухости, патологии зрения,
обнаружение при электронно-микроскопической характеристике биоптата признаков расщепления гломерулярной базальной мембраны с изменением ее толщины и неравномерностью контуров.
Слайд 23
ДИАГНОЗ
Важно составление родословной и обнаружение лиц как с
сочетанием нефрита и глухоты, так и с доброкачественной гематурией,
тухоухостью, ХПН.Диагноз подтверждают при биопсии почек, обнаружении в моче D/L-3-гидроксипролина, глюкозилгалактозилоксилизина.
У части больных выявляют сужение прилоханочного отдела мочеточника, удвоение, незавершенный поворот почек.
Слайд 24
Дифференциальная диагностика
Затруднен дифференциальный диагноз синдрома Альпорта с болезнью
тонких базальных мембран, для которой характерны аутосомно-доминантное наследование гематурии,
равномерное истончение гломерулярных базальных мембран и относительно благоприятный прогноз .При болезни Шарко-Мари-Тута семейное сочетание нефропатии, тугоухости, фокально-сегментарного гломерулосклероза и расслоения плотной пластинки гломерулярных базальных мембран сопровождается мышечной атрофией.
Слайд 25 Нефропатия и тугоухость при синдроме Branchio-Oto-Renal сочетается с
рудиментарными остатками жаберных щелей .
Для синдрома Макла-Уэльса характерны
аутосомно-доминантное наследование, повышение СОЭ, частое развитие хронической почечной недостаточности, озноб и уртикарная сыпь (в дебюте), тугоухость, глаукома и нефротический синдром (впоследствии).При синдроме Альстрема пигментная дегенерация сетчатки, нейросенсорная тугоухость и нефропатия сочетаются с сахарным диабетом и ожирением.
Слайд 26
Терапия
Методы патогенетической терапии наследственного нефрита отсутствуют.
Основной принцип лечения
– предупреждение прогрессирования нарушения почечных функций.
Вакцинация не показана.
Неэффективны
– глюкокортикоиды, цитостатики, антиметаболиты.Слайд 27 Постельный режим – в стадии декомпенсации, при синдроме
гипертензии, отечном синдроме, макрогематурии.
Режим при сохранных почечных функциях: умеренное
ограничение физических нагрузок (занятия «большим спортом»), возможны занятия в спортивных секциях.При парциальных нарушениях почечных функций - занятия в группах ЛФК.
Слайд 28
Диетотерапия
При сохранных почечных функциях назначается полноценное и сбалансированное
по возрасту питание. Целесообразно исключение экстрактивных и острых блюд.
Уменьшение животного белка и продуктов, богатых витамином С.При парциальных нарушениях почечных функций используется антиоксалурическая диета и высокожидкостный режим.
Слайд 29
Медикаментозная терапия
Проводится в стадии декомпенсации.
Витамин В6 в
суточной дозе 60—120 мг (2—3 мг/кг) в 3 приема
2—4 нед;Витамин А 1000 ЕД/год жизни/сутки в 1 прием 10— 14 дней;
Витамин Е 1 мг/кг/сут в 1 прием 10—14 дней;
1% раствор натрия аденозитрифосфата (АТФ) по 1 мл внутримышечно через день 10—15 инъекций;
Раствор кокарбоксилазы по 50 мг внутримышечно через день 10—15 инъекций.
Слайд 30 Временный эффект у части больных может быть
достигнут назначением производных 4-аминохинолинового ряда (делагил, плаквенил) в суточной
дозе 10 мг/кг в течение 2 мес., затем 5 мг/кг 4—10 мес.Слайд 31 Стигмы дизэмбриогенеза (по И. М. Воронцову и соавт.,
1992)
При осмотре ребенка следует обращать внимание на наличие у
него малых аномалий развития или стигмы дизэмбриогенеза.Стигмы — врожденные отклонения от нормального анатомического строения наружных частей тела.
Суммарное количество стигм у ребенка, независимо от их локализации, называют уровнем стигматизации. За критический уровень принимают сумму, равную 5 стигмам.
Слайд 32 Стигмы дизэмбриогенеза в программе медицинского осмотра в АСПОН-Д
разделены на две группы:
первая — стигмы, которые, являясь
признаками генетическойпатологии, одновременно представляют симптомы патологии органов и систем других профилей — они входят в программу осмотра;вторая — стигмы, оценка которых проводится исключительно в направлении генетически обусловленного отклонения для решения вопроса об уровне стигмации данного ребенка.
Слайд 33 Стигмы 1-й группы учитываются автоматически: деформация грудной
клетки, гипертрихоз, избыточность складок кожи шеи, гемангиомы, липомы, птоз,
экзофтальм, анизокория, нистагм, косоглазие, неправильный рост зубов, неправильный прикус, грыжи, крипторхизм, нарушение формирования половых органов, фимоз, водянка яичек, варикоцеле, плоскостопие.
Слайд 34
Стигмы 2-й группы выявляет и подсчитывает врач.
Стигмы
2-й группы:
1. Голова и лицо: макроцефалия, микроцефалия, долихоцефалия
(продольные размеры черепа значительно преобладают над поперечными), брахиоцефалия (уплощение черепа в передне-заднем направлении), скафоцефалия (уплощение черепа в латеральном направлении), плоский затылок, узкий лоб, резкая асимметрия лица, плоский профиль лица, поперечная складка на лбу, широкая переносица, плоская переносица, резкое выражение надбровной дуги, гипертелоризм (увеличение размеров между глазницами), гипотелоризм (уменьшение размеров между глазницами), искривление спинки носа, раздвоенный подбородок, клиновидный подбородок, скошенный подбородок.Слайд 35 2. Глаза: низкое стояние век, эпикант (вертикальная кожная
складка, прикрывающая медиальный угол глазной щели), монголоидный разрез глаз
(глазные щели узкие, длинные, наружные углы приподняты кверху), антимонголоидный разрез глаз (наружные углы опущены книзу), колобома радужной оболочки (дефект радужной оболочки), гетерохромия радужной оболочки (различный цвет радужной оболочки левого и правого глаз или неодинаковая окраска различных участков одного глаза).Слайд 36 3. Уши: высоко расположенные уши, низко расположенные уши,
асимметрия расположения ушных раковин, большие оттопыренные уши, малые деформированные
уши, разновеликие уши, приращенные мочки, отсутствие мочек, добавочные козелки.4. Рот, язык, зубы: макростомия, микростомия, готическое небо, аркообразное небо (с острым углом у вершины), короткое небо, макроглоссия, микроглоссия, раздвоенный кончик языка, редкие зубы, сверхкомплектные зубы, пилкообразные зубы, шиповидные зубы, рост зубов внутрь, расщелина неба.
Слайд 37 5. Шея, туловище: короткая шея, асимметрия сосков,
добавочные соски, гипертелоризм (широкое расстояние между сосками), расхождение прямых
мышц живота, неправильное расположение пупка.6. Кисти: арахнодактилия (удлинение пальцев рук), клинодактилия (изогнутый 5-й палец), синдактилия (полное или частичное сращение двух или нескольких пальцев), полидактилия (увеличение числа пальцев), эктродактилия (уменьшение числа пальцев), брадидактилия (короткопалость, отсутствие или недоразвитие фаланг пальцев, изогнутые концевые фаланги, поперечная ладонная борозда, сгибательная контрактура пальцев кисти.





























