Слайд 2
Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита
и/или фарингита вызываемое бета-гемолитическим стрептококком, проявляющееся в виде системного
заболевания соединительной ткани с преимущественным поражением сердечно-сосудистой системы (кардит), суставов (мигрирующий полиартрит), головного мозга (хорея), кожи (кольцевая эритема, ревматоидные узелки).
Хроническая ревматическая болезнь сердца – заболевание, характеризующееся поражением клапанов сердца в виде краевого фиброза створок клапанов сердца или порока клапана сердца (недостаточность и стеноз), сформировавшееся после ОРЛ.
Слайд 3
Этиология
бета-гемолитический стрептококк группы А;
заболевание развивается через 2-3
недели после перенесённой инфекции ЛОР-органов (ангины, скарлатины, фарингита);
наиболее часто
болеют дети в возрасте 7-15 лет;
генетическая предрасположенность.
Слайд 4
Предрасполагающие факторы
Факторы способствующие циркуляции (бета-гемолитического стрептококка группы А
и распространению вызванной им инфекции верхних дыхательных путей в
организованных коллективах (школьных, воинских):
скученность и периодическое перемешивание коллективов,
переохлаждение,
недостаточное питание,
несвоевременное выявление и неадекватное лечение больных ангиной и фарингитом.
Слайд 5
Патогенез
Прямое токсическое действие стрептококковых экзотоксинов (стрептолизины О и
S, гиалуронидаза, протеиназы, дезоксирибонуклеаза).
Концепция молекулярной мимикрии - образующиеся в
ответ на антигены стрептококка антитела реагируют с аутоантигенами хозяина: миозином, синовией, мозговой оболочкой, кровеносными сосудами.
Особое значение имеет наличие у стрептококка М-протеина, который обладает свойствами суперантигена, индуцирующего эффект гипериммунного аутоиммунитета.
Слайд 6
Морфология
Воспалительный процесс при ревматизме характеризуется поражением и дезорганизацией
основного вещества соединительной ткани и сосудов микроциркуляторного русла.
В
большинстве случаев, особенно у впервые заболевших, воспалительная реакция носит неспецифический альтеративно-экссудативный характер и приводит к обратимым изменениям соединительной ткани в форме мукоидного набухания.
При более глубоком поражении соединительной ткани воспаление проходит стадии:
фибриноидный некроз
пролиферативное воспаление гранулемы Ашоффа—Талалаева
склерозирование.
Пролиферативный характер воспаления наблюдается главным образом в оболочках сердца в результате чего развиваются порок сердца и миокардиосклероз.
Слайд 7
Клиника
Ревматическая атака развивается в течение месяца после
начала ангины, скарлатины или фарингита.
Обычно между окончанием респираторной инфекции
и появлением первых признаков ревматизма наблюдается «светлый промежуток» продолжительностью 1—2 недели.
Клиническая картина характеризуется появлением лихорадки и симптомов общей интоксикации, на фоне которых развиваются такие типичные проявления, как артрит, ревмокардит, кольцевидная эритема, малая хорея и подкожные ревматические узелки.
Лихорадка у больных ревматизмом в дебюте заболевания обычно достигает 39°С и выше. Фебрильная лихорадка, как правило, сохраняется не более недели, после чего сменяется затяжным субфебрилитетом, либо температура тела нормализуется. Лихорадочная реакция сопровождается симптомами общей интоксикации.
Слайд 8
Клиника
Полиартрит
Кардит
Ревматические узелки
Кольцевидная эритема
Хорея
Слайд 9
Ревматический артрит
В патологический процесс одновременно вовлекается несколько

крупных и средних суставов нижних и, реже, верхних конечностей.
Воспалительные
изменения в суставах развиваются быстро, в течение нескольких часов, и они ярко выражены:
припухлость периартикулярных тканей суставов,
кожа над суставами гиперемирована, горячая на ощупь.
пальпаторно над всей областью пораженных суставов определяется болезненность.
признаки скопления выпота в суставной полости обычно отсутствуют.
движения в пораженных суставах значительно ограничены из-за резкой артралгии, которая не изменяет своей интенсивности в течение суток, однако не сопровождается утренней скованностью.
«летучесть» ревматического артрита: в течение 1—3 суток в одних суставах явления воспаления полностью исчезают, а в других — появляются.
у некоторых больных воспалительное поражение суставов характеризуется резко выраженной «летучей» полиартралгией без каких-либо других изменений в них.
ревматический артрит, как правило, нестойкий. Воспалительные изменения в каждом суставе при отсутствии лечения сохраняются не более месяца, а после начала противовоспалительной терапии чаще всего уже через 1—2 недели явления артрита полностью исчезают.
рентгенологические изменения в суставах отсутствуют.
Слайд 10
Ревмокардит
возникают в течение 2—3 недель после развития
артрита
клиника зависит от степени поражения различных оболочек сердца
наиболее
часто встречается сочетание эндо- и миокардита
при первой атаке воспалительные изменения со стороны сердца наблюдаются не более чем у половины больных, причем в 2/3 случаев степень их выраженности бывает умеренной
в возрасте старше 18 лет частота ревмокардита неуклонно снижается
Слайд 11
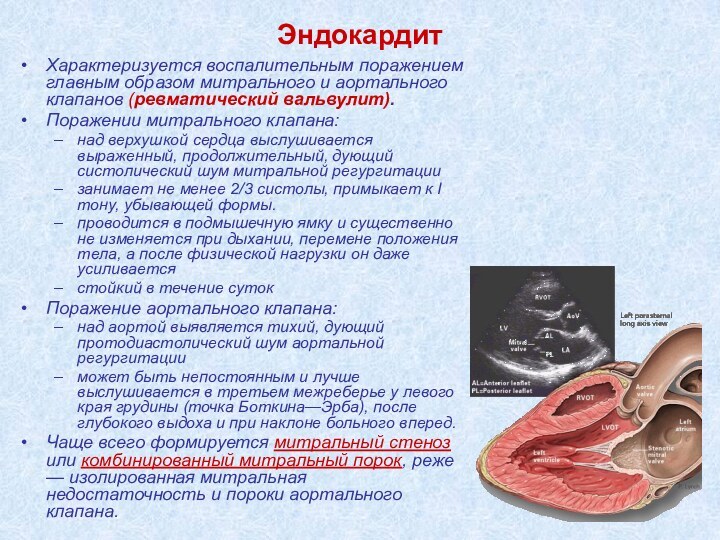
Эндокардит
Характеризуется воспалительным поражением главным образом митрального и аортального
клапанов (ревматический вальвулит).
Поражении митрального клапана:
над верхушкой сердца выслушивается
выраженный, продолжительный, дующий систолический шум митральной регургитации
занимает не менее 2/3 систолы, примыкает к I тону, убывающей формы.
проводится в подмышечную ямку и существенно не изменяется при дыхании, перемене положения тела, а после физической нагрузки он даже усиливается
стойкий в течение суток
Поражение аортального клапана:
над аортой выявляется тихий, дующий протодиастолический шум аортальной регургитации
может быть непостоянным и лучше выслушивается в третьем межреберье у левого края грудины (точка Боткина—Эрба), после глубокого выдоха и при наклоне больного вперед.
Чаще всего формируется митральный стеноз или комбинированный митральный порок, реже — изолированная митральная недостаточность и пороки аортального клапана.
Слайд 12
Миокардит
очаговый
диффузный
Клиника:
колющие, ноющие или ангинозные боли в области

сердца, иррадиирующие в левую руку;
перебои в работе сердца, одышка
и сердцебиения при физической нагрузке;
Объективное обследовании:
лабильность пульса и тахикардия, которая непропорциональна лихорадке, сохраняется во время сна и при улучшении общего состояния больного;
у некоторых больных может иметь место брадикардия;
Перкуссия: в случае выраженного миокардита может определяться расширение границ сердца.
Аускультация:
над верхушкой сердца выслушиваются ослабление I тона,
негромкий и негрубый систолический шум, который занимает половину—две трети систолы и иногда примыкает к I тону,
отличается от систолического шума при эндокардите изменчивостью от цикла к циклу своей продолжительности;
ЭКГ:
блокады (АВ блокада I, реже — II или III степени, синоатриальная, ножек пучка Гиса);
миграция водителя ритма, эктопические предсердные или узловые ритмы;
экстрасистолия и нарушения фазы реполяризации в виде уплощения или инверсии зубца Т в сочетании с депрессией сегмента S—Т;
удлинение интервала PR.
Слайд 13
Перикардит
возникает лишь у отдельных больных ОРЛ, чаще всего
у детей и главным образом при повторных атаках ревматизма.
сухой
(фибринозный)
выпотной (серозный) перикардит
Слайд 14
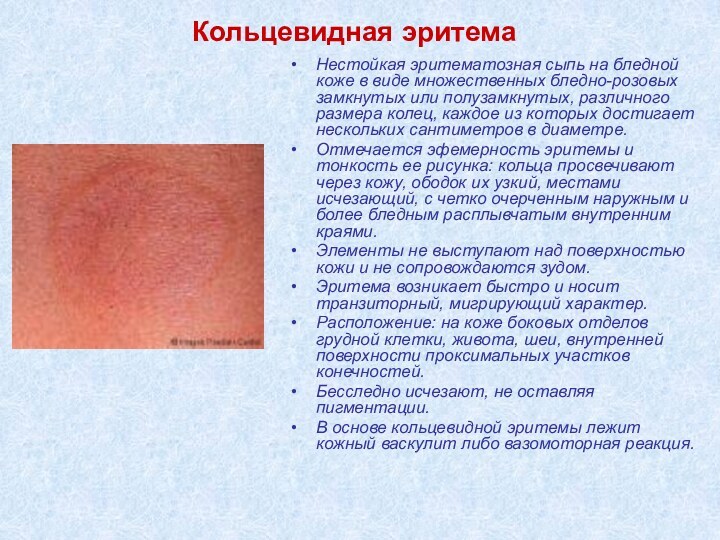
Кольцевидная эритема
Нестойкая эритематозная сыпь на бледной коже в
виде множественных бледно-розовых замкнутых или полузамкнутых, различного размера колец,
каждое из которых достигает нескольких сантиметров в диаметре.
Отмечается эфемерность эритемы и тонкость ее рисунка: кольца просвечивают через кожу, ободок их узкий, местами исчезающий, с четко очерченным наружным и более бледным расплывчатым внутренним краями.
Элементы не выступают над поверхностью кожи и не сопровождаются зудом.
Эритема возникает быстро и носит транзиторный, мигрирующий характер.
Расположение: на коже боковых отделов грудной клетки, живота, шеи, внутренней поверхности проксимальных участков конечностей.
Бесследно исчезают, не оставляя пигментации.
В основе кольцевидной эритемы лежит кожный васкулит либо вазомоторная реакция.
Слайд 15
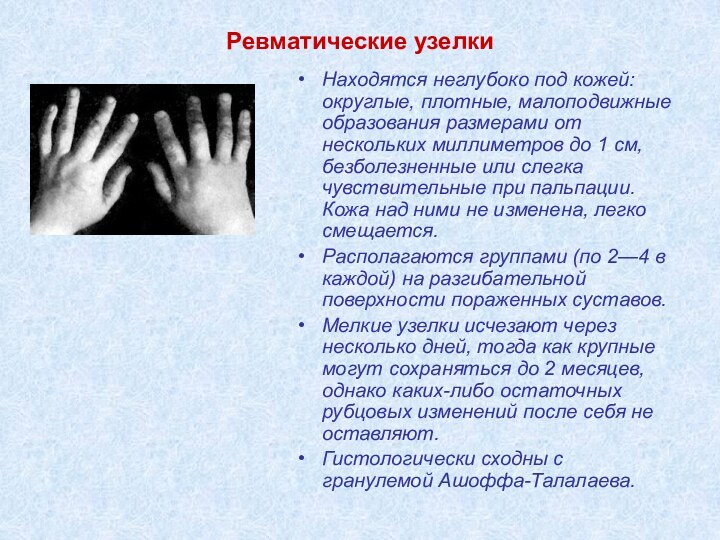
Ревматические узелки
Находятся неглубоко под кожей: округлые, плотные, малоподвижные
образования размерами от нескольких миллиметров до 1 см, безболезненные
или слегка чувствительные при пальпации. Кожа над ними не изменена, легко смещается.
Располагаются группами (по 2—4 в каждой) на разгибательной поверхности пораженных суставов.
Мелкие узелки исчезают через несколько дней, тогда как крупные могут сохраняться до 2 месяцев, однако каких-либо остаточных рубцовых изменений после себя не оставляют.
Гистологически сходны с гранулемой Ашоффа-Талалаева.
Слайд 16
Малая хорея
гиперкинезы мышц
нарушение координации движения (ухудшается почерк, больные
испытывают затруднения при застегивании пуговиц, завязывании шнурков, удерживании чашки
при питье, вилки, ложки, нарушение походки)
слабость и гипотония мышц (псевдопараличи)
рассеянность и эмоциональная лабильность ребенка
Слайд 17
РЕВМАТИЧЕСКАЯ ЛИХОРАДКА
КЛАССИФИКАЦИЯ (Нестеров А.И., 1964)
Слайд 18
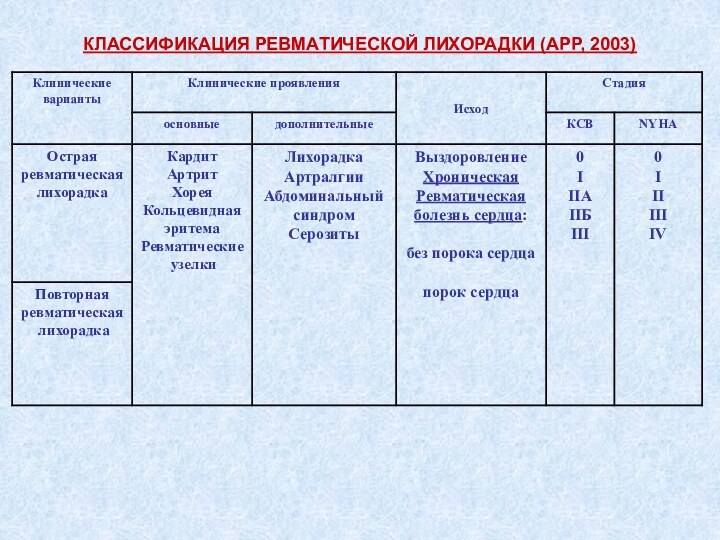
КЛАССИФИКАЦИЯ РЕВМАТИЧЕСКОЙ ЛИХОРАДКИ (АРР, 2003)
Слайд 19
КРИТЕРИИ КИСЕЛЯ - ДЖОНСА, ПРИМЕНЯЕМЫЕ ДЛЯ ДИАГНОСТИКИ ОРЛ
Наличие двух больших критериев или одного большого и двух
малых в сочетании с данными, документированно подтверждающими предшествующую инфекцию стрептококками группы А, свидетельствует о высокой вероятности ОРЛ
Слайд 20
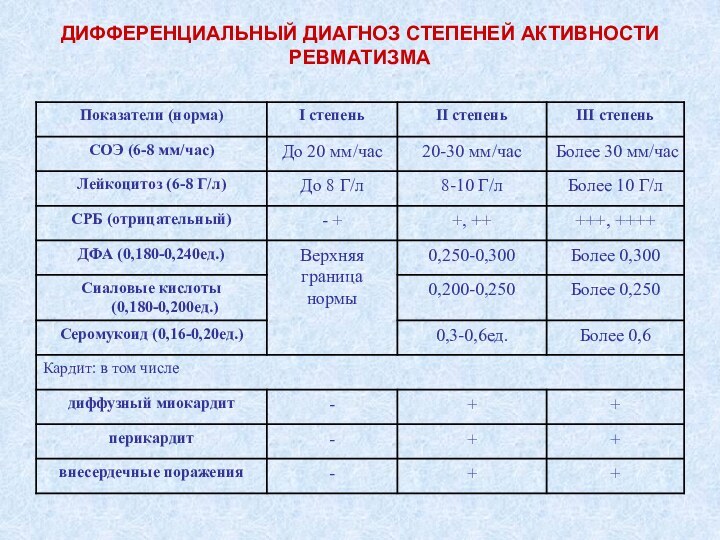
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ СТЕПЕНЕЙ АКТИВНОСТИ РЕВМАТИЗМА
Слайд 21
Лечение
I этап – стационар.
II этап – местный кардиоревматологический санаторий.
III
этап – диспансерное наблюдение в поликлинике.
Диета
Н0 стол № 5.
Н1 стол №
10.
Н2а стол № 10.
Н2б-Н3 диета по Каррелю 2 дня (по 100 мл молока 7 раз в день и витамин С или стакан фруктового сока), затем стол № 10.
Слайд 22
Медикаментозное лечение
Антибиотики: пенициллин в/м 3 р/д 7-10 дней,
затем бициллин-5 в/м 1 раз в месяц (при аллергии на
пенициллин – современные макролиды).
Антигистаминные препараты.
Нестероидные противовоспалительные средства: ортофен (вольтарен) внутрь 3 р/д в стационаре и санатории.
Кардиотрофические средства (кардиотропные):
в/в струйно: 10% раствор глюкозы 10 мл, кокарбоксилаза, витамин С;
АТФ в/м, АТФ – лонг, карнитин, милдронат, рибоксин, кардонат (один из препаратов);
препараты калия: панангин, аспаркам внутрь.
Витамины.
Слайд 23
Показания к назначению гормональной терапии
высокая степень активности (III),
тяжелом
поражении сердца (диффузный миокардит, перикардит),
формирующемся или сформированном пороке сердца.
преднизолон
в таблетках на время пребывания в стационаре (в низких дозах, основную дозу (1 мг/кг/с) дают 10 дней), затем снижают каждые 5 дней на 5 мг (1 таблетка) до полной отмены).
Слайд 24
При затяжном течении ревматизма в терапию включают хинолиновые
производные (делагил внутрь) на 6-9 месяцев.
При хорее к медикаментозной
терапии добавляют седативные препараты (валериана, фенобарбитал, фенибут, ново-пассит, персен, аминазин).