- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Почечная колика
Содержание
- 2. Почечная
- 3. Причинами почечной колики могут быть: мочекаменная
- 5. Патогенез Почечная колика развивается при
- 6. Клиническая картинаинтенсивные боли приступообразного характера в соответствующей
- 7. Клиническая картинадизурические расстройства гематуриячасто сопровождается рвотой, парезом кишечника, могут появляться симптомы раздражения брюшиныумеренный лейкоцитоз
- 8. Диагностика симптом ПастернацкогоОАМ, ОАКхромоцистоскопия рентгенологическое обследование (обзорная и экскреторная урограммы)УЗИ почек и мочевого пузыряКТ и МРТ
- 9. Дифференциальная диагностика почечной колики с острым аппендицитомс
- 10. ЛечениеТепловые процедурыСпазмолитическая терапия, антихолинергические средства НПВС Наркотические
- 11. Хирургическое лечениеострое гнойное воспаление почки (пиелонефрита), развивающееся
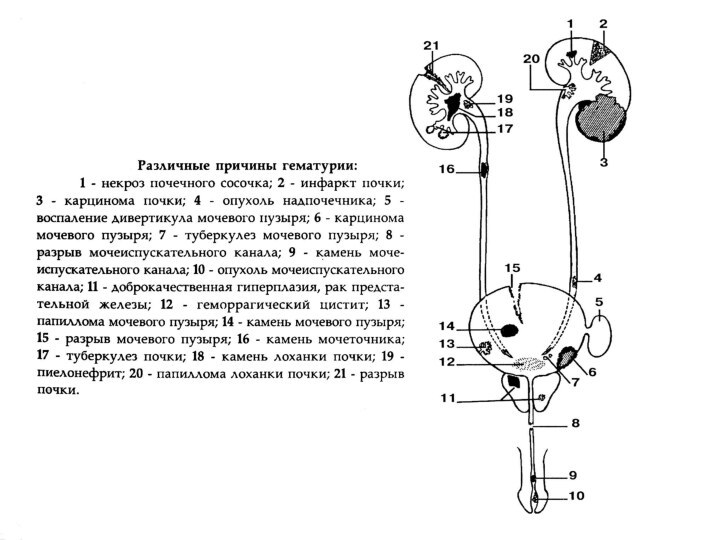
- 12. Гематурия
- 13. Гематурия - наличие крови в моче. Различают макро-
- 14. I. По времени появления:инициальная (в начале акта
- 16. Причины макрогематурииПричинами тотальной гематурии в 45-52% случаев
- 17. Причины гематурии
- 18. Сопутствующая симптоматикаДизурические явления указывают на наличие воспалительного
- 19. Длинные червеобразные сгустки образуются, если источник кровотечения
- 20. При наличии более 3-х эритроцитов в поле
- 21. проба НечипоренкоЦель анализа состоит в выявлении скрытого воспалительного
- 22. проба Амбуржеприменяют для количественного определения форменных элементов
- 23. проба по Аддису-Каковскомуколичественный метод исследования мочи, заключающийся
- 24. Диагностика гематурии Перед специальными инструментальными методами исследования
- 25. Диагностическое значение трехстаканной пробыИнициальнаяГематурия (Кровь в
- 26. ТактикаГематурия является показанием к тщательному урологическому обследованию.В диагностике гематурии
- 27. АНУРИЯ
- 29. Выделяют несколько форм анурии:- аренальную- преренальную- ренальную - постренальную
- 30. Аренальная анурия встречается редко, в случае врожденной
- 31. Ренальными причинами являются: - нефротоксикоз (отравление органическими
- 32. Постренальная анурия возникает при наличии препятствия оттоку
- 33. КлиникаОтсутствие позывов к мочеиспусканию. Через 24-72ч присоединяются
- 34. На 5- 6 сутки анурии появляются симптомы
- 35. ДиагнозАнурию прежде всего дифференцируют от острой задержки
- 36. ЛечениеЗависит от формы анурии.При реналной и преренальной
- 37. Приапизм Приапизм [лат. priapismus (по имени
- 38. К основным причинам развития приапизма относятся: 1.
- 39. Различают три вида приапизма •
- 40. Ишемический приапизм Ишемический, или веноокклюзивный
- 41. Большинство патологических изменений, развивающихся при веноокклюзивном приапизме,
- 42. Артериальный приапизм развивается
- 43. Перемежающийся (интермиттирующий) приапизм. Перемежающийся
- 44. ДиагностикаАнамнезОсмотрКлинический анализ кровиОпределение газового состава крови в кавернозных телахДопплерография сосудов полового члена
- 45. Лечение ишемического приапизма
- 47. Артериальная форма приапизма не является ургентной урологической
- 48. Лечение перемежающегося (интермиттирующего) приапизма
- 49. Парафимоз Парафимоз (paraphimosis; греч. para около
- 50. Клиническая картина обусловлена ущемлением головки полового члена
- 51. Диагноз устанавливают на основании данных анамнеза и
- 52. Лечебная тактикаВ ближайшие часы после ущемления –
- 54. Острая задержка мочиОстрая задержка мочи – патологическое
- 55. В 99% случаев для этого имеются объективные
- 56. Острая задержка мочи характеризуется: мучительными позывами на мочеиспускание;
- 58. Лечение Заключается в эвакуации мочи из мочевого
- 60. Перекрут семенного канатикаПерекрут яичка - патологическое
- 61. наблюдается чаще в возрасте от 10 до
- 62. Этиология и патогенез - отсутствие
- 63. Повышенная подвижность яичка приводит к тому, что
- 64. Перекрут семенного канатика яичка может быть на
- 65. Патогенезострое нарушение крово- и лимфообращения тотальный геморрагический
- 66. Клиникавнезапная резкая боль в яичке с иррадиацией
- 67. ДиагностикаЦенность УЗИ мошонки для дифференциальной диагностики перекрута
- 68. Лечение перекрута семенного канатика оперативное. Операцию желательно
- 69. ПОВРЕЖДЕНИЯ МОЧЕПОЛОВЫХ ОРГАНОВ
- 70. Повреждение почек В 70-80% сочетается с травмой
- 71. КлассификацияЛевосторонние, правосторонние, двусторонниеПо области повреждения: верхний, нижний
- 72. Классификация закрытых повреждений почек
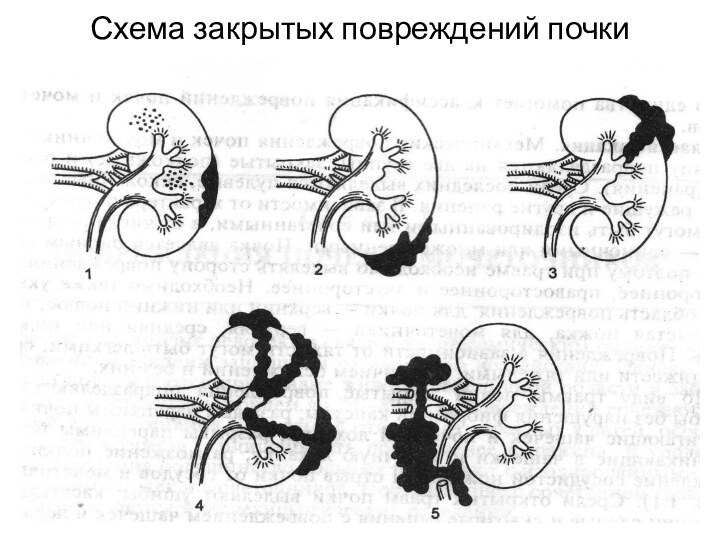
- 73. Схема закрытых повреждений почки
- 74. КлиникаБоль ( 95% больных при изолированных повреждениях,
- 75. Интенсивность клинических проявленийЛегкая степень (38-56%)
- 76. ОсложненияРанниеШокВнутреннее кровотечениеЗабрюшинная гематомаМочевые затекиПеритонитПневмонияПоздниеПиело- и паранефритМочевые почечные свищиВторичные кровотеченияКамниТравматические кистыГидро- и пионефроз
- 77. Инструментальное обследованиеУЗИОбзорная рентгенографияЭкскреторная урографияХромоцистоскопияКТРетроградная уретеро-пиелографияАнгиографияФистулография
- 78. Повреждение почки мочеточниковым катетером (субкапсулярный затек контрастного препарата)
- 79. Внутривенная урограмма: закрытое повреждение левой почки (затёк контрастного вещества в околопочечные ткани)
- 80. а — ретроградная пиелограмма; разрыв паренхимы левой
- 81. Схемы часто наблюдаемых на рентгенограммах деформаций почечной паркнхимы и чашечно-лоханочной системы при повреждении почки
- 82. ЛечениеБольшинство урологов придерживаются консервативного метода лечения закрытых травм почек, не исключая при определенных показаниях оперативное вмешательство.
- 83. Консервативная терапия (при изолированных закрытых повреждениях почек
- 84. Показания для оперативного лечения:Нарастание внутреннего кровотеченияБыстрое увеличение
- 85. Показания к ранней нефрэктомии:Размозжение почкиПовреждение сосудистой ножки
- 86. Показания к органосохраняющим операциям:Разрывы или отрывы одного
- 87. Нелегко решить вопрос - какую операцию выполнить
- 88. Повреждения мочевого пузыряОтносят к тяжелой травме живота
- 89. Классификация повреждений мочевого пузыря:По виду повреждений: закрытые
- 90. Закрытые повреждения мочевого пузыря: В мирное время
- 91. Наиболее частые причины:Автотравма - 90 % Падение
- 92. Клиника закрытых повреждений мочевого пузыря:Симптомы повреждения мочевого
- 93. Методы диагностики: Наиболее доступным, не
- 94. Методы диагностики:УЗИПункция брюшной полости Обзорная рентгенографияЭкскреторная урография с нисходящей цистографиейРетроградная цистография в прямой и боковой проекции
- 95. Перелом костей таза. Деформация пузыря за счет паравезикальной гематомы
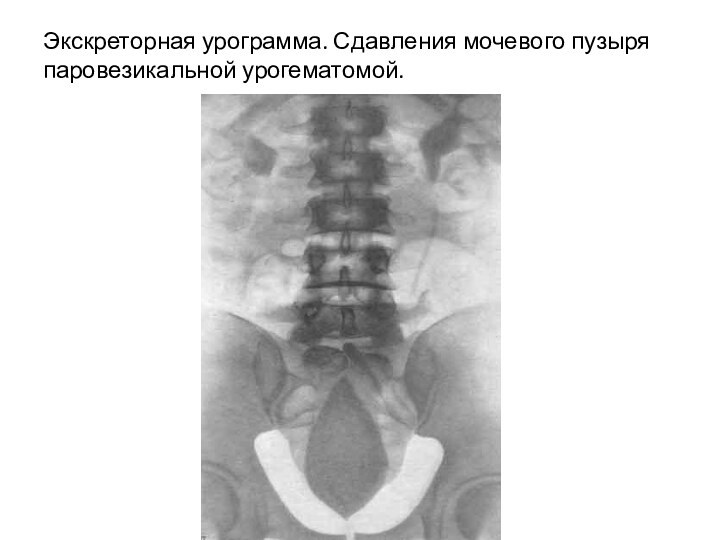
- 96. Экскреторная урограмма. Сдавления мочевого пузыря паровезикальной урогематомой.
- 97. Восходящая цистограмма
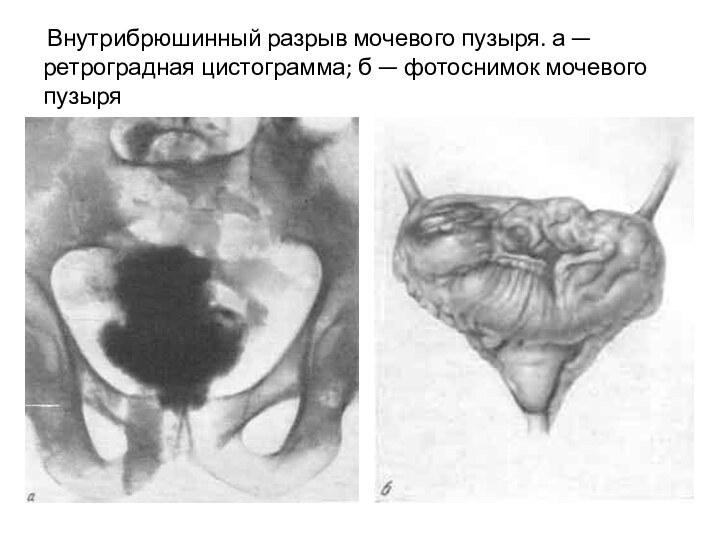
- 98. Внутрибрюшинный разрыв мочевого пузыря. а — ретроградная цистограмма; б — фотоснимок мочевого пузыря
- 99. ЛЕЧЕНИЕ Изолированные ушибы и неполные разрывы:Уретральный катетер на 7 – 10 днейПостельный режимГемостатическая терапияА/Б терапияАнальгетики
- 100. Лечение полных закрытых повреждений должно быть всегда
- 101. Мочевой пузырь следует дренировать при любых его
- 102. Схема дренирования мочевого пузыря и клетчаточных пространств таза
- 103. Ятрогенное повреждение мочевого пузыря.Мочевой пузырь самый
- 104. Спасибо за внимание!
- 105. Факторы риска ятрогенного повреждения МПАнатомические изменения:Предшествующие операцииПролапс
- 106. Факторы риска ятрогенного повреждения МПЛапароскопические манипуляции: влекут
- 107. Диагностические манипуляции при подозрении на травму МП
- 108. Скачать презентацию
- 109. Похожие презентации



































![Почечная колика Приапизм Приапизм [лат. priapismus (по имени древнегреческого бога плодородия Приапа)] –](/img/tmb/15/1475149/686859111dc6b541954e58b601280e0c-720x.jpg)



































































Слайд 3 Причинами почечной колики могут быть: мочекаменная болезнь
Причинами почечной колики могут быть: мочекаменная болезнь (у 57,5% больных),
нарушение минерального обмена (у 14,5%), пиелонефрит Причинами почечной колики могут быть: мочекаменная болезнь (у 57,5% больных), нарушение минерального обмена (у 14,5%), пиелонефрит (у 12 %), нефроптоз Причинами почечной колики могут быть: мочекаменная болезнь (у 57,5% больных), нарушение минерального обмена (у 14,5%), пиелонефрит (у 12 %), нефроптоз (у 10 %), гидронефроз Причинами почечной колики могут быть: мочекаменная болезнь (у 57,5% больных), нарушение минерального обмена (у 14,5%), пиелонефрит (у 12 %), нефроптоз (у 10 %), гидронефроз (у 2 %), аномалии развития (у 3,5%), опухоли почек и лоханки (у 1,5%), постлучевые стриктуры мочеточников (у 1 %), заболевания предстательной железы (у 2 %), периуретерит (у 0,5 %), туберкулез мочеполовой системы, прорастание опухолью мочевого пузыря устья мочеточника, лейкозы. Причину почечной колики часто установить не удается (до 38% случаев).
Слайд 5
Патогенез
Почечная колика развивается при внезапном
возникновение препятствия на пути оттока мочи из почечной лоханки,
что приводит к следующим явлениям:1. локальный спазм мочеточника, лоханки, сегмента шейки чашечки и пр.
2. повышение внутрилоханочного давления (внутрилоханочная гипертензия) в результате продолжающегося поступления мочи в чашечно-лоханочную систему.
3. расстройство гемодинамики, развитие гипоксии и ишемии почечной паренхимы и верхних мочевых путей
4. выраженные интерстициальный отек, растяжение фиброзной капсулы почки
Слайд 6
Клиническая картина
интенсивные боли приступообразного характера в соответствующей половине
поясничной области, иррадиирующие вниз по ходу мочеточника в область
наружных половых органов и внутреннюю поверхность бедраотсутствие вынужденного положения больного
Слайд 7
Клиническая картина
дизурические расстройства
гематурия
часто сопровождается рвотой, парезом кишечника,
могут появляться симптомы раздражения брюшины
умеренный лейкоцитоз
Слайд 8
Диагностика
симптом Пастернацкого
ОАМ, ОАК
хромоцистоскопия
рентгенологическое обследование (обзорная
и экскреторная урограммы)
УЗИ почек и мочевого пузыря
КТ и МРТ
Слайд 9
Дифференциальная диагностика почечной колики
с острым аппендицитом
с острым
холециститом
с острым панкреатитом
с острой непроходимостью кишечника
с гинекологической патологией
корешковый
синдром
Слайд 10
Лечение
Тепловые процедуры
Спазмолитическая терапия, антихолинергические средства
НПВС
Наркотические анальгетики
Новокаиновые
блокады по Лорину-Эпштейну, Школьникову и т.д.
Катетеризация мочеточника
Оперативное
вмешательство
Слайд 11
Хирургическое лечение
острое гнойное воспаление почки (пиелонефрита), развивающееся при
колике;
непоступление мочи в мочевой пузырь при обтурации мочеточника (анурия
обтурационная);сам факт почечной колики, если у пациента только одна почка;
крупный конкремент, перекрывающий мочевые пути.
Слайд 13 Гематурия - наличие крови в моче. Различают макро- и
микрогематурию.
В моче здорового человека обнаруживают не более 1-2 эритроцитов
в поле зрения, или 104-105 этих клеток в порции мочи, собранной в течение 12 ч. Наличие 3-5 и более эритроцитов в поле зрения называют гематурией.
Слайд 14
I. По времени появления:
инициальная (в начале акта мочеиспускания)
терминальная (в конце акта мочеиспускания)
тотальная (в течение всего
акта мочеиспускания)II. По интенсивности выделения эритроцитов:
микрогематурия (до 100 эритроцитов в поле зрения), цвет мочи макроскопически не изменяется
макрогематурия (свыше 100 эритроцитов в поле зрения), моча приобретает красную или розовую окраску, будучи прозрачной (в виде алой крови) или мутной (в виде мясных помоев)
Классификация гематурии
Слайд 16
Причины макрогематурии
Причинами тотальной гематурии в 45-52% случаев являются
опухоли почки, в 30-35% - мочевого пузыря и в
10-12% - предстательной железы. Если источником гематурии является мочеточник, то практически всегда источник - папиллярная опухоль или камень. При заболеваниях мочевого пузыря первое место в качестве причины гематурии занимают папиллярные опухоли. Причиной гематурии могут быть камни мочевого пузыря, аденома или рак предстательной железы, расширенные вены области шейки мочевого пузыря, цистит. Каждый случай макроскопической гематурии представляет ургентную ситуацию.
Слайд 18
Сопутствующая симптоматика
Дизурические явления указывают на наличие воспалительного процесса
в мочевом пузыре, предстательной железе или мочеиспускательном канале
Гематурия в
сочетании с дизурией часто выявляется у больных с карциномой мочевого пузыря. О поражении нижнего участка мочевого тракта могут свидетельствовать симптомы обструктивного нарушения мочеиспускания
Боль в животе или функциональная непроходимость кишечника могут быть следствием воспалительного процесса, злокачественной опухоли, травмы почки или мочеточника.
Лихорадка - может быть связана с опухолью или воспалительным заболеванием мочевых путей
Слайд 19 Длинные червеобразные сгустки образуются, если источник кровотечения локализован
в почке и/или верхних мочевыводящих путей (следуя по мочеточнику,
кровь свертывается, принимая соответствующую форму) дождевых червей или пиявок.Бесформенный вид сгустка может свидетельствовать о поражении мочевого пузыря. Бесформенные сгустки могут возникать в результате кровотечения как из верхних мочевыводящих путей, так и мочевого пузыря.
По характеру внешнего вида сгустков крови в моче можно предположить уровень локализации источника кровотечения
Слайд 20 При наличии более 3-х эритроцитов в поле зрения
в утренней порции мочи
Более точно определяется
при использовании количественных методов оценки клеточного состава мочи:проба Нечипоренко (более 1000 эритроцитов в 1 мл мочи)
проба Амбурже (более 1000 эритроцитов в 1 мин)
проба по Аддису-Каковскому (более 1 000 000 эритроцитов в суточной моче)
Диагностика гематурии
Слайд 21
проба Нечипоренко
Цель анализа состоит в выявлении скрытого воспалительного процессаЦель
анализа состоит в выявлении скрытого воспалительного процесса в мочевыделительной системе и определении количества
форменных элементов — лейкоцитов, эритроцитов и цилиндров, — в единице объёма (обычно в 1 мл).В норме допустимы следующие показатели:
Лейк.Лейк. — до 2000 (у мужчин), до 4000 (у женщин); Эрит.Лейк. — до 2000 (у мужчин), до 4000 (у женщин); Эрит. — до 1000; Цилиндры — до 20.
Для исследования необходимо взять сухую чистую банку и собрать среднюю порцию утренней мочи, предварительно тщательно промыв наружные половые органы. Собрать минимум 50-100 мл. мочи.
Производят подсчет по формуле N = (H/v)*(Vo/Vs). Здесь N — истинное количество элементов, Vo — объем осадка (1000 мкл), Vs — общий объем пробы, H — количество подсчитанных в камере клеток, v — объем камеры (0,9 мм3 для камер Горяева и Бюркера, 3,2 мм3 для камеры Фукс-Розенталя).
Слайд 22
проба Амбурже
применяют для количественного определения форменных элементов крови
в моче. Даная методика позволяет установить, какое количество форменных
элементов крови выводится с мочой за 1 мин. В процессе подготовки к исследованию обследуемому необходимо уменьшить объем жидкости, потребляемой в течение дня, и полностью исключить питье в ночное время. После утреннего мочеиспускания пациент ровно (!) через 3 ч. собирает мочу в подготовленную емкость, причем в течение этих 3 ч. мочевой пузырь не опорожняют. Количество форменных элементов в моче рассчитывается по формуле: А«хх (1000 х V):(S х t), где А - число форменных элементов крови, выделенных с мочой за 1 мин.; х - число форменных элементов крови в 1 мкл осадка (замеряется отдельно для лейкоцитов и эритроцитов); 1000 - объем осадка (в кубических миллиметрах); V - объем мочи, выделенной за 3 ч. (в миллилитрах); S - количество мочи, взятой для центрифугирования (в миллилитрах); t - время, за которое собрали мочу (в минутах). При отсутствии каких-либо патологий число лейкоцитов в минутном объеме мочи составляет 2000, а эритроцитов - 1000.
Слайд 23
проба по Аддису-Каковскому
количественный метод исследования мочи, заключающийся в
сборе мочи, выделенной за 10-12 часов, определении с помощью
счётной камеры числа эритроцитов, лейкоцитов и мочевых цилиндров в осадке небольшой пробы и последующем пересчёте на суточное количество мочи
Слайд 24
Диагностика гематурии
Перед специальными инструментальными методами исследования целесообразно
проведение трёхстаканной пробы.
Проведение трехстаканной пробы
позволяет определить характер
гематурии
Слайд 25
Диагностическое значение
трехстаканной пробы
Инициальная
Гематурия
(Кровь в первой порции)
Терминальная
Гематурия
(Кровь
в третий порции)
Тотальная
Гематурия
(Кровь во всех порциях)
Свидетельствует
о патологии уретрыХарактерна для патологии шейки мочевого пузыря, предстательной железы
Характерна для патологии верхних мочевых путей, мочевого пузыря
Слайд 26
Тактика
Гематурия является показанием к тщательному урологическому обследованию.
В диагностике гематурии используют
инструментальные, в том числе визуализирующие методы исследования:
ультразвуковое исследование брюшной
полости и почек;ультразвуковое исследование мочевого пузыря и предстательной железы;
компьютерная томография брюшной полости и малого таза;
МРТ;
экскреторная урография;
цистоскопия.
При тотальной безболевой гематурии проводят экстренную цистоскопию, которая позволяет установить источник кровотечения и локализацию процесса.
Слайд 28
Анурия
- полное прекращение поступления мочи в мочевой пузырь или
поступление за сутки не более 50 мл. При этом у пациента отсутствует не только мочеиспускание, но и позывы к нему.Необходимо отличать анурию от острой задержки мочи, при которой мочевой пузырь переполнен мочой, но мочеиспускание невозможно вследствие препятствия оттоку мочи по уретре. При анурии мочевой пузырь пуст. Моча или не выделяется почками, или не поступает в мочевой пузырь вследствие препятствия по ходу верхних мочевых путей.
Слайд 30 Аренальная анурия встречается редко, в случае врожденной аплазии
обеих почек у новорожденного или как результат оперативного удаления единственной
почки. .К преренальным причинам относятся - резкое снижение артериального давления, шок, уменьшение объема циркулирующей крови; - гемолиз и миолиз (переливание несовместимой крови, синдром размозжения); - большая потеря электролитов, внеклеточная гипогидратация (длительная рвота, профузный понос, длительное применение диуретиков); - эндогенные интоксикации (кишечная непроходимость, гепаторенальный синдром)
- тромбоза нижней полой вены,
Слайд 31 Ренальными причинами являются: - нефротоксикоз (отравление органическими ядами –
четыреххористым углеводородом, бензолом, солями тяжелых металлов: сулема); - нефротоксико-аллергические воздействия
(антибиотики, рентгеноконтрастные вещества); - инфекционные факторы (сепсис различной этиологии, геморрагическая лихорадка); - осложнение ранее существовавшего заболевания почек;- поликистоз;
- двусторонний туберкулез.
Слайд 32 Постренальная анурия возникает при наличии препятствия оттоку мочи
из почек, поэтому данная форма анурии является экскреторной.
Причины
постренальной анурии:- камни мочевых путей,
сдавление мочевых путей при ретроперитонеальном фиброзе, забрюшинных новообразованиях, раке матки, яичников, предстательной железы и мочевого пузыря
- Возможна при повреждениях мочеточников (например, ятрогенных)
Слайд 33
Клиника
Отсутствие позывов к мочеиспусканию.
Через 24-72ч присоединяются симптомы
почечной недостаточности: сухость во рту, жажда, тошнота, рвота, головная
боль, кожный зуд.Возникают явления ацидоза. Нарушается водный и солевой обмен. Нарастание азотемической интоксикации ведет к развитию уремии, появляются слабость, сонливость, рвота, понос, иногда отеки, одышка, затемнение сознания, запах аммиака изо рта.
Слайд 34 На 5- 6 сутки анурии появляются симптомы поражения
центральной нервной системы: астения, головная боль, боли в мышцах,
сонливость, иногда возбуждение, бредовые состояния. Если больному в состоянии анурии не оказана необходимая помощь, то на 10-12 сутки наступает смерть при явлениях общей интоксикации.
Слайд 35
Диагноз
Анурию прежде всего дифференцируют от острой задержки мочи.
Для исключения острой задержки мочи необходимо произвести катетеризацию мочевого
пузыря. Необходимо определить форму анурии, так как от этого зависит характер лечебных мероприятий.
Для дифференцировки формы анурии необходимо:
- Собрать анамнез
- Выполнить УЗИ
- Выполнить катетеризацию мочеточников (с последующей пиелографией – по показанием)
Слайд 36
Лечение
Зависит от формы анурии.
При реналной и преренальной формах
анурии проводится этиотропная и патогенетическая терапия, включающая плазмаферез с
введением свежезамороженной плазмы, альбумина; противошоковые мероприятия; при острых отравлениях дезинтоксикационная и детоксикационная терапия, антибактериальная терапия; стимуляция диуреза и регулирование гомеостаза; при нарастании симптомов уремии проводится гемодиализ, экстракорпоральное очищение, лимфосорбция.При постренальной анурии – устранение обструкции и отведение мочи (катетеризация мочеточников, нефростомия, удаление конкрементов)
Лечение анурии проводится в условиях специализированного отделения
Слайд 37
Приапизм
Приапизм [лат. priapismus (по имени древнегреческого
бога плодородия Приапа)] – длительная болезненная эрекция, не сопровождающаяся
половым возбуждением и не завершающаяся эякуляцией.
Слайд 38
К основным причинам развития приапизма относятся:
1. Спонтанное возникновение.
2. Нарушения
в системе крови — серповидно-клеточная анемия, талласемия, парентеральное питание, васкулиты, жировая
эмболия, гемодиализ.3. Нейрогенные нарушения — травма спинного мозга, нейропатии и компрессия (сдавление) конского хвоста спинного мозга; поражения спинного мозга при сифилисе, поперечном миелите
4. Травмы полового члена
5. Онкологические заболевания — рак простаты, рак почки, меланома, лейкемия.
6. Медикаментозные причины — использование инъекций в половой член, применение ингибиторов фосфодиэстеразы, прием антигипертензивных, гормональных, психотропных препаратов, антикоагулянтов.
7. Наркомания и алкоголизм
8. Воспалительные заболевания половых желез, полового члена и мочеиспускательного канала
Слайд 39
Различают три вида приапизма
• Ишемический приапизм
/LOW-FLOW, ISCHEMIC STASIS, VENO-OCCLUSIV/ • Артериальный приапизм /HIGH-FLOW, NON-ISCHEMIC, ARTERIAL
/ • Перемежающийся (интермиттирующий) приапизм
Слайд 40
Ишемический приапизм
Ишемический, или веноокклюзивный приапизм наблюдается
в 95%. Развивается вследствие нарушения венозного оттока из полового
члена - интракавернозное введение вазоактивных препаратов, гематологические заболевания, метастатические процессы; прием лекарственных средств; травмы промежности; заболевания нервной системыСлайд 41 Большинство патологических изменений, развивающихся при веноокклюзивном приапизме, обусловлены
гипоксией (интерстициальный отек, некроз гладкомышечных клеток, формирование тромбов кавернозных
тел), что не отмечают при артериальном приапизме.Слайд 42 Артериальный приапизм развивается вследствие тупой травмы
полового члена и промежности, реже является следствием сосудистых операций.
Происходит разрыв кавернозной артерии или одной из ее ветвей. Вне зависимости от причины, при артериальном приапизме существует фистула между артерией полового члена (высокое давление) и синусоидами кавернозных тел (низкое давление), что является причиной усиленного кровотока и туменисценции. Очевидно, артериальный приапизм может существовать в течение длительного времени без стойких последствий для кавернозных тел. Существуют клинические наблюдения артериального приапизма на протяжении 30 лет с сохранением потенции.
Слайд 43
Перемежающийся (интермиттирующий) приапизм.
Перемежающийся приапизм — это состояние рецидивирования
эпизодов приапизма, при котором каждый эпизод или прекращается самостоятельно,
или поддается успешному лечению с помощью аспирации из пещеристых тел и инъекций адреномиметиков. Этиология этого состояния изучена не до конца, предполагается наличие дефекта гладкой мускулатуры с повышенной тенденцией к расслаблению
Слайд 44
Диагностика
Анамнез
Осмотр
Клинический анализ крови
Определение газового состава крови в кавернозных
телах
Допплерография сосудов полового члена
Слайд 45
Лечение ишемического приапизма
1. Приапизм, продолжающийся менее 6 часов. Стандартная консервативная терапия:
применение холода, транквилизаторы (в/м и в/в инъекции реланиума), средства, улучшающие реологию крови. 2. Приапизм, продолжающийся свыше 6 часов. На этом этапе проводится: - аспирацияи крови и ирригация пещеристых тел теплыми растворами последовательное применение аспирации/ирригации и интракавернозных инъекций адренэргических препаратов (эффективность использования составляет 77%) Смысл проведения данных манипуляций в декомпрессии кавернозных тел и восстановлении гемодигамики 3. Приапизм, продолжающийся более 48 часов. Выполняется один из видов шунтирующих операций:• кавернозное тело - губчатое тело уретры;
• кавернозное тело - большая подкожная вена бедра;
• кавернозное тело - головка полового члена.
Слайд 47 Артериальная форма приапизма не является ургентной урологической патологией,
поскольку кровоснабжение и оксигенация пещеристых тел остается достаточной. Основной
причиной обращения к врачу пациентов с артериальной формой приапизма является неудобство и стеснение от постоянного наличия эрекции. Золотым стандартом в лечении артериальной формы приапизма является суперселективная ангиокавернозография с идентификацией артерио-кавернозной фистулы и последующая эмболизация общей артерии полового члена либо лигирование артерио-кавернозной фистулы
Слайд 48
Лечение перемежающегося (интермиттирующего) приапизма
Основной задачей лечения является предотвращение
будущих эпизодов приапизма, в то время как каждый возникший
приступ подвергается лечению по всем правилам терапии ишемического приапизма.
Слайд 49
Парафимоз
Парафимоз (paraphimosis; греч. para около +
фимоз) - ущемление головки полового члена суженной крайней плотью.
Возникает, как правило, у детей при гигиенических процедурах на фоне физиологического или умеренного рубцового сужения крайней плоти; у взрослых возможен при половом акте и раке полового члена.
Слайд 50 Клиническая картина обусловлена ущемлением головки полового члена суженной
крайней плотью, нарушением крово- и лимфообращения головки полового члена
и крайней плоти, которые развиваются довольно быстро и сопровождаются значительным отеком, болями, затруднением мочеиспускания.Слайд 51 Диагноз устанавливают на основании данных анамнеза и результатов
осмотра. Лечебная тактика зависит главным образом от длительности парафимоза
и степени трофических изменений в тканях.
Слайд 52
Лечебная тактика
В ближайшие часы после ущемления – консервативное
вправление головки penis через ущемляющее кольцо в препуциальный мешок
В
случае длительного ущемления и невозможности вправления головки полового члена прибегают к оперативному вмешательству, которое заключается в рассечении ущемляющего кольца. После стихания острого воспалительного процесса производят обрезание крайней плоти
Слайд 54
Острая задержка мочи
Острая задержка мочи – патологическое состояние,
обусловленное скоплением мочи в мочевом пузыре вследствие невозможности самостоятельного
мочеиспускания.
Слайд 55
В 99% случаев для этого имеются
объективные предпосылки
у мужчин (патологический
процесс в предстательной железе) и 1%
– у женщин.Наиболее частыми причинами острой задержки мочи
являются заболевания предстательной железы (аденома,
рак, острый простатит), прогрессирующая стриктура
уретры, травмы с разрывом мочеиспускательного канала,
обтурация мочеиспускательного канала камнем, тампона-
да мочевого пузыря сгустками крови, «закупорка» области
внутреннего отверстия уретры свисающей – флотирую-
щей - папиллярной опухолью мочевого пузыря. Возможна
и рефлекторная задержка мочи
Слайд 56
Острая задержка мочи характеризуется:
мучительными позывами на мочеиспускание; беспокойным
поведением больного; сильными болями и ощущением распирания внизу живота.
Симптом
«шара»: выпячивание в надлобковой области у больных астенического телосложения.Пальпаторно в надлобковой области определяют образование округлой формы эластической консистенции,
Болезненная пальпация из-за сильного позыва на мочеиспускание.
Тупой звук при перкуссии надлобковой области
Возможна пародоксальная ишурия
Слайд 58
Лечение
Заключается в эвакуации мочи из мочевого пузыря
с помощью катетеризации либо оперативного вмешательства (цистостомия)
1. Катетеризация мочевого
пузыря – однократная, либо длительное дренирование, вплоть до восстановления мочеиспускания, в сочетании с альфа-адреноблокаторами2. При отсутствии возможности в ближайшее время ликвидировать острую задержку мочи (травма уретры, крайне тяжелое состояние больного с аденомой простаты, врожденная облитерация уретры и др.) выполняется либо троакарная, либо эпицистостомия
Слайд 60
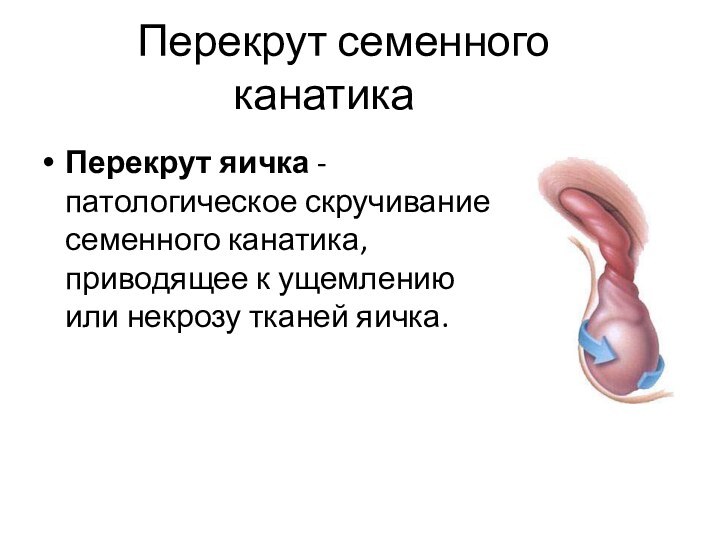
Перекрут семенного канатика
Перекрут яичка - патологическое скручивание
семенного канатика, приводящее к ущемлению или некрозу тканей яичка.
Слайд 61 наблюдается чаще в возрасте от 10 до 15
лет
больные с перекрутом яичка составляют 17% пациентов с
острыми заболеваниями яичек и их придатков
Слайд 62
Этиология и патогенез
- отсутствие или
недоразвитие направляющей яичко связки (связи Гунтера) - чаще наблюдается
при крипторхизме, эктопии яичка;- врожденный удлиненный семенной канатик;
- интраперитонеальное расположение яичка в полости влагалищного отростка брюшины;
- инверсия яичка, разделение придатка и яичка, отдельное расположение семенного канатика и сосудисто-нервного пучка;
- малигнизация задержанного в брюшной полости яичка, пахово-машоночная грыжа вследствие внезапного выхождения внутренностей в грыжевой мешок, незрелость репродуктивного аппарата у детей и диспропорция его ростка и др.
Слайд 63 Повышенная подвижность яичка приводит к тому, что при
травме паховой области и мошонки, внезапном напряжении брюшного пресса,
резком движении, упорном кашле оно может повернуться вокруг вертикальной или горизонтальной оси.Слайд 64 Перекрут семенного канатика яичка может быть на всем
его протяжении или ограничиватся отдельным его отрезком. Степень выраженности
перекрута бывает разнообразна - от 180 до полного, а также неоднократного, перекрута до 1080 °.
Слайд 65
Патогенез
острое нарушение крово- и лимфообращения
тотальный геморрагический инфаркт
некроз яичка наступает через 6-12 часов от начала заболевания
Слайд 66
Клиника
внезапная резкая боль в яичке с иррадиацией в
паховую область и нижнюю часть живота
тошнота, рвота, коллаптоидное
состояние, иногда - повышением температуры тела до 37,1-38 ° С, диспепсические расстройстваредко - острая задержка мочи
Местные признаки заболевания: асимметрия и гиперемия кожи мошонки; болезненное, плотное, увеличенное в размерах яичко, расположенное горизонтально, подтянутое к корню мошонки; утолщение и болезненность семенного канатика; нетипичное положение придатка яичка.
Слайд 67
Диагностика
Ценность УЗИ мошонки для дифференциальной диагностики перекрута семенного
канатика и эпидидимоорхита сомнительна. Данный метод не позволяет выявить
изменения, характерные для ранней фазы перекрута семенного канатика.В отличие от УЗИ мошонки сцинтиграфия яичек при перекрутах семенного канатика очень информативна. Диагностическая достоверность радиоизотопного метода при патологии яичек составляет 84%
Слайд 68
Лечение перекрута семенного канатика оперативное.
Операцию желательно выполнить
в первые 4 часа после возникновения боли, чтобы избежать
некроза яичка. В 80% случаев яичко остается жизнеспособным в течение 6 часов и только в 20% случаев — через 10 часов после перекрута.
Слайд 70
Повреждение почек
В 70-80% сочетается с травмой других
органов и систем
Характеризуется тяжестью состояния пострадавших, обильным кровотечением, выраженными
болевыми проявлениями, часто выделением мочи в окружающие ткани, расстройством мочеиспускания и нарушением функций внутренних органов
Слайд 71
Классификация
Левосторонние, правосторонние, двусторонние
По области повреждения: верхний, нижний полюса,
тело, сосудистая ножка почки; верхняя, средняя, нижняя треть мочеточника
По
характеру повреждения: изолированные или сочетанныеПо числу повреждений: одиночные или множественные
По типу: закрытые или открытые( пулевые, осколочные, колющие, режущие и др.)
По тяжести: легкой, средней тяжести, тяжелые
Слайд 72 Классификация закрытых повреждений почек
Н.А.Лопаткин
Ушиб почки (множественные кровоизлияния в паренхиме при отсутствии макроскопического ее разрыва)
Повреждения околопочечной жировой клетчатки и разрывы фиброзной капсулы, возможно с надрывами коры почки
Подкапсульный разрыв паренхимы, не проникающий в лоханку и чашечки
Разрыв фиброзной капсулы и паренхимы почки с распространением на лоханку или чашечки
Размозжение почки
Отрыв почки от почечной ножки, а также изолированное повреждение почечных сосудов
Контузии почки при ДЛТ
Слайд 74
Клиника
Боль ( 95% больных при изолированных повреждениях, 100%
при сочетанной травме)
Припухлость в поясничной или подреберной области (10-43%
больных)Самым существенным, характерным и частым признаком повреждения почки является гематурия ( макро- до 80%, микро- почти у всех)
Дизурические явления вплоть до ОЗМ
Симптомы раздражения брюшины
Нарушения функции ЖКТ
Признаки внутреннего кровотечения
Лихорадка
Слайд 75
Интенсивность клинических проявлений
Легкая степень (38-56%)
Общее
состояние не нарушено, боли умеренные, гематурия кратковременная
Средняя степень (27-44%)
Трудно выделить клиническиТяжелые повреждения
Коллапс или шок, сильные боли, профузная и длительная гематурия, урогематома и симптомы внутреннего кровотечения имеют тенденцию к нарастанию
Слайд 76
Осложнения
Ранние
Шок
Внутреннее кровотечение
Забрюшинная гематома
Мочевые затеки
Перитонит
Пневмония
Поздние
Пиело- и паранефрит
Мочевые почечные свищи
Вторичные
кровотечения
Камни
Травматические кисты
Гидро- и пионефроз
Слайд 77
Инструментальное обследование
УЗИ
Обзорная рентгенография
Экскреторная урография
Хромоцистоскопия
КТ
Ретроградная уретеро-пиелография
Ангиография
Фистулография
Слайд 79
Внутривенная урограмма: закрытое повреждение левой почки (затёк контрастного
вещества в околопочечные ткани)
Слайд 80 а — ретроградная пиелограмма; разрыв паренхимы левой почки;
контрастная жидкость проникла через разрыв в почке в околопочечную
клетчатку; б —фотоснимок препаратаСлайд 81 Схемы часто наблюдаемых на рентгенограммах деформаций почечной паркнхимы
и чашечно-лоханочной системы при повреждении почки
Слайд 82
Лечение
Большинство урологов придерживаются консервативного метода лечения закрытых травм
почек, не исключая при определенных показаниях оперативное вмешательство.
Слайд 83 Консервативная терапия (при изолированных закрытых повреждениях почек легкой
и средней тяжести:
Строгий постельный режим 10-15 дней
Анальгетики
Гемостатическая терапия
Антибактериальная терапия
Препараты,
предотвращающие формированию рубцов и сращений
Слайд 84
Показания для оперативного лечения:
Нарастание внутреннего кровотечения
Быстрое увеличение околопочечной
гематомы
Интенсивная и длительная гематурия при ухудшении общего состояния пострадавшего
Признаки
сочетания травмы почки с повреждением других внутренних органовПри повреждениях мочеточника, когда нарушены все его слои и имеют место затеки в околопочечную клетчатку
Слайд 86
Показания к органосохраняющим операциям:
Разрывы или отрывы одного из
полюсов
Одиночные трещины и разрывы тела почки
Повреждение единственной почки
Повреждение одной
из почек при патологически измененной другойОдновременное повреждение обеих почек
Слайд 87 Нелегко решить вопрос - какую операцию выполнить на
почке – нефрэктомию или органосохраняющую
Сдержанное отношение хирургов к органосохраняющим
операциям объясняется опасением возникновения повторных кровотечений и развития гнойных процессов в поврежденной почкеНе надо спешить с нефрэктомией, а следует стремиться сохранить поврежденную почку (особенно при травме почек у детей)
Слайд 88
Повреждения мочевого пузыря
Относят к тяжелой травме живота и
таза
При изолированном ранении мочевого пузыря во время ВОВ летальность
составляла 4,4%При сочетании с ранением костей таза – 20,7%
При сочетании с ранением прямой кишки 40 – 50%
В современных военных конфликтах, в случае ранения мочевого пузыря, летальность достигает 60%
Слайд 89
Классификация повреждений мочевого пузыря:
По виду повреждений: закрытые (ушиб,
разрыв, отрыв от уретры); открытые (ушиб, ранение неполное(касательное), полное(сквозное,
слепое), отрыв от уретры)По виду ранящего снаряда: ножевые, пулевые, осколочные, вследствие действия взрывной волны
По отношению к брюшной полости: внутри - , внебрюшинные, смешанные
По локализации: передняя , боковая стенки, верхушка, дно, шейка, мочепузырный треугольник
По наличию повреждений других органов: изолированные, сочетанные
По наличию осложнений: неослжненные, осложненные (шоком, кровопотерей, перитонитом, остеомиелитом и др.)
Слайд 90
Закрытые повреждения мочевого пузыря:
В мирное время 0,4%
ко всей травме, 15% среди лиц с повреждением МПС
Внутрибрюшинные
– 30%Внебрюшинные – 70%
Изолированные встречаются реже (внутрибрюшинные в 26%)
Сочетаются с переломом костей таза 40 -42%
Сочетаются с разрывом кишечника 4 – 10%
Комбинация разрывов уретры и мочевого пузыря 2 – 30%
У детей 10 -11%
Слайд 91
Наиболее частые причины:
Автотравма - 90 %
Падение с
высоты
Производственная травма/ разрушение таза
Удары в нижнюю часть живота
Воздействие
ударной волныСпонтанные разрывы
Проведение инструментальных исследований, операций
Слайд 92
Клиника закрытых повреждений мочевого пузыря:
Симптомы повреждения мочевого пузыря
Признаки
повреждения других органов и костей таза
Проявления ранних и поздних
осложнений травмы
Слайд 93
Методы диагностики:
Наиболее доступным, не требующим
высокой квалификации и специальной аппаратуры методом диагностики является катетеризация
мочевого пузыря, которую следует выполнять осторожно, мягким катетером, при отсутствии признаков повреждения уретрыПризнаки повреждения, выявляемые при катетеризации:
ОТСУТСТВИЕ МОЧИ В ПУЗЫРЕ У БОЛЬНОГО, КОТОРЫЙ ДЛИТЕЛЬНО НЕ МОЧИЛСЯ
БОЛЬШОЕ КОЛИЧЕСТВО МОЧИ, ПРЕВЫШАЮЩЕЕ МАКСИМАЛЬНУЮ ЕМКОСТЬ МОЧЕВОГО ПУЗЫРЯ (СМЕСЬ МОЧИ И ЭКССУДАТА)
ПРИМЕСЬ КРОВИ В МОЧЕ
НЕСООТВЕТСТВИЕ ОБЪЕМОВ ВВОДИМОЙ И ВЫВОДИМОЙ ПО КАТЕТЕРУ ЖИДКОСТИ
Слайд 94
Методы диагностики:
УЗИ
Пункция брюшной полости
Обзорная рентгенография
Экскреторная урография с
нисходящей цистографией
Ретроградная цистография в прямой и боковой проекции
Слайд 98 Внутрибрюшинный разрыв мочевого пузыря. а — ретроградная
цистограмма; б — фотоснимок мочевого пузыря
Слайд 99
ЛЕЧЕНИЕ
Изолированные ушибы и неполные разрывы:
Уретральный катетер на 7
– 10 дней
Постельный режим
Гемостатическая терапия
А/Б терапия
Анальгетики
Слайд 100
Лечение полных закрытых повреждений должно быть всегда хирургическим.
Чем раньше выполняется хирургическое вмешательство при внутри –
и внебрюшинных повреждениях мочевого пузыря, тем лучше исходы.Задачи оперативного лечения:
Восстановление целости мочевого пузыря
Отведение из него мочи
Дренирование мочевых затеков
Слайд 101 Мочевой пузырь следует дренировать при любых его разрывах,
используя преимущественно эпицистостому, причем дренажную трубку лучше устанавливать как
можно ближе к верхушке пузыря.
Слайд 103
Ятрогенное повреждение
мочевого пузыря.
Мочевой пузырь самый повреждаемый орган
в хирурги таза.
Ятрогенные повреждения наиболее часто встречаются в акушерской
и гинекологичекой практике.
Слайд 105
Факторы риска ятрогенного повреждения МП
Анатомические изменения:
Предшествующие операции
Пролапс органов
таза
Лучевая терапия
Хр. воспалительные заболевания органов таза
Эндометриоз
Опухолевая
инфильтрация Растянутая и тонкая стенка МП
Слайд 106
Факторы риска ятрогенного повреждения МП
Лапароскопические манипуляции:
влекут за
собой риск травмы МП, которые временами в 2-10 раз
чаще, чем при обычной операции.Эта тенденция растет с ростом и сложностью тазовых лапараскопических операций.
Слайд 107 Диагностические манипуляции при подозрении на травму МП в
п\о периоде:
Ретроградная цистография.
КТ брюшной полости/КТ цистография полезна в случаях
острой абдоминальной боли и неутонченного диагноза.Цистоскопия: при подозрении на наличие инородного тела, при необходимости ретроградной уретеропиелографии.
В случаях острых послеоперационных осложнений со стороны брюшной полости, диагностическим и лечебным методом выбора может быть неотложная лапаротомия.