- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Ревматоидный артрит
Содержание
- 3. Больная М, 28 лет поступила в ревматологическое
- 5. При обследовании: Общ. ан. крови: гипохромная анемия,
- 7. Ревматоидный артрит- это хроническое системное воспалительное заболевание неизвестной этиологии, характеризующееся симметричным поражением суставов.
- 8. Первое клиническое описание РА в 1800 году
- 9. Кто из известных людей болел РА.
- 10. Эпидемиология РА. Расы. Распространенность одинакова. Пол. Женщины
- 11. Этиология. 1.Роль инфекционных агентов. 2.Роль аутоантигенов. 3. Генетические факторы.
- 12. Первичный очаг воспаления при РА локализуеться в
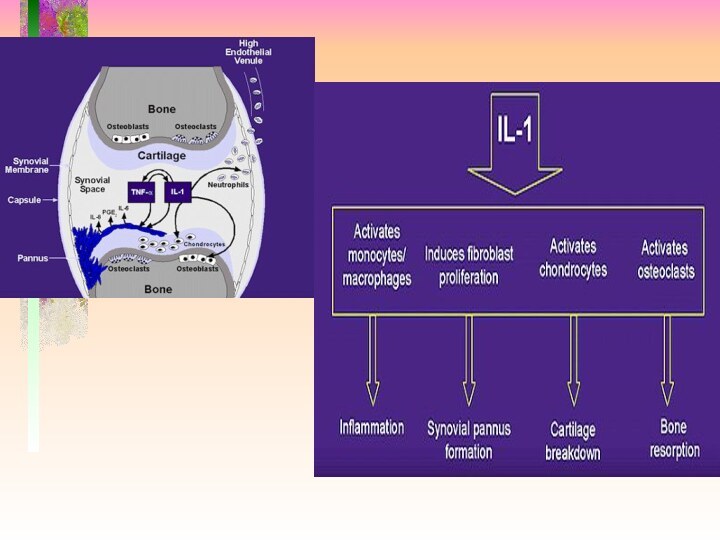
- 13. ПАТОГЕНЕЗ. 1. Т-клеточная теория. 2. Цитокиновая гипотеза. 3. Гипотеза о трансформированном синовиците.
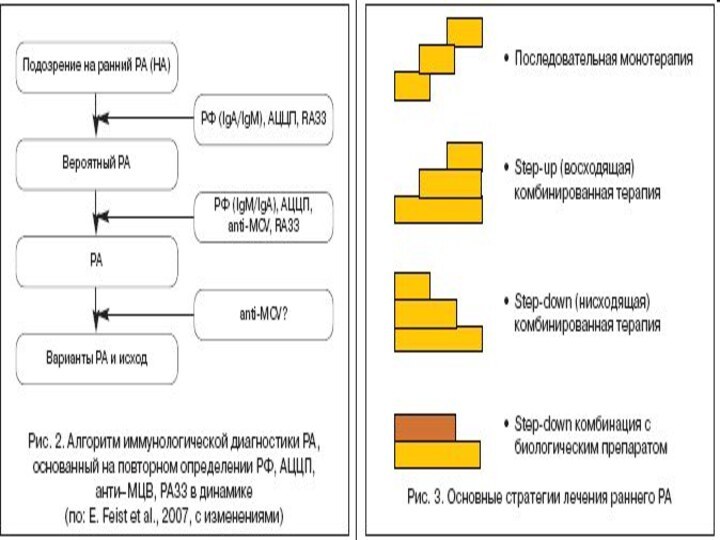
- 17. і
- 26. Определение характера артралгий по данным анамнеза
- 28. Распределение суставных поражений при ревматоидном артрите
- 38. Ревматоидный фактор – это набор антител к
- 39. Рентгенологические критерии РА: І стадия -
- 41. Rheumatoid Arthritis
- 54. ІІ. Степень активности. 1 Степень активности:Боль, ВАШ
- 58. Диагностические критерии. 1. Утренняя скованность больше
- 59. 6. Ревматоидный фактор в сыворотке крови.
- 61. Учитывая наличие у больной 6 критериев РА,
- 62. Учитывая наличие у больной 9 баллов: Вовлечение
- 63. КЛИНИЧЕСКАЯ КЛАСИФИКАЦИЯ РА. І. Клинико - иммунологическая
- 65. ІІ. Степень активности. 1 Степень активности:Боль, ВАШ
- 66. ІІІ. Рентгенологическая стадия за Штейнброкером. І
- 67. УІ. Функциональная активность. І степень –жизненно-важные манипуляции
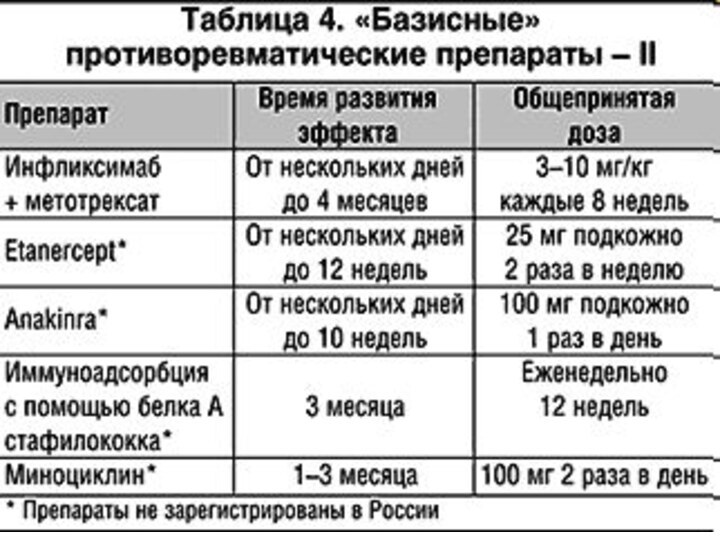
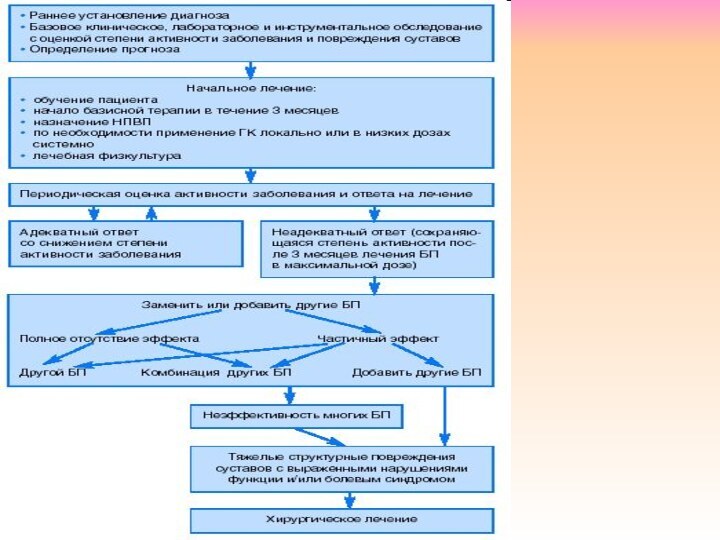
- 69. К препаратам, которые считаются категорией БМП, относят: метотрексат; препараты золота; противомалярийные; сульфасалазин; Д-пенициламин; азатиоприн; циклоспорин
- 70. По эффективности они подразделяются на: Наиболее эффективные:1)
- 71. Патогенетическая терапия хронических воспалительных заболеваний суставов
- 72. Патогенетическая терапия хронических воспалительных заболеваний суставов
- 73. Патогенетическая терапия хронических воспалительных заболеваний суставов
- 74. Методики использования ГКС: интермиттирующее употребление перорально; употребление
- 82. Признаки ремиссии отсутствие:1) признаков воспалительной боли в
- 83. Скачать презентацию
- 84. Похожие презентации
Больная М, 28 лет поступила в ревматологическое отделение с жалобами на боли и припухлость суставов кистей , лечезапястных и коленных суставах, утреннюю скованность, продолжительностью до 3 часов. Считает себя больной 2 года, когда после родов






















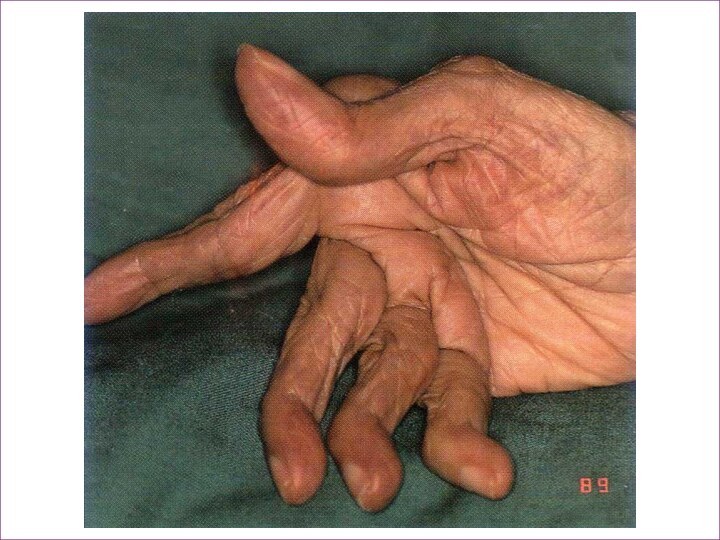



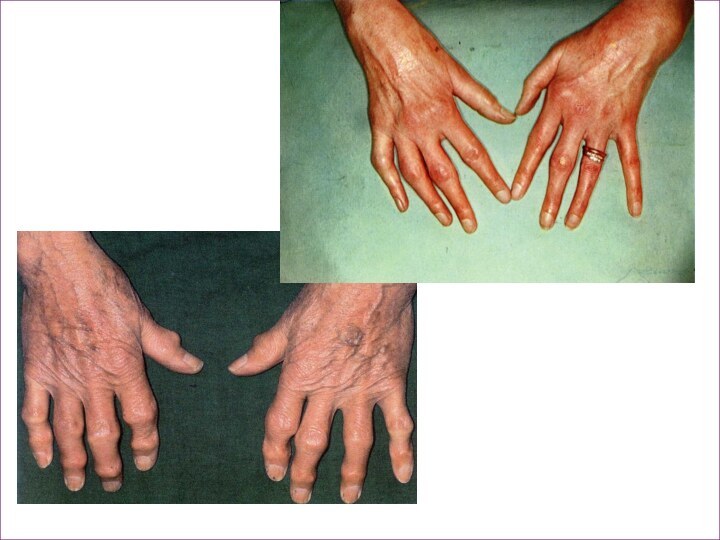

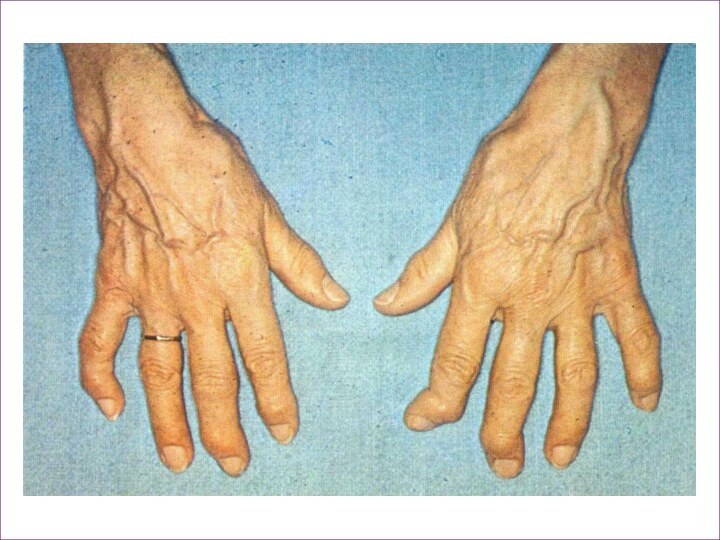











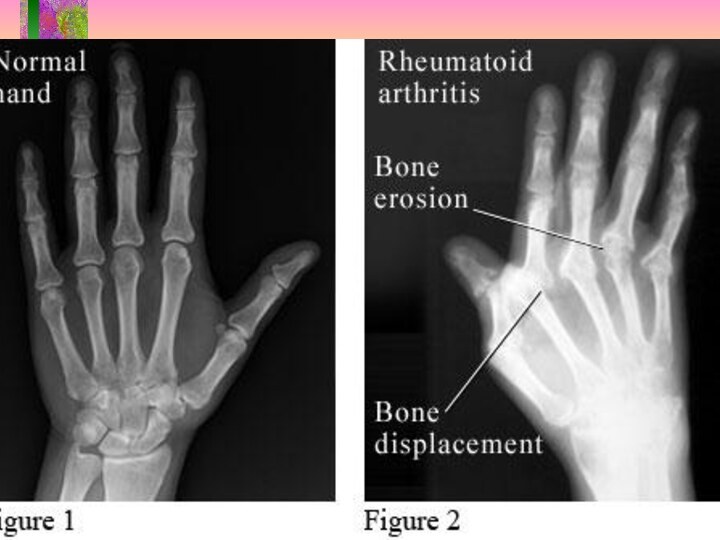

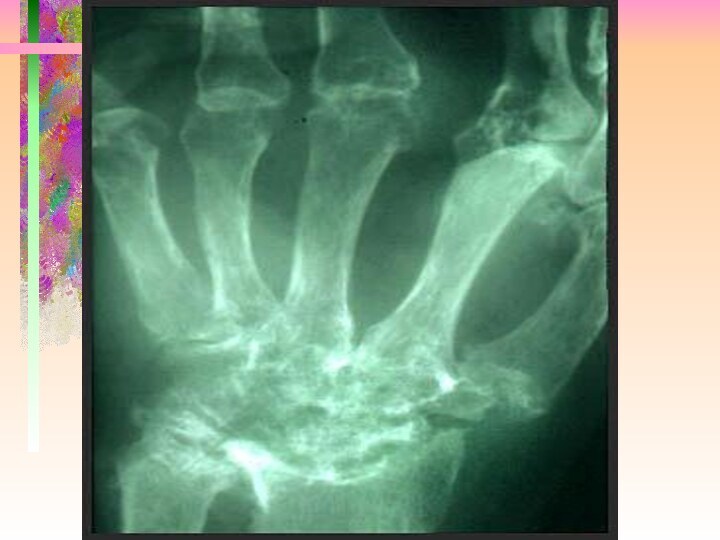





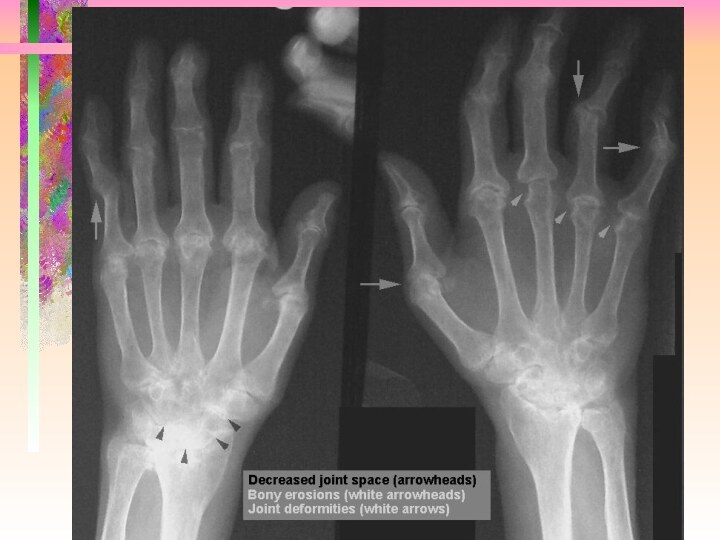



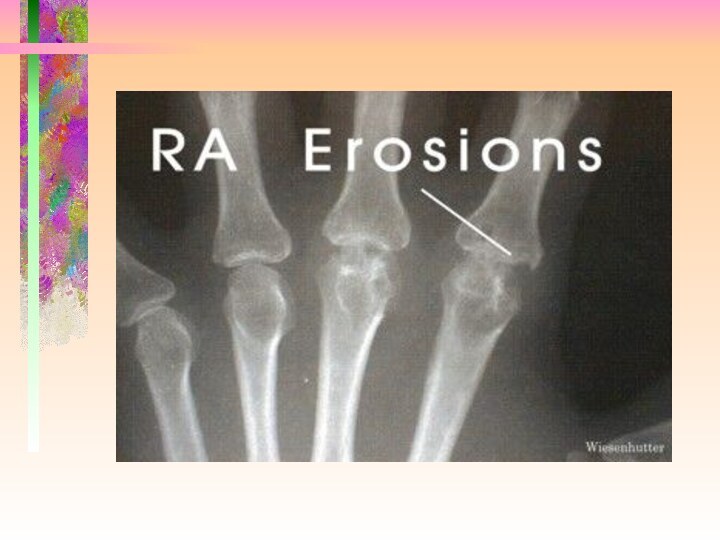
























Слайд 5 При обследовании: Общ. ан. крови: гипохромная анемия, СОЕ 28
мм в час СРБ 24 г/л, РФ 160. АТ к
ЦЦП 9Слайд 7 Ревматоидный артрит- это хроническое системное воспалительное заболевание неизвестной
этиологии, характеризующееся симметричным поражением суставов.
Слайд 8 Первое клиническое описание РА в 1800 году приписывают
Августину-Якобу Ландрэ-Бове. Сам автор назвал болезнь вариантом подагры и
описал медленное прогрессирование синовиита путем вовлечения суставной сумки и влагалища сухожилия. А.Б. Гарро предложил терми РА в 1858г и дифференцировал его от подагры в 1892гСлайд 9 Кто из известных людей болел РА. Французкий художник
Пьер Огюст Ренуар Французкая певица Эдит Пиаф Киноактриссы – Розалин Рассел
и Катрин Хэпберн Кардиохирург Кристиан Бернар Президенты США- Томас Джефферсон, Джэймс Мэдисон и Теодор РузвельтСлайд 10 Эпидемиология РА. Расы. Распространенность одинакова. Пол. Женщины болеют в 3
раза чаще, чем мужчины. Возраст. Средний возраст заболевания 35-45 лет. Болеет
около 1% населения США.Слайд 12 Первичный очаг воспаления при РА локализуеться в синовиальной
оболочке сустава. Воспалительный инфильтрат состоит из мононуклеарных клеток, в
основном Т-лимфоцитов, а также активированных макрофагов и плазматических клеток, некоторые их них вырабатывают РФ. Синовиальные клетки усиленно пролиферуют, синовиальная оболочка набухает, утолщается , образует выросты в подлежащие ткани. Такая синовиальная оболочка называется паннусом; она обладает способностью прорастать в костную и хрящевую ткани, приводя к разрушению сустава.Слайд 13 ПАТОГЕНЕЗ. 1. Т-клеточная теория. 2. Цитокиновая гипотеза. 3. Гипотеза о трансформированном
синовиците.
Слайд 26 Определение характера артралгий по данным анамнеза Признак
Восталительный
Механический Утренняя скованность больше 1 часа меньше 30 минут Утомляемость выраженная незначительная Подвижность уменьшает усиливает симптоматику симптоматику Покой усиливает уменьшает симптоматику симптоматику Системные проявления есть отсутствуют Реакция на терапию ГКС есть отсутствуетСлайд 28 Распределение суставных поражений при ревматоидном артрите
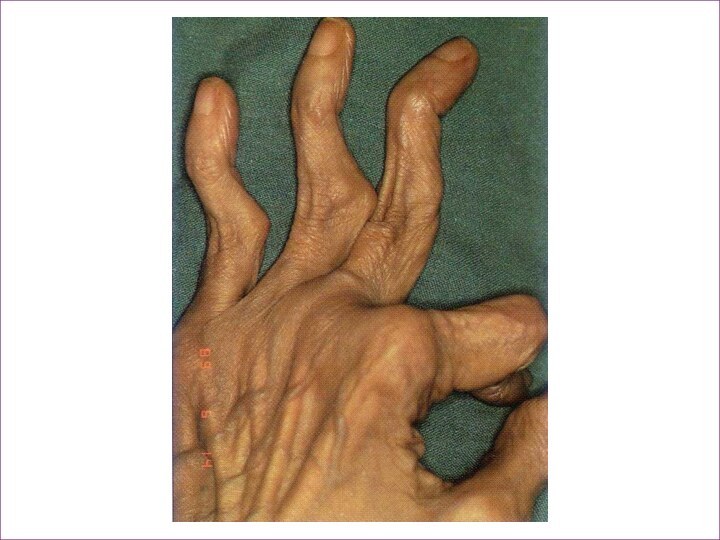
Суставы, которые часто поражены: лучезапястный, пястнофаланговые,
плечевой, шейный отдел позвоночника, локтевые, тозобедренные, голеностопные, коленные, плюснефаланговые Незатронутые суставы: ОсевыеСлайд 38 Ревматоидный фактор – это набор антител к Fc-фрагменту
Ig G. РФ может принадлежать к любому изотипу, но
все они воспринимаются как Ig G в качестве антигена. Как показали исследования большинство РФ относятся к изотипу Ig М. Предполагается, что РФ вырабатывается в организме человека с целью удаления иммунных комплексов. Приблизительно у 70% больных РА имеют РФ в самом начале болезни и еще 10-15% становятся РФ позитивными в первые 2 года заболевания.Слайд 39 Рентгенологические критерии РА: І стадия - диффузное сужение межсуставной
щели, околосуставной остеопороз; ІІ стадия - то же + единичные
эрозии; ІІІ стадия - то же + множественные эрозии и подвывихи; ІV стадия - то же + анкилозСлайд 54 ІІ. Степень активности. 1 Степень активности:Боль, ВАШ (см)0до 3 утренняя
скованность (минуты)30-60СОЕ (мм/час)менше 15 2 степень – ВАШ 4-6 утренняя скованность
до 12 часов , СОЕ 31-45 мм/час; 3 степень: ВАШ больше 6, утренняя скованность на протяженидня, СОЄбольше 45Слайд 58 Диагностические критерии. 1. Утренняя скованность больше 1 часа. 2. Артрит
трех и более суставных зон. 3. Артрит суставов кисти. 4. Симметричный
артрит. 5. Ревматоидные узелки.Слайд 59 6. Ревматоидный фактор в сыворотке крови. 7. Рентгенологические изменения. Критерии
1-4 должны отмечаться не менее 6 недель. При наличии
4 из 7 можно диагностировать РА.Слайд 61 Учитывая наличие у больной 6 критериев РА, а
именно: 1. Утренняя скованность больше 1 часа. 2. Артрит трех
и более суставных зон. 3. Артрит суставов кисти. 4. Симметричный артрит. 5. РФ 6. Рентгенологические изменения : эрозии, четкий остеопороз костей, подвывихи, часичный анкілоз, можна поставить диагноз: Ревматоидный артрит, серопозитивный вариант, полиартрит, активная фаза, активность ІІ ступеня, Rо ст.ІІІ, ФНС І.Слайд 62 Учитывая наличие у больной 9 баллов: Вовлечение более 10
суставов, в том числе, по меньшей мере одного большого,
получает 5 баллов. ревматоидный фактор (РФ) и а аутоантитела (anti-citrullinated protein antibody test, ACPA) результат резкоположительный любой из двух показателей начисляется 3 балла. продолжительность 6 недель и более — 1 балл.: можна поставить диагноз: Ревматоидный артрит, серопозитивный вариант, полиартрит, активная фаза, активность ІІ ступеня, Rо ст.ІІІ, ФНС І.Слайд 63 КЛИНИЧЕСКАЯ КЛАСИФИКАЦИЯ РА. І. Клинико - иммунологическая характеристика: Серопозитивный РА: полиартрит; ревматоидный
васкулит (дигитальный артериит, хроничные язвы кожи, синдром Рейно); ревматические узелки; полинейропатия
; ревматическая болезнь легких Синдром Фелти. Серонегативный ревматоидный артрит. полиартрит; синдром Стилла у взрослых.Слайд 65 ІІ. Степень активности. 1 Степень активности:Боль, ВАШ (см)0до 3 утренняя
скованность (минуты)30-60СОЕ (мм/час)менше 15 2 степень – ВАШ 4-6 утренняя скованность
до 12 часов , СОЕ 31-45 мм/час; 3 степень: ВАШ больше 6, утренняя скованность на протяженидня, СОЄбольше 45Слайд 66 ІІІ. Рентгенологическая стадия за Штейнброкером. І стадия –
диффузное сужение межсуставной щели, околосуставной остеопороз; ІІ стадия – тоже
+ единичные эрозии; ІІІ стадия – тоже + множественные эрозии и подвывихи; ІУ стадія – тоже + анкилозСлайд 67 УІ. Функциональная активность. І степень –жизненно-важные манипуляции исполняются без
труда; ІІ ступінь – з трудом; ІІІ ступінь – з посторонней
помощью.
Слайд 69
К препаратам, которые считаются категорией БМП, относят:
метотрексат;
препараты золота;
противомалярийные;
сульфасалазин;
Д-пенициламин;
азатиоприн;
циклоспорин
Слайд 70
По эффективности они подразделяются на:
Наиболее эффективные:
1) метотрексат,
2)
препараты золота для в/м введения,
3) сульфасалазин,
4) Д-пенициламин,
5)
азатиоприн,6) циклоспорин;
7) циклофосфамид
Умеренно эффективные:
антималярийные
- Слабо эффективные:
препараты золота для перорального употребления
Слайд 71 Патогенетическая терапия хронических воспалительных заболеваний суставов Метотрексат Протокол лечения:
метотрексат считают одним из наиболее эффективных среди БМП, используют
дозировку по 7,5-20 мг/каждую неделю перорально, внутрь или парентерально. Побочные эффекты: язвы ротовой полости, тошнота, депрессия костного мозга, цирроз печени, острые пневмонии. Наблюдение: клинический анализ крови, АлАТ, АсАТ и альбумины каждые 4-6 недель.Слайд 72 Патогенетическая терапия хронических воспалительных заболеваний суставов Сульфасалазин Протокол лечения:
применяют перорально дозой 1-3 г/сутки. Побочные эффекты: тошнота, рвота, кожная
сыпь, повышение активности печеночных ферментов, нейтропения, азооспермия (обратимая). Наблюдение: ежемесячно в течении 3 месяцев, потом каждые 3 месяца - клинический анализ крови с подсчетом количества тромбоцитов и печеночные пробы.Слайд 73 Патогенетическая терапия хронических воспалительных заболеваний суставов Циклофосфамид Протокол лечения:
используют дозой 0,5-1 г/м2 ежемесячно или 100 мг/сутки ежедневно
(200 мг/сутки через день до 1000 мг). Назначают в/в при высокой степени активности воспалительного процесса. Побочные эффекты: лейкопения, протеинурия, геморрагический цистит. Наблюдение: при ежемесячном введении - анализ крови и контроль протеинурии перед каждым введением, клинический анализ крови через 10-14 дней после введения. Необходимо поддерживать количество лейкоцитов не меньше 3000, если концентрация начинает падать, дозу уменьшают на 25 %.
Слайд 74
Методики использования ГКС:
интермиттирующее употребление перорально;
употребление через
день (при объединении лечебных программ НПВС и ГКС терапии,
при снижении дозы)
Слайд 82
Признаки ремиссии
отсутствие:
1) признаков воспалительной боли в суставах,
2) утренней скованности,
3) утомляемости,
4) синовиита и припухлости
суставов,5) прогрессирования рентгенологических проявлений,
6) ускорения СОЭ, наличия СРБ. После чего дозу ГКС снижают медленно на протяжении продолжительного времени в зависимости от исходной (1/4 таблетки на неделю).