- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Цистаденома и опухолевидные образования
Содержание
- 2. Серозная киста яичника – это одна из
- 3. Образование относится к доброкачественным, и имеет ряд
- 4. В зависимости от характера образования серозная цистаденома
- 5. .
- 6. Муцинозная цистаденома яичника очень схожа со своей
- 7. Диагностика Гинекологический осмотр. При пальпации злокачественной опухоли
- 8. Дифференциальный диагноз серозной цистаденомы необходимо проводить с
- 9. Для паровариальной кисты свойственно расположение в листках
- 10. Субсерозная миома: Расположение под брюшиной на поверхности
- 11. Для псевдомуцинозной кистомы характерно: Овоидная или шаровидная форма,
- 12. Гормонпродуцирующие опухоли яичников: Происходят из гормонально-активных структур «женской»
- 13. Соединительнотканные опухоли Для фибромы яичника клинически будет соответствовать
- 14. Тератоидные опухоли: Чаще встречается зрелая тератома (дермоид),
- 15. Цистаденокарцинома (вторичный рак яичников) Наиболее часто встречающаяся
- 16. Скачать презентацию
- 17. Похожие презентации
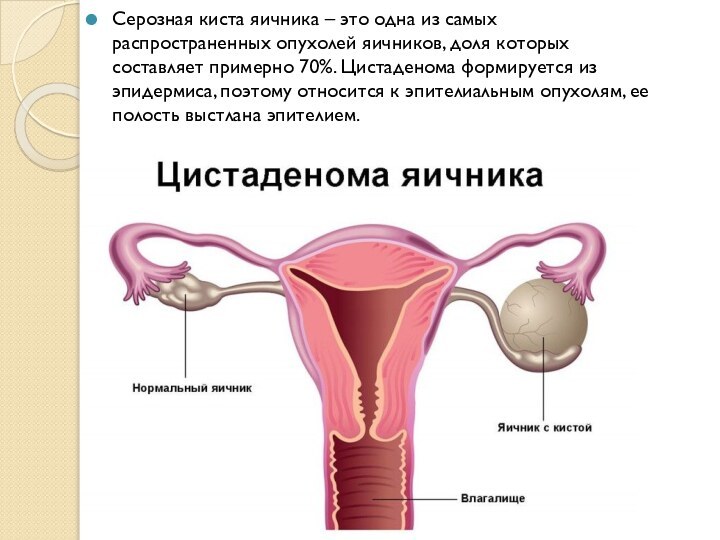
Серозная киста яичника – это одна из самых распространенных опухолей яичников, доля которых составляет примерно 70%. Цистаденома формируется из эпидермиса, поэтому относится к эпителиальным опухолям, ее полость выстлана эпителием.

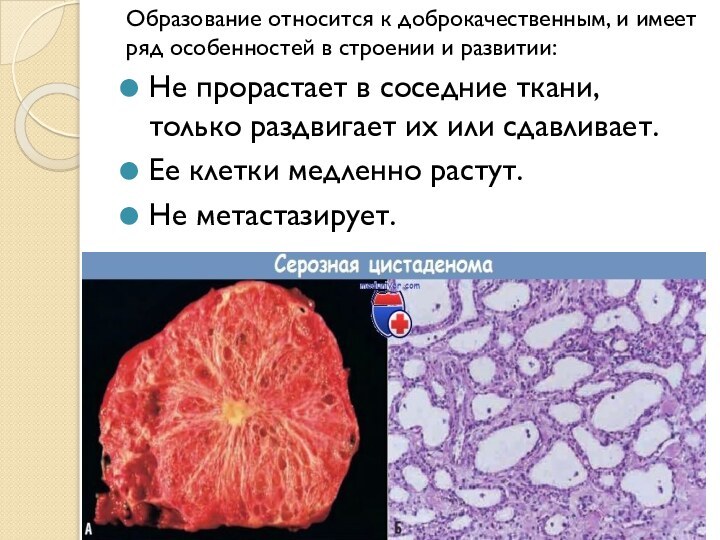







Слайд 3 Образование относится к доброкачественным, и имеет ряд особенностей
в строении и развитии:
Не прорастает в соседние ткани, только
раздвигает их или сдавливает.Ее клетки медленно растут.
Не метастазирует.
Слайд 4
В зависимости от характера образования серозная цистаденома бывает:
Гладкостеночная
(простая). Простая цистаденома яичника поражает в основном только один
яичник и имеет одну камеру.. Размеры опухоли варьируются от 4 до 15 см. Простая серозная цистаденома наиболее часто диагностируется у пациенток в возрасте старше 50 лет. Она не препятствует нормальному вынашиванию ребенка, если не превышает 3 см.Папиллярная (сосочковая) или как вее иногда называют — грубососочковая цистаденома. Цистаденому папиллярную или сосочковую кисту считают следующей стадией заболевания, так как сосочки, появляются только через несколько лет после развития опухоли. Пограничная папиллярная киста характеризуется обильными и частыми сосочковыми образованиями с полями обширной дислокации. Сосочковая цистаденома может быть камерной и развивается в обоих яичниках. При эвертирующей папиллярной цистаденоме наросты располагаются снаружи капсулы. Инвертирующая характеризуется наличием сосочков в середине кисты. При смешанной форме сосочки располагаются внутри и снаружи.
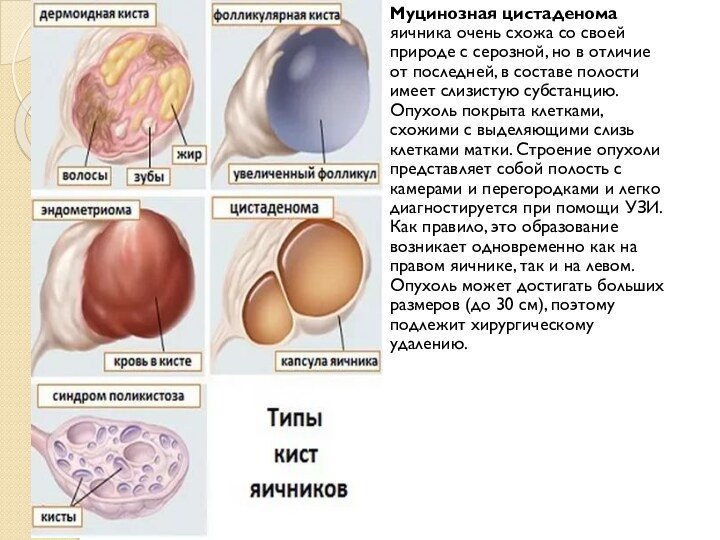
Слайд 6 Муцинозная цистаденома яичника очень схожа со своей природе
с серозной, но в отличие от последней, в составе
полости имеет слизистую субстанцию. Опухоль покрыта клетками, схожими с выделяющими слизь клетками матки. Строение опухоли представляет собой полость с камерами и перегородками и легко диагностируется при помощи УЗИ. Как правило, это образование возникает одновременно как на правом яичнике, так и на левом. Опухоль может достигать больших размеров (до 30 см), поэтому подлежит хирургическому удалению.
Слайд 7
Диагностика
Гинекологический осмотр. При пальпации злокачественной опухоли яичников обнаруживают
плотное либо кистозное и ограниченно смещаемое, либо неподвижное, чаще
двустороннее образование. Злокачественным опухолям яичника практически всегда сопутствует асцит; ценным дополнением может быть повышенная концентрация опухолевых маркёров, особенно у женщин старше 50 лет.УЗИ. На экране УЗИ серозная киста яичника выглядит как пятно округлой формы с четко обозначенными контурами.
Исследование крови на онкомаркеры. Особенностью папиллярной цистаденомы является ее злокачественное изменение, которое случается довольно часто. Поэтому пациенткам, у которых диагностировано это образование, перед удалением опухоли рекомендуется сдать кровь на наличие онкомаркеров. Их значение позволяет врачу выбирать правильную операцию.
КТ или МРТ. Эти исследования необходимы для уточнения локализации и характера образования.
Анализ крови. Для выявления или воспалительного процесса или кровопотери.
Тест на беременность. Этот метод необходим для исключения внематочной беременности.
Слайд 8 Дифференциальный диагноз серозной цистаденомы необходимо проводить с паровариальной
кистой, субсерозной миомой, гистеросальпингсом, др. доброкачественными (псевдомуцинозными, гормонпродуцирующими: феминизирующими
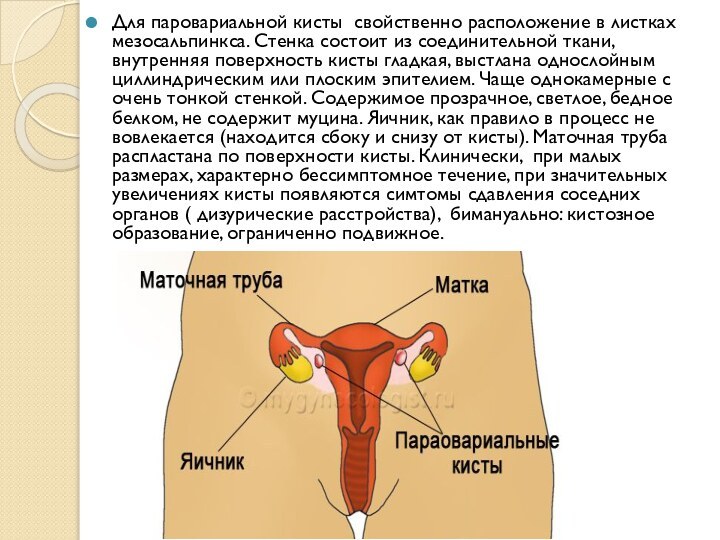
и вирилизирующими, соединительнотканными, герминогенными) и злокачественными ( первичными и вторичными, в т.ч. с опухолью Крукенберга) новообразованиями яичников.Слайд 9 Для паровариальной кисты свойственно расположение в листках мезосальпинкса.
Стенка состоит из соединительной ткани, внутренняя поверхность кисты гладкая,
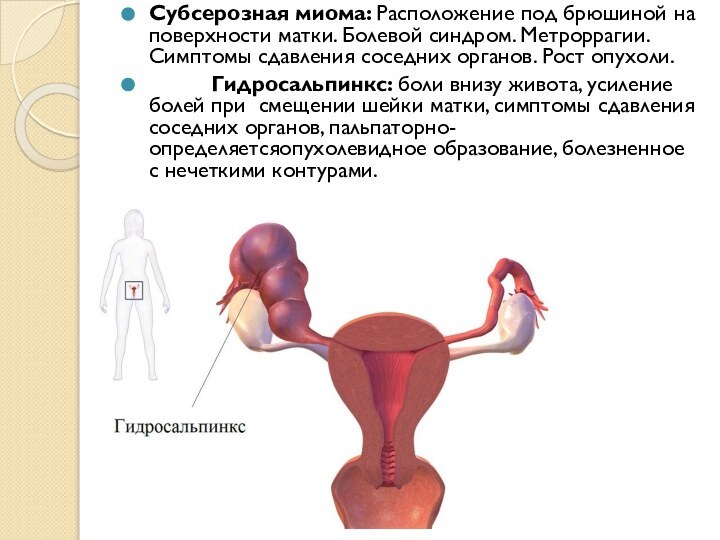
выстлана однослойным циллиндрическим или плоским эпителием. Чаще однокамерные с очень тонкой стенкой. Содержимое прозрачное, светлое, бедное белком, не содержит муцина. Яичник, как правило в процесс не вовлекается (находится сбоку и снизу от кисты). Маточная труба распластана по поверхности кисты. Клинически, при малых размерах, характерно бессимптомное течение, при значительных увеличениях кисты появляются симтомы сдавления соседних органов ( дизурические расстройства), бимануально: кистозное образование, ограниченно подвижное.Слайд 10 Субсерозная миома: Расположение под брюшиной на поверхности матки.
Болевой синдром. Метроррагии. Симптомы сдавления соседних органов. Рост опухоли.
Гидросальпинкс: боли внизу живота, усиление болей при смещении шейки матки, симптомы сдавления соседних органов, пальпаторно- определяетсяопухолевидное образование, болезненное с нечеткими контурами.
Слайд 11
Для псевдомуцинозной кистомы характерно:
Овоидная или шаровидная форма, чаще
с неровной дольчатой (за счет отдельных выбухающих камер) наружной
поверхностью. Капсула опухоли гладкая, блестящяя, серебристо – белого цвета или голубоватого цвета. Окраска опухоли будет зависеть от толщины стенок и содержимого: от зеленовато-желтой до коричневой (примесь крови, холестерина и др.). В большинстве случаев опухоль достигает значительных размеров.Гладкостенные муцинозные кистомы чаще поражают один яичник, имеют хорошо выраженную ножку.Редко располагаются между связками, сращения с соседними органами необширные. Асцит и перекрут ножки при данной форме встречаются редко.
Папиллярные муцинозные опухоли имеют хорошо выраженную ножку, им часто сопутствует асцит, выраженная склонность к пролиферации.
Слайд 12
Гормонпродуцирующие опухоли яичников:
Происходят из гормонально-активных структур «женской» и
«мужской» части гонад, секретирующих соответственно эстрогены и андрогены. Клинически
в период менопаузы проявляются исчезновением явлений возрастной атрофии наружных и внутренних гениталий, маточными кровотечениями, повышенным содержанием в крови эстрогенных гормонов.К феминизирующим опухолям относят:
А) гранулезоклеточные, которые развиваются из клеток гранулезы атрезирующихся фолликулов. Часто возникают в постменопаузе.
Б) текаклеточные оухоли из тека клеток яичника, обнаруживаются в возрасте постменопаузы. Имеют небольшие размеры, солидного строения, плотные на разрезе ярко- желтого цвета.
Среди вирилизирующих опухолей в постменопаузальном периоде может встречаться липоидоклеточная опухоль, состоящая из липоидсодержащих клеток, которые принадлежат к клеточным типам коры надпочечников, и клеток, напоминающих клетки Лейдига. Клинически при этих опухолях сначала происходит дефеминизация (аменорея, атрофия молочных желез, понижение либидо), а затем – маскулинизация ( рост усов и бороды, облысение, снижение тембра голоса).
Слайд 13
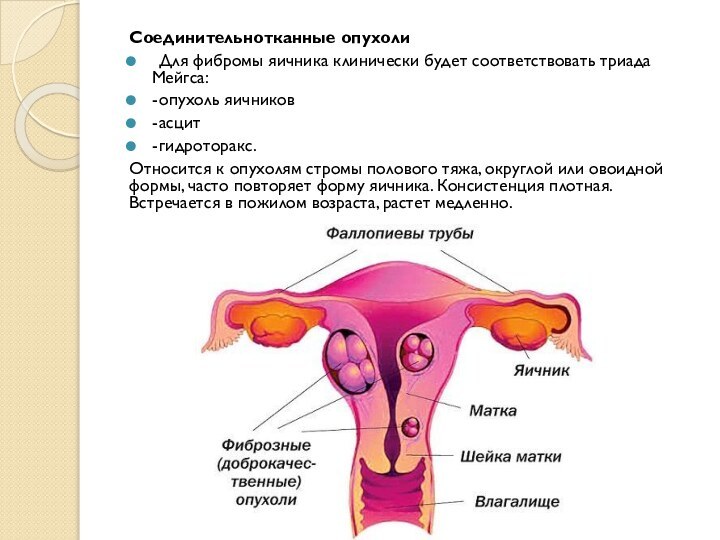
Соединительнотканные опухоли
Для фибромы яичника клинически будет соответствовать триада
Мейгса:
- опухоль яичников
- асцит
- гидроторакс.
Относится к опухолям стромы полового тяжа, округлой
или овоидной формы, часто повторяет форму яичника. Консистенция плотная. Встречается в пожилом возраста, растет медленно.
Слайд 14
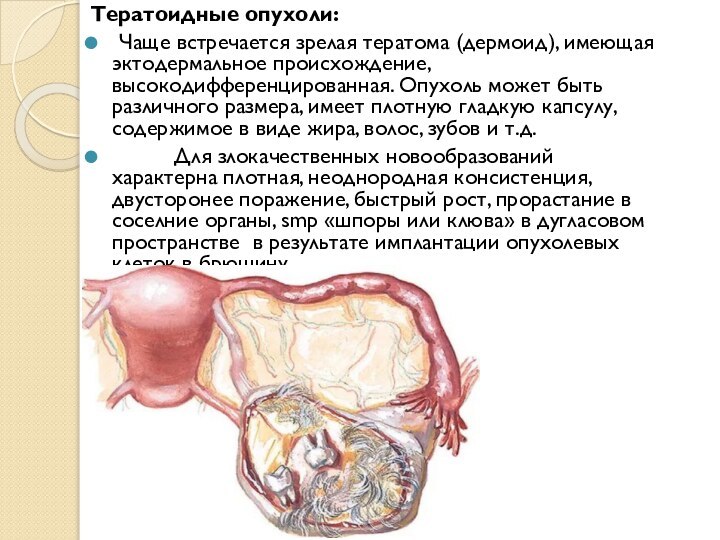
Тератоидные опухоли:
Чаще встречается зрелая тератома (дермоид), имеющая
эктодермальное происхождение, высокодифференцированная. Опухоль может быть различного размера, имеет
плотную гладкую капсулу, содержимое в виде жира, волос, зубов и т.д.Для злокачественных новообразований характерна плотная, неоднородная консистенция, двусторонее поражение, быстрый рост, прорастание в соселние органы, smp «шпоры или клюва» в дугласовом пространстве в результате имплантации опухолевых клеток в брюшину.
Слайд 15
Цистаденокарцинома (вторичный рак яичников)
Наиболее часто встречающаяся из
злокачественных новообразований.
Виды:
-эндометриоидная цистаденокарцинома ( у молодых женщин с
первичным бесплодием).-герминогенные опухоли: эмбриональная карцинома, хорионкарцинома, незрелая тератома и дисгерминома (опухоли из недифференцированных половых клеток - гоноцитов).
Метастатический рак яичников (опухоль Крукенберга):
Первичный очаг как правило располагается в ЖКТ, поджелудочной железе, млчной железе, матке. Метастазирование возможно лимфогенным, гематогенным или имплантационным путем. Опухоль округлой формы, плотной консистенции, при микроскопии структура как в первичном очаге.