Слайд 2
ПЛАН:
1.Возбудители сибирской язвы
2.Возбудители столбняка.
3.Возбудители газовой гангрены.
4.Возбудители сифилиса.
5.Возбудители гонореи.
6.Возбудители
урогенитального хламидиоза.
Слайд 3
1.Вызываемые инфекции.
Сибирская язва – ООИ, антропозоонозная инфекция,
характеризуется тяжелой интоксикацией, поражением кожи, лимфотических узлов. Возбудитель Bacillus
anthracis.
Слайд 4
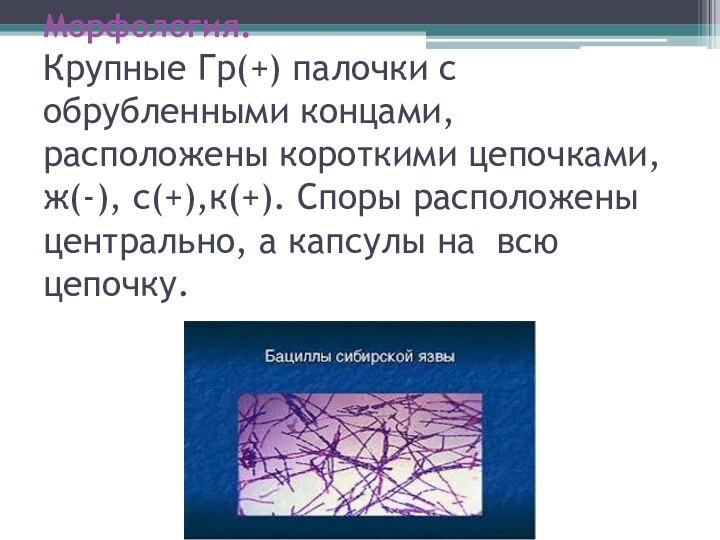
Морфология.
Крупные Гр(+) палочки с обрубленными концами, расположены короткими
цепочками, ж(-), с(+),к(+). Споры расположены центрально, а капсулы на
всю цепочку.
Слайд 5
Патогенность.
Патогенность определяется Ag-комплексом, капсулой и белковым экзотоксином. Токсин
еще называют «мышиный яд», он состоит из двух компонентов:
отечного и летального.
Резистентность.
Возбудитель устойчив во внешней среде, 100С-1 минута, 60С – 30 минут, дез.растворы – 2-3 суток. Споры в почве могут сохраняться 10-30 лет.
Слайд 6
Клиника, патогенез.
Входные ворота инфекции: кожа, слизистые ВДП, ЖКТ,
поэтому и существуют разные формы: кожная, легочная, кишечная. Кожная
форма – локализованная (покраснение, зуд, папула на месте внедрения, затем карбункул – черный струп ). Это некротичекое воспаление глубоких слоев кожи с образованием черно-бурой корки (углевик).
Слайд 7
Легочная и кишечные формы – генерализованные, проявляются в
геморрагическом и некротическом поражении различных органов. Эти формы очень
тяжелые , наблюдается пневмония, отек легких или папулы образуются на слизистых кишечника. Летальность очень высокая.
Слайд 8
Эпидемиология.
Источники инфекции: больные животные
( КРС, козы, лошади,
олени, верблюды, свиньи).
Пути передачи: чаще контактно-бытовой ( при
у ходе за животными, убое, обработке шкур), реже алиментарный и воздушно-капельный. Человек от человека заражается редко. Профилактика: ветеринарный надзор, создана вакцина и иммуноглобулин, которые используется по эпидпоказаниям, объявляются строгие карантины. Постинфекционный иммунитет очень прочный.
Слайд 9
Диагностика.
Материал – кровь, моча, кал, содержимое карбункулов.
Методы
исследования: используются все методы исследования. Исследования проводят в лабораториях
особо опасных инфекций.
Слайд 10
2.Вызываемые инфекции.
Столбняк – тяжелая раневая инфекция, вызываемая
возбудителем Clostridium tetani, характеризуется поражением нервной системы, приступами тонических
судорог.
Слайд 11
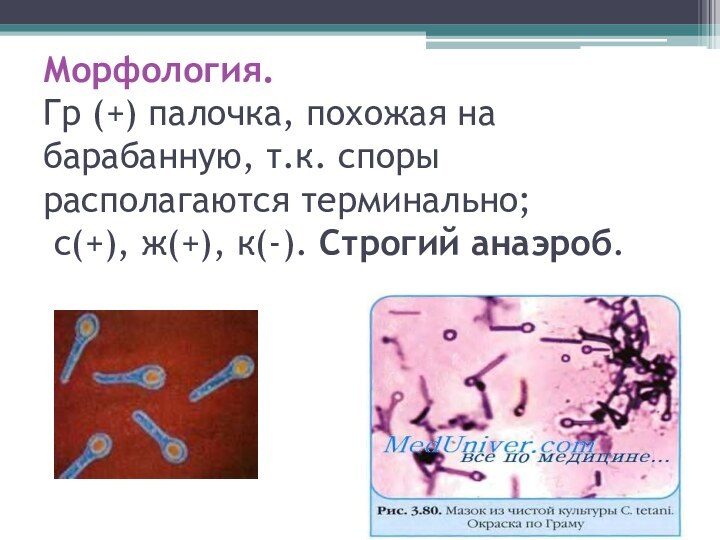
Морфология.
Гр (+) палочка, похожая на барабанную, т.к. споры
располагаются терминально;
с(+), ж(+), к(-). Строгий анаэроб.
Слайд 12
Патогенность.
Патогенность определяется сильным экзотоксином, состоящим из 2-х компонентов:
тетанолизина, вызывающего лизис эритроцитов и тетаноспазмина, вызывающего непроизвольные сокращения
мышц.
Резистентность.
Возбудитель выдерживает 100С-1 минута, 60С – 30 минут, дез.растворы – несколько часов. Очень устойчивы споры, они длительно сохраняются в почве и на предметах, 100С выдерживают 1,5 часа.
Слайд 13
Клиника, патогенез.
Входные ворота инфекции: рана на коже, слизистых
(любые бытовые, боевые, производственные раны, ожог, обморожение, операционная рана,
пупочное инфицирование новорожденных). Палочка размножается на месте внедрения и начинает выделять яд, который попадает в кровь, в лимфу, в нервные клетки.
Слайд 14
Наблюдается спазм жевательных и лицевых мышц (затруднено глотание,
« сардоническая улыбка»), напряженность мышц затылка, спины, туловище поднимается
виде дуги. Сознание остается ясным. Летальность очень высокая
Слайд 15
Эпидемиология.
Источники инфекции: животные и человек. Cl.tetani в норме
находятся в кишечнике животных и человека и попадают в
почву с испражнениями. Пути передачи: чаще контактно-бытовой (для инфицирования необходимо попадание почвы в рану, иногда бывает достаточно занозы), редко возможен воздушно-капельный путь (с пылью на раневую поверхность).
Слайд 16
Профилактика: используется вакцина АКДС и АДС, иммеется противостолбнячный
иммуноглобулин.
Иммунитет после перенесенной болезни не вырабатывается.
Слайд 17
Диагностика.
Материал для исследования: отделяемое из раны, ткани, кровь.
Методы
исследования: микроскопический, бактериологический и биологический.
Слайд 18
3.Вызываемые инфекции.
Газовая гангрена – раневая инфекция, вызываемая различными
микробами из рода Clostridium. Инфекция характеризуется сильной интоксикацией, острым
некрозом мышечной ткани. Более часто и более тяжелую газовую гангрену вызывает возбудитель Cl. perfringens.
Слайд 19
Морфология.
Крупные Гр(+) палочки, к(+), ж(-), с(+). Споры чаще
располагаются субтерминально. Строгий анаэроб.
Слайд 20
Патогенность.
Патогенность обусловлена действием ферментов патогенности и действием экзотоксинов.
Причем каждый вид клостридий выделяет свой вид яда, даже
подвиды
( серовары) образуют разные яды обозначенные буквами (ά,β,γ,δ и т.д.). Токсический комплекс вызывает некротическое, гемолитическое и летальное действие.
Резистентность.
Возбудитель средней устойчивости, 100С-1 минута, дез.растворы – несколько минут. Устойчивы споры, они длительно сохраняются в почве, 100С выдерживают 20 минут, некоторые виды до 6 часов.
Слайд 21
Клиника, патогенез.
Входные ворота инфекции: рана на коже, слизистых.
Палочка размножается, выделяет яд. Клиника разнообразна и зависит от
вида клостридий. В целом наблюдается интоксикация, желеобразный отек вокруг раны (часто со звуком крепитации), нарушается проницаемость кровеносных сосудов, происходит разжижение и расплавление мышечной ткани.
Слайд 22
Часто прибегают к ампутации. Летальность высокая.
Слайд 24
Эпидемиология.
Источники инфекции: животные и человек. Cl. perfringens в
норме находятся в кишечнике животных и человека и попадают
в почву с испражнениями. Пути передачи: чаще контактно-бытовой (для инфицирования необходимо попадание почвы в рану), редко возможен воздушно-капельный путь (с пылью на раневую поверхность). Раны различные: боевые, производственные, операционные, транспортные, произошедшие, при любых стихийных бедствиях).
Профилактика: правильная обработка ран, имеется специфический анатоксин (к разным видам ядов).
Слайд 25
Диагностика.
Материал – кровь, материал из раны; Методы исследования:
биологический и микроскопический, серологический.
Слайд 26
4.Вызываемые инфекции.
Сифилис - венерическое инфекционное заболевание, характеризующееся поражением
различных органов и систем. Болезнь протекает в несколько периодов:
первичный, вторичный, третичный и четвертичный сифилис.
Возбудитель – Treponema pallidum.
Слайд 27
Морфология.
Спирохета в 8-12 завитков, по Граму не красится,
окрашивается по Романовскому-Гимзе в бледно-розовый цвет; эндожгутики(+), с(-), к(-).
Для спирохет характерно 4 вида движения: поступательное, сгибательное, волнообразное и вращательное.
Слайд 28
Патогенность.
Патогенность определяется Ag-комплексом.
Резистентность.
Возбудитель малоустойчив во внешней среде, температуру
45С выдерживает 15 минут, дез.растворы – несколько минут. Бледные
спирохеты хорошо переносят низкие температуры, они чувствительны к солям тяжелых металлов
( ртуть, мышьяк, висмут).
Слайд 29
Клиника, патогенез.
Болезнь протекает в несколько периодов. Первичный сифилис
характеризуется появлением твердого шанкра (язвочка с твердыми краями) на
месте внедрения возбудителя. Длится 6-8 недель.
Слайд 30
Вторичный сифилис длится годами и характеризуется появлением на
коже и слизистых папул, везикул и других высыпаний, а
так же поражением печени, почек, костной и нервной системы.
Слайд 31
Третичный период характеризуется появлением в пораженных органах гумм
– сифилистические бугорки, грануляционные разрастания. Четвертичный период – паралич
и смерть. Третичный и четвертичный период наступают, если человек не лечится.
Слайд 32
Эпидемиология.
Источники инфекции: больной человек. Пути передачи: половой, реже
контактно-бытовой (постельное белье, полотенце, ванна и т.п. – бытовой
сифилис), возможно внутриутробное инфицирование и инфицирование через кровь. Профилактика: вакцина не создана, необходима санитарно-просветительная работа среди населения. Постинфекционный иммунитет отсутствует.
Слайд 33
Диагностика.
Материал: отделяемое из твердого шанкра, из высыпаний на
коже, пунктаты из лимфотических узлов, кровь.
Методы исследования: микроскопический
и серологический.
Слайд 34
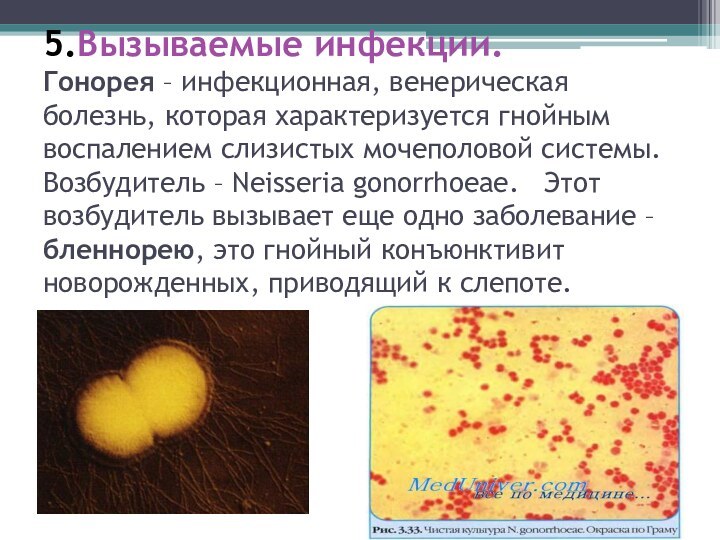
5.Вызываемые инфекции.
Гонорея – инфекционная, венерическая болезнь, которая характеризуется
гнойным воспалением слизистых мочеполовой системы. Возбудитель – Neisseria gonorrhoeae.
Этот возбудитель вызывает еще одно заболевание – бленнорею, это гнойный конъюнктивит новорожденных, приводящий к слепоте.
Слайд 35
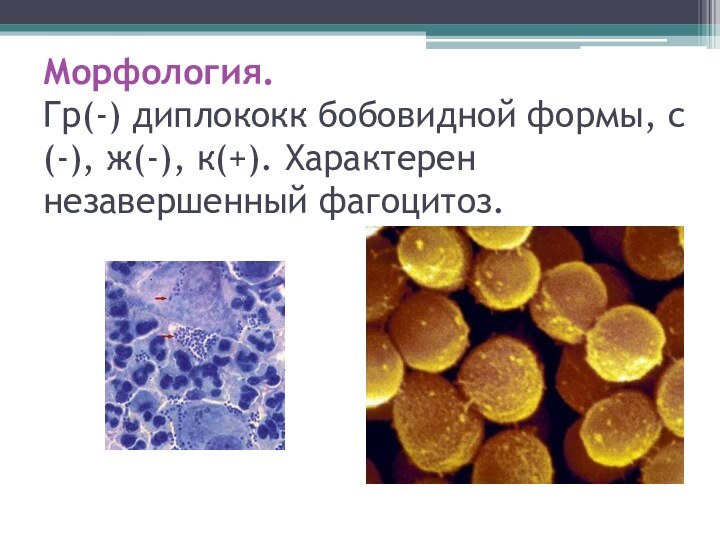
Морфология.
Гр(-) диплококк бобовидной формы, с(-), ж(-), к(+). Характерен
незавершенный фагоцитоз.
Слайд 36
Патогенность.
Патогенность обусловлена действием эндотоксина, наличием капсулы и пилей.
Резистентность.
Возбудитель
малоустойчив во внешней среде, температуру 60С выдерживает 1 минуту.
Гонококки плохо переносят низкую температуру, при t ниже 25 С они начинают гибнуть (особенности доставки материала для исследования). Гонококки выдерживают действие УФ-лучей несколько минут и очень чувствительны к солям Ag.
Слайд 37
Клиника, патогенез.
Гонококки пилями закрепляются за эпителиальные клетки слизистых
половых органов, мочевыводящих путей, глаз, размножаются, выделяют яд, который
и вызывает воспалительный процесс. Клиника разнообразна: боли при мочеиспускании, выделение гноя из уретры и влагалища и как следствие уретрит, простатит. Заболевание протекает остро, но может перейти в хроническую форму.
Слайд 38
Эпидемиология.
Источники инфекции: больной человек. Пути передачи: половой, реже
контактно-бытовой (постельное белье, полотенце и т.п.)
Профилактика: вакцина не
создана (имеется убитая вакцина для лечения), необходима санитарно-просветительная работа среди населения. Для профилактики бленнореи всем новорожденным в глаза закапывают альбуцид или 20% раствор нитрата серебра. Иммунитет отсутствует.
Слайд 39
Диагностика.
Материал – гнойные выделения из уретры, половых органов,
конъюнктивы глаз.
Методы исследования: микроскопический, бактериологический и серологический.
Слайд 40
6. Вызываемые инфекции.
Урогенитальный хламидиоз – самая распространенная инфекция,
передающаяся половым путем. При этой инфекции поражается мочеполовой тракт,
течение заболевания малосимптомное, но возможны тяжелые последствия. Возбудитель – Chlamydia trachomatis. В природе существует много подвидов – сероваров.
Слайд 41
Морфология.
Внутриклеточные паразиты кокковидной формы, Гр(-), ж(-), к(-), с(-).
На питательных средах не растут, культивируются в живых клетках
( как вирусы).
Слайд 42
Патогенность.
Патогенность обусловлена действием эндотоксина.
Резистентность.
Малоустойчивы в окружающей среде.
Слайд 43
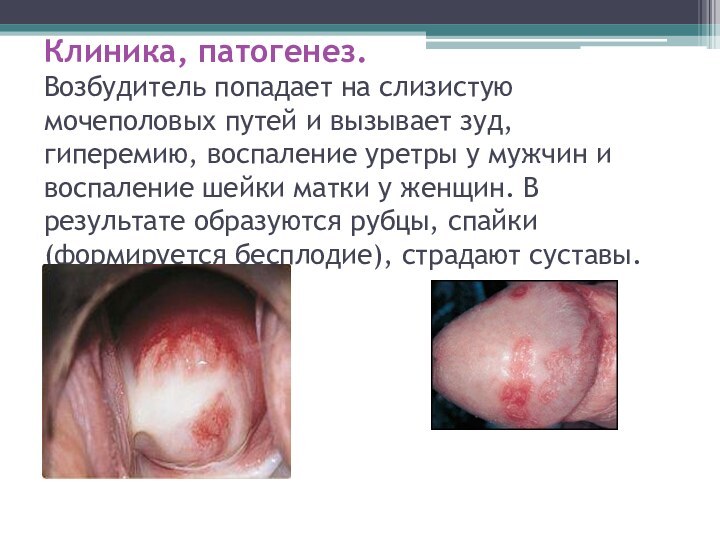
Клиника, патогенез.
Возбудитель попадает на слизистую мочеполовых путей и
вызывает зуд, гиперемию, воспаление уретры у мужчин и воспаление
шейки матки у женщин. В результате образуются рубцы, спайки (формируется бесплодие), страдают суставы.
Слайд 44
Во время родов больная хламидиозом мать может заразить
новорожденного (хламидийный конъюнктивит), так же во время купания в
бассейне хламидии могут попасть на слизистую оболочку глаз (конъюнктивит бассейнов).
Слайд 45
Эпидемиология.
Источники инфекции: больной человек.
Пути передачи: половой, реже
контактно-бытовой, возможен внутриутробный.
Профилактика: восприимчивость к возбудителю очень
велика, необходима санитарно-просветительная работа среди населения. Иммунитет отсутствует.