Слайд 2
Ланцюг виживання
АВС
СЛР
АЗД
ШМД
КПРЛ
Слайд 3
НЕВІДКЛАДНА ДОПОМОГА У СТАНАХ ЗАГРОЗИ ДЛЯ ЖИТТЯ
Розробкою та систематизацією стандартів СЛМР займаються:
Американська асоціація кардіологів
Європейська рада
реанімації (European Resuscitation Council – ERC), останні рекомендації якої опубліковані в 2010 р. і які включають наступні рівні реанімаційних заходів :
BLS (Basic life support) – базова підтримка життєдіяльності
ILS (Immediate life support) – невідкладна підтримка життєдіяльності
ALS (Advanced life support ) – алгоритм спеціалізованих реанімаційних заходів
Слайд 4
• Клінічна смерть
• Абсолютні ознаки клінічної
смерті
• Додаткові ознаки клінічної
смерті
• Покази та протипокази до
проведення серцево-легеневої
реанімації
Слайд 5
Перед початком виконання СЛМР
Викличте ЕМД
за телефоном103 (чергового анестезіолога,
неонатолога), або попросіть це зробити когось, хто є поблизу.
Слайд 6
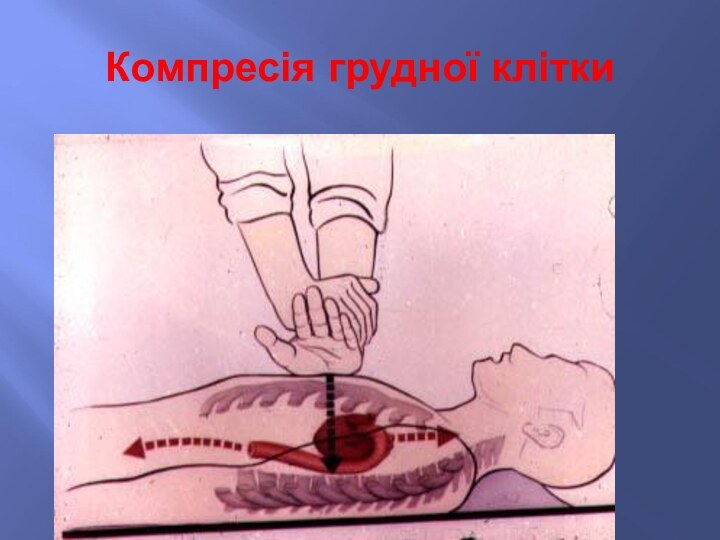
У дорослих осіб спочатку виконується 30 натискань на
грудну клітку, негайно після підтвердження затримки кровообігу, а потім
2 вдування.
Починайте натискання на груднину:
- станьте на коліна біля хворого;
покладіть зап’ястя однієї руки на середню третину груднини, зап’ястя другої руки на тильний бік кисті першої руки;
- сплетіть пальці обох долонь і переконайтесь, що ви не будете натискати на ребра постраждалого.
Якщо дихання неправильне або відсутнє:
до прибуття спеціалізованої бригади
Слайд 7
Утримуючи голову відігнутою, а нижню щелепу піднятою, відсуньте
свій рот від рота хворого і спостерігайте, чи під
час видиху його грудна клітка опускається.
Продовжуйте компресію грудної клітки і вдування повітря у співвідношенні 30:2
.
Поєднайте натискання на грудну клітку із штучним диханням:
Слайд 9
Чим більші паузи при заміні реаніматорів, проведенні дефібриляції,
здійсненні ШВЛ, тим менші шанси пацієнта вижити.
Після паузи, декілька
наступних компресій іде на відновлення попередньо досягнутого рівня коронарної перфузії. Тому «час без циркуляції» значно зменшує шанси на відновлення нормального ритму.
Поєднайте натискання на грудну клітку із штучним диханням:
Слайд 11
Виконується негайно, якщо медпрацівник особисто спостерігає зупинку кровообігу(найчастіше
електротравма), зіниці ще вузькі, а дефібрилятор відсутній.
Якщо удар здійснений
впродовж перших 10-20 сек. при шлуночковій тахікардії та фібриляції шлуночків, то ефективність досягає 50%.
Його застосуваня можна виправдати тільки в перші декілька секунд моніторованої фібриляції за умови, що він не сповільнює використання дефібрилятора.
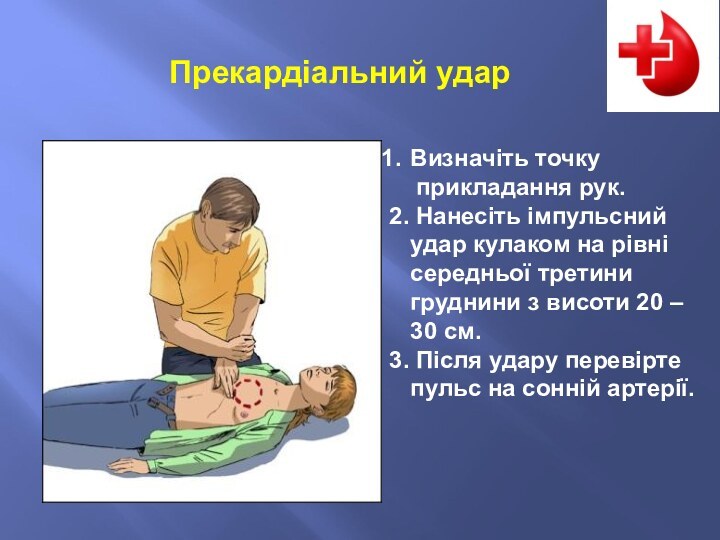
Прекардіальний удар
Слайд 12
Визначіть точку
прикладання рук.
2. Нанесіть імпульсний
удар кулаком на рівні середньої третини груднини з висоти
20 – 30 см.
3. Після удару перевірте пульс на сонній артерії.
Прекардіальний удар
Слайд 13
Засоби забезпечення прохідності дихальних шляхів
,
Інтубація трахеї повинна
виконуватись не довше 10-15 сек
Слайд 14
Засоби забезпечення прохідності дихальних шляхів
При неможливості проведення інтубації
існують альтернативні методи (ларингеальна маска, ларингеальна трубка, комбітьюб). У
процесі реанімації бажано проводити вентиляцію 100 % киснем.
В ідеалі натискання на грудну клітку припиняються на короткий час, в момент проходження голосових складок, а ларингоскопія виконується без перерви в натисканні на грудну клітку.
Інтубація трахеї
Слайд 15
“Швидка оцінка”
Відведення ЕКГ, класичнi електроди,cамоклеючі електроди
Слайд 16
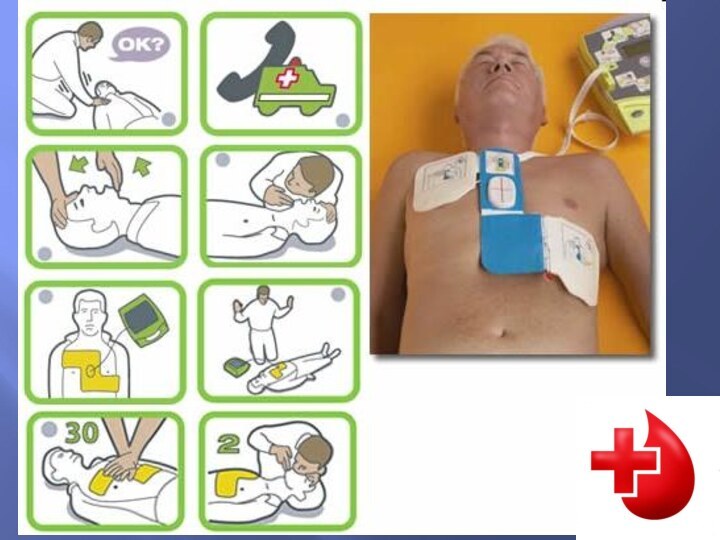
СЛР 30:2
До підключення дефібрилятора/монітора
Оцінка ритму
ДО дефібриляції
(VF/VT без
пульсу)
НЕ до дефібриляції
(PEA/асистолія)
1 Дефібриляція
150-200Дж двофазова
або 360 Дж однофазова
Забезпеч
прохідність дихальних шляхів
Визнач ознаки життя
Негайно розпочни
СЛР 30:2
2 хв.
Виклич
реанімаційну бригаду
Під час СЛР:
Усунь причини, які піддаються корекції
Перевір положення та контакт електродів
Перевір:
доступ внутрівенний доступ (альтернатива- внутрішньокістковий,ендотрахеальний), прохідність дихальних шляхів та кисень
Після забезпечення прохідності дихальних шляхів проводь стискання грудної клітки безперервно
Вводь адреналін згідно оціненого ритму
Обери: аміодарон лідокаїн,розчин соди, магній
Негайно розпочни
СЛР 30:2
2 хв.
Слайд 19
Фібриляція шлуночків внаслідок електротравми (клінічна смерть)
Фібриляція шлуночків переходить
в
асистолію
Синусовий ритм Електричний або механічний вплив у момент закінчення
серцевого циклу – Фібриляція шлуночків
Слайд 20
Покази до дефібриляції
Ритми
серця пов’язані з зупинкою кровообігу (ГЗК) поділяються на:
ритми
до дефібриляції (фібриляція шлуночків / шлуночкова тахікардія без
пульсу — ФШ / ШT);
ритми не до дефібриляції:
асистолія;
безпульсова електрична активність(РЕА)
Слайд 21
Покази до дефібриляції
Дефібриляцію необхідно
проводити якнайшвидше (при наявності показів), як тільки вона є
технічно можливою, оскільки кожна хвилина її затримки зменшує шанси на виживання на 10 -12 %;
Навіть якщо з моменту ймовірного настання клінічної смерті минуло декілька хвилин, дефібриляція може проводитись якнайшвидше, без обов’язкового 2-хвилинного циклу СЛР.
Слайд 22
Безперервно проводьте СЛР (30:2)
Після накладання самоклеючих електродів аппарат
подає голосовий сигнал:
«Не торкайтесь пацієнта!»,
«Йде аналіз ритму!»
Якщо дефібрилятор виявить фібриляцію шлуночків або шлуночкову тахікардію, він повідомить:«Виявлена фібриляція!».
Алгоритм дій при проведенні дефібриляції
за допомогою АЗД
Слайд 23
Апарат сам вибере силу розряду і автоматично почне
заряджатися. При цьому він повідомить: «Усім відійти від пацієнта!
Натиснути кнопку «Розряд!» - 360 Дж.
Без визначення змін серцевого ритму продовжуйте СЛР (30:2) 2 хвилини.
Швидко визначте характер ритму серця і при наявності ФШ/ШТ апарат запропонує: «Продовжити серцево-легеневу реанімацію і провести повторний розряд».
Алгоритм дій при проведенні дефібриляції
за допомогою АЗД
Слайд 24
Автоматичний дефібрилятор
Дисплей відображає ритм серця і дає текстові
пояснення
Кнопка «РОЗРЯД» натискається тільки за командою апарата, при умові,
що ніхто не доторкається до постраждалого
Динамік дає голосові підказки, а також коментарій до дій
при проведенні дефібриляції
Після 2-го розряду без визначення змін серцевого
ритму продовжуйте СЛР (30:2) 2 хвилини.
Потім швидко визначте характер ритму і при наявності ФШ/ШТ виконайте 3-й розряд та введіть адреналін у дозі 1 мг в/в на фізрозчині, аміодарон (кордарон) у дозі 300 мг в/в в 5 % розчині глюкози болюсно на тлі СЛМР (2 хв.)
Не можна переривати СЛМР для введення препаратів!
У разі успіху аппарат повідомить: «Серцевий ритм відновлений!».
при проведенні дефібриляції
Після 4-го розряду без визначення змін серцевого
ритму продовжуйте СЛР (30:2) 2 хв., слід повторити аміодарон у дозі 150 мг в/в.
Незалежно від інших дій, адреналін вводиться кожні 3-5 хв. по 1мг в/в, перед кожною 2-гою дефібриляцією.
У разі успіху аппарат повідомить: «Серцевий ритм відновлений!».
Слайд 28
продовжуйте СЛМР по алгоритму для ритмів до фібриляції.
При появі асистолії та електричної
активності без
пульсу –
перейдіть до виконання алгоритму для ритмів не до фібриляції.
Якщо пульсу та ознак життя немає, а фібриляція визначається -
Слайд 29
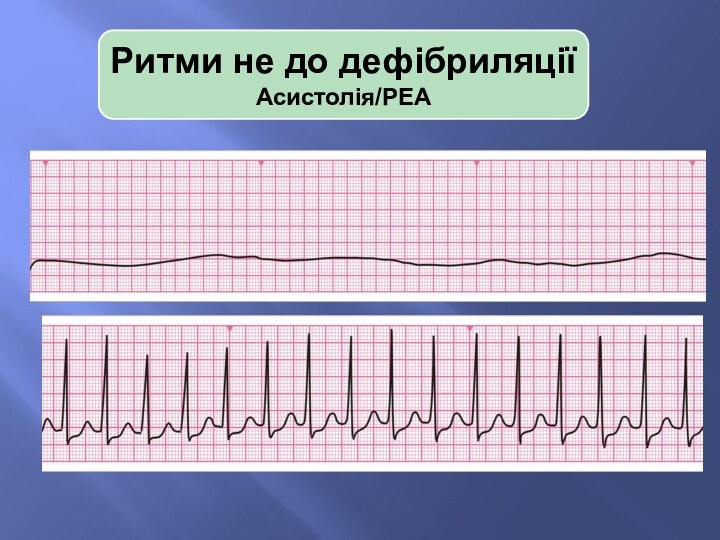
Ритми не до дефібриляції
Асистолія/PEA
Слайд 30
натискайте на грудну клітку;
забезпечте
прохідність дихальних шляхів і штучну вентиляцію легень;
забезпечте внутрішньовенний (альтернативний)
доступ;
вводіть адреналін кожні 3-5 хв. в/в (кожен другий цикл по 2 хв.);
у випадках клінічної смерті, не пов’язаної безпосередньо з брадикардією на фоні нестабільної гемодинаміки та асистолії атропін не використовується (2010 р).
Алгоритм для ритмів
не до фібриляції:
Слайд 31
У пацієнтів з РЕА наявні механічні скорочення міокарду,
але вони недостатні, щоб викликати пульсову хвилю.
Виживання при ГЗК
внаслідок асистолії або РЕА набагато менш ймовірна, ніж при ФШ/ШТ;
Шанси на виживання значно збільшуються при виявленні та усуненні потенційно виліковних причин зупинки кровообігу (4 Г і 4 Т).
Алгоритм для ритмів
не до фібриляції:
Слайд 32
Потенційно виліковні причини
зупинки
кровообігу:
5 «Г»
Гіпоксія.
Гіповолемія.
Гіпо- гіперкаліемія, гіпокальціємія, ацидоз.
Гіпотермія.
Гіпо-гіперглікемія
4 «Т»
Тугий (напружений)
пневмоторакс.
Тампонада серця.
Токсичне ураження.
Тромбоз легеневої артерії.
Слайд 33
Основні причини зупинки кровообігу у вагітних
Позаматкова вагітність
Кровотеча
Супутні захворювання
серця
Емболія навколоплідними водами
Гіпертонія в перебігу вагітності
Сепсис
Суїцид
Слайд 34
Основні прояви емболії навколоплідними водами
Задишка
Ціаноз
Порушення серцевого ритму
Гіпотонія
Кровотеча на
тлі ДВЗ-синдрому
Слайд 35
Захворювання серцево-судинної системи у вагітних, які призводять до
РЗК
Легенева гіпертензія
Кардіоміопатія
Інфаркт міокарда
Аневризма аорти з розшаруванням
Гострий коронарний синдром на
тлі ІХС
Слайд 36
При підтвердженні у хворої вагітності:
поверніть вагітну на
лівий бік (щонайменше на 15 – 30°) для зменшення
тиску матки на нижню порожнисту вену і аорту;
або, при наявності помічника, можна змістити матку в ліву сторону і утримувати в цьому положенні під час проведення реанімаційних заходів.
Слайд 37
Наявність плану дій та необхідного обладнання для реанімації
вагітної та дитини
Забезпечення негайного виклику бригади реаніматологів (неонатологів)
Переміщення хворої
на лівий бік
Виконання кесарського розтину пацієнтки із вагітністю більше 20 тижнів та реанімація новонародженого
Локалізація рук під час компресії грудної клітки
Особливості СЛМР вагітним (госпітальний варіант)
Слайд 38
Налагодження ШВЛ мішком Амбу.
Подача кисню зі швидкістю 15
л/хв.
Рання інтубація трахеї, при неможливості – застосування альтернативних методів
ШВЛ
Автоматична дефібриляція за допомогою самоклеювальних електродів
Забезпечення внутрішньовенного (альтернативного) доступу.
Особливості СЛМР вагітним (госпітальний варіант)
Слайд 39
Шляхи введення медикаментів під час проведення СЛР
Внутрішньовенний
Внутрішньокістковий
Внутрішньотрахеальний
Внутрішньоартеріальний
Слайд 40
Ліки, які використовуються при проведенні СЛМР
Кисень
Адреналін
Аміодарон
Лідокаїн
Сульфат магнію
Кальцій
Бікарбонат (гідрокарбонат)
натрію
Слайд 41
Якщо ритм відновлено:
Оціни ознаки життя і перевірте
пульс (принцип ВС).
Розпочніть післяреанімаційне лікування вагітної, яке здатне покращити
виживання пацієнтки та, ймовірно, зменшить негативні неврологічні прояви.
Слайд 42
Ознаки, які вказують
на ефективність СЛМР:
Виникають спонтанні ритмічні
дихальні рухи;
Поява пульсу на сонній артерії під час ШВЛ,
підвищується АТ;
Звужуються зіниці, появляються ознаки відновлення притомності, напр. кашель, рухи скелетних м’язів;
Підтримується блідо-рожевий колір шкіри і слизових оболонок.
Слайд 43
Акценти рекомендацій Європейської ради реанімації 2010р.
положення вагітної;
зміщення
матки;
раннє виконання кесарського розтину;
рання інтубація трахеї;
медикаментозна підтримка;
мінімізація пауз при
натисканні на груднину (тільки для важливих процедур);
максималізація ефективності натискання на груднину при проведенні СЛМР;
зменшення ролі прекардіального удару;
використання капнографа не лише для підтвердження положення інтубаційної трубки, а й для оцінки ефективності реанімаційних заходів;
Слайд 44
Акценти рекомендацій 2010р.
раннє проведення дефібриляції (якщо вона
показана), як тільки це буде технічно можливим, незалежно від
тривалості клінічної смерті та кількості проведених циклів СЛР;
відмова від атропіну як універсального засобу для видів зупинки кровообігу з механізмом асистолії чи електромеханічної дисоціації без пульсу;
відмова від ендотрахеального введення ліків на користь внутрішньовенного та внутрішньокісткового доступів;
проведення післяреанімаційної терапії відповідно до певного протоколу (включно з лікувальною гіпотермією).
Слайд 45
Алгоритм дій при виконанні СЛМР у вагітних
Дозволяє:
Розпочати необхідне
лікування без тривалих дискусій
Передбачити наступний етап у процесі лікування
Приготуватися
до нього
Працювати згідно з найкращими знаннями
Бути професійним (колеги, родина)
Юридична відповідальність
Слайд 46
4
Розкажи мені і я забуду
Покажи мені і я запам'ятаю
Застав мене зробити і я зрозумію !!!