- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Инфекционные заболевания с фекально-оральным механизмом передачи. (Лекция 2)
Содержание
- 2. Острые кишечные инфекциигруппа заболеваний, имеющих различную этиологию,
- 3. Брюшной тиф (typhoid fever — англ., аbdominal
- 4. Salmonella typhi семейство Enterobacteriaceae, род Salmonellaграмотрицательная подвижная
- 5. Salmonella typhiв почве, воде - до 1-5
- 6. ЭпидемиологияИсточник и резервуар инфекции - человек (больной
- 7. Распространенность брюшного тифа
- 8. Фазовая теория патогенеза, Ш. Ашар и
- 9. Патологическая анатомия І неделя - «мозговидное набухание»
- 10. Брюшной тиф, в зависимости от: клинических форм
- 11. Клиническая картина Инкубационный период длится чаще 9-14
- 12. Период разгаравыраженная интоксикациярезкая заторможенностьхарактерная лихорадочная реакциярозеолы (roseolae
- 14. Лихорадка постоянного типа C. Wunderlich
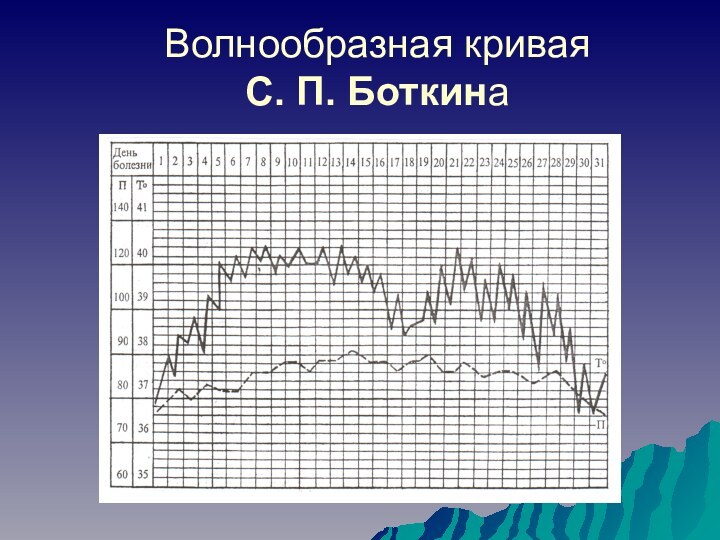
- 15. Волнообразная кривая С. П. Боткина
- 16. Roseolae elevatae - слегка приподнимаются над поверхностью
- 17. Атипичные формы брюшного тифа:абортивная - быстрое (через
- 18. Обострениявозникают на фоне уменьшения симптомов интоксикации и
- 19. Рецидивыотличаются от обострений тем, что вновь развиваются
- 20. Лабораторная диагностикаБактериологический метод: - гемокультура:
- 21. Осложнения патогенетически обусловленные Инфекционно-токсический шок Перфорация тонкой кишки Кишечное кровотечение
- 22. ИТШразвивается в периоде разгара болезнисостояние больного резко
- 23. Перфорация кишечникаобычно наступает в конце 2 -
- 24. Кишечное кровотечение кратковременное резкое падение температуры тела,
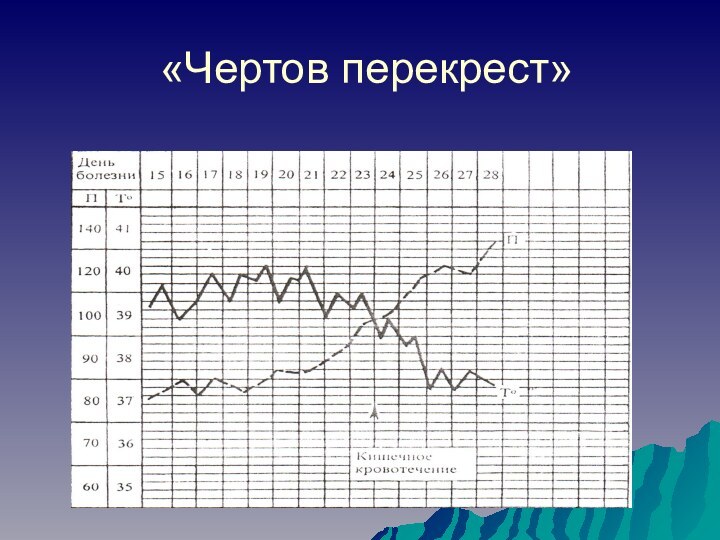
- 25. «Чертов перекрест»
- 26. Осложненияпневмониямиокардитхолецистохолангиттромбофлебитменингитпаротитартрит пиелонефрит инфекционный психоз
- 27. Лечениепостельный режим в остром периоде болезни и
- 28. Этиотропная терапия Левомицетин: 0,5 г 5 раз
- 29. Этиотропная терапияАмпициллина тригидрат: 1 — 1,5 г
- 30. Патогенетическая терапия: дезинтоксикация (энтеросорбенты, изотонические глюкозо-солевые растворы)коррекция
- 31. Выписка реконвалесцентов осуществляется на фоне полного клинического
- 32. ПрофилактикаБрюшнотифозная спиртовая сухая вакцина (0,5 мл, через
- 33. Паратифы А и В – острые инфекционные
- 34. S. paratyphi А и S. paratyphi В
- 35. Источники инфекцииПаратиф А - больные люди и
- 36. Механизм передачи — фекально-оральныйПути передачи — пищевой,
- 37. Паратиф А инкубационный период - в среднем
- 38. Паратиф Аэкзантема появляется на 4-7 день болезниболее
- 39. Скачать презентацию
- 40. Похожие презентации
Острые кишечные инфекциигруппа заболеваний, имеющих различную этиологию, клинические проявления и исходы,объединяет локализация возбудителя в пищеварительном тракте.




























Слайд 2
Острые кишечные инфекции
группа заболеваний, имеющих различную этиологию, клинические
проявления и исходы,
Слайд 3 Брюшной тиф (typhoid fever — англ., аbdominal typhus
— нем., abdominale fievre — фр.)
антропонозное острое инфекционное заболевание,
характеризующееся поражением лимфатического аппарата кишечника, бактериемией, выраженной интоксикацией, гепатоспленомегалией.
Слайд 4
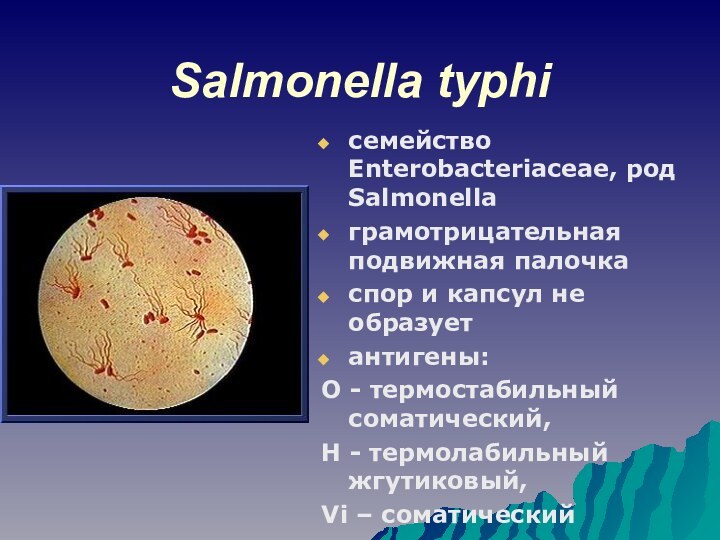
Salmonella typhi
семейство Enterobacteriaceae, род Salmonella
грамотрицательная подвижная палочка
спор и капсул не образует
антигены:
О - термостабильный соматический,
Н - термолабильный жгутиковый,
Vi – соматический
Слайд 5
Salmonella typhi
в почве, воде - до 1-5 мес,
в испражнениях — до 25 дней,
на белье — до
2 нед, на пищевых продуктах — от нескольких дней до недель, особенно продолжительно — в молоке, мясном фарше, овощных салатах, при температуре выше 18°С -способность размножаться.
при нагревании быстро погибает,
лизол, хлорамин, фенол, сулема в обычных концентрациях убивают возбудителя в течение нескольких минут.
Слайд 6
Эпидемиология
Источник и резервуар инфекции - человек (больной или
бактерионоситель).
Механизм передачи - фекально-оральный, реализуется водным, пищевым и
бытовым путями. Восприимчивость людей - высокая, перенесенное заболевание оставляет стойкий пожизненный иммунитет.
Слайд 8 Фазовая теория патогенеза, Ш. Ашар и В. Лаверне
Стадия внедрения
Стадия лимфозащитных реакций (лимфангит, лимфаденит)
Генерализация процесса (бактериемия)
Стадия интоксикации
Стадия
паренхиматозной диффузииВыделение возбудителей из организма
Формирование иммунных реакций
Выздоровление
Слайд 9
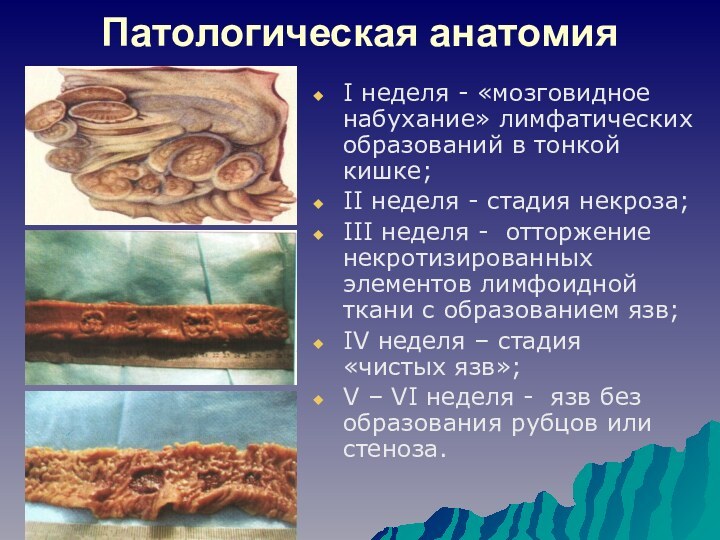
Патологическая анатомия
І неделя - «мозговидное набухание» лимфатических образований
в тонкой кишке;
ІІ неделя - стадия некроза;
ІІІ неделя -
отторжение некротизированных элементов лимфоидной ткани с образованием язв;IV неделя – стадия «чистых язв»;
V – VI неделя - язв без образования рубцов или стеноза.
Слайд 10
Брюшной тиф, в зависимости от:
клинических форм —
типичная, атипичная (абортивная, стертая);
степени тяжести — легкая, среднетяжелая,
тяжелая;характера течения — циклическое, рецидивирующее;
наличия осложнений — неосложненный, осложненный.
Слайд 11
Клиническая картина
Инкубационный период длится чаще 9-14 дней
(минимальный - 7, максимальный - 25 дней)
Начальный период
Разгар
болезни Угасание основных клинических проявлений
Выздоровление.
Слайд 12
Период разгара
выраженная интоксикация
резкая заторможенность
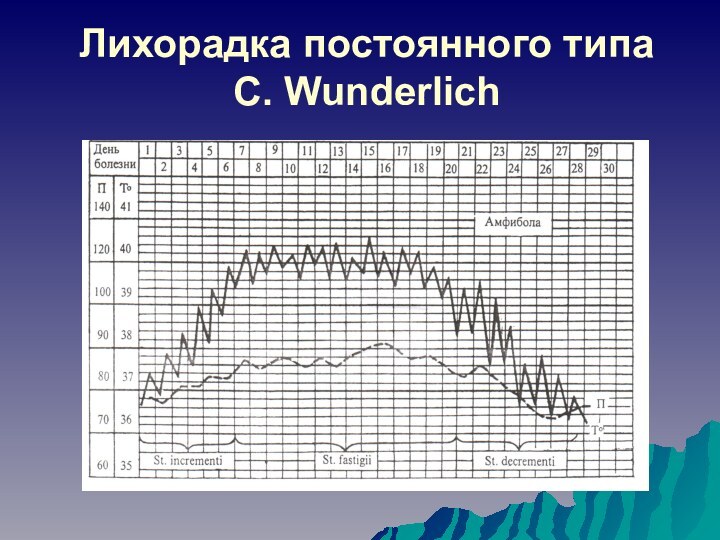
характерная лихорадочная реакция
розеолы (roseolae elevatae)
относительная
брадикардия и дикротия пульса
снижение АД
тоны сердца глухие
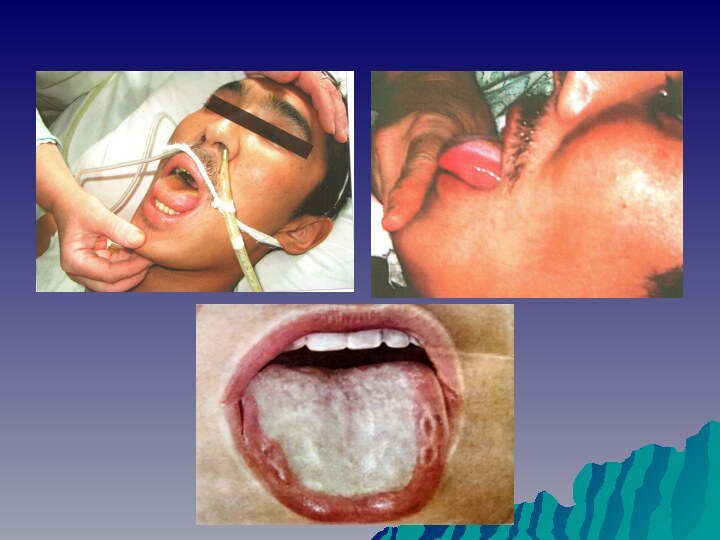
фулигинозный язык
живот вздут, гепатоспленомегалия, симптом Падалки
стул задержан
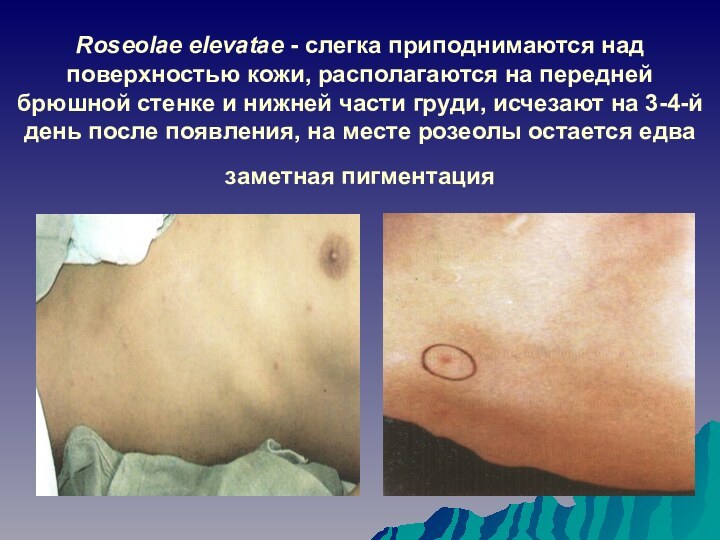
Слайд 16 Roseolae elevatae - слегка приподнимаются над поверхностью кожи,
располагаются на передней брюшной стенке и нижней части груди,
исчезают на 3-4-й день после появления, на месте розеолы остается едва заметная пигментация
Слайд 17
Атипичные формы брюшного тифа:
абортивная - быстрое (через 5—7,
иногда через 2-3 дня), нередко критическое, снижение температуры, исчезновение
симптомов и переход в стадию выздоровлениястертая - кратковременная субфебрильная лихорадка, интоксикация незначительная, нет брадикардии, метеоризма, отсутствует сыпь, температура тела не превышает 38°С.
Слайд 18
Обострения
возникают на фоне уменьшения симптомов интоксикации и снижения
температуры тела: усиливаются симптомы заболевания, повышается температура тела, появляются
новые элементы брюшнотифозной экзантемы, увеличиваются в размерах печень и селезёнка.
Слайд 19
Рецидивы
отличаются от обострений тем, что вновь развиваются симптомы
интоксикации, появляются свежие розеолы, температура тела повышается до высоких
цифр после уже нормализовавшейся температурной реакции и удовлетворительного самочувствия больного, экзантему можно обнаружить уже в первые сутки. Течение рецидивов легче, а их продолжительность короче первичного заболевания.
Слайд 20
Лабораторная диагностика
Бактериологический метод:
- гемокультура: посев
крови на среду, содержащую жёлчь в соотношении 1:10 -
10-20% жёлчный бульон, среда Раппопорта- копрокультура
- уринокультура - на 2-3-й неделе
Серологические реакции:
- реакция Видаля
- РНГА
- ИФА
Слайд 21
Осложнения патогенетически обусловленные
Инфекционно-токсический шок
Перфорация тонкой кишки
Кишечное кровотечение
Слайд 22
ИТШ
развивается в периоде разгара болезни
состояние больного резко ухудшается
выраженная
заторможенность
температура тела резко снижается до нормальных или субнормальных цифр
кожа становится еще бледнее, с сероватым оттенком
акроцианоз, ввалившиеся глаза
выраженная тахикардия, пульс слабого наполнения, нитевидный, артериальное давление низкое
снижается диурез, вплоть до анурии
Слайд 23
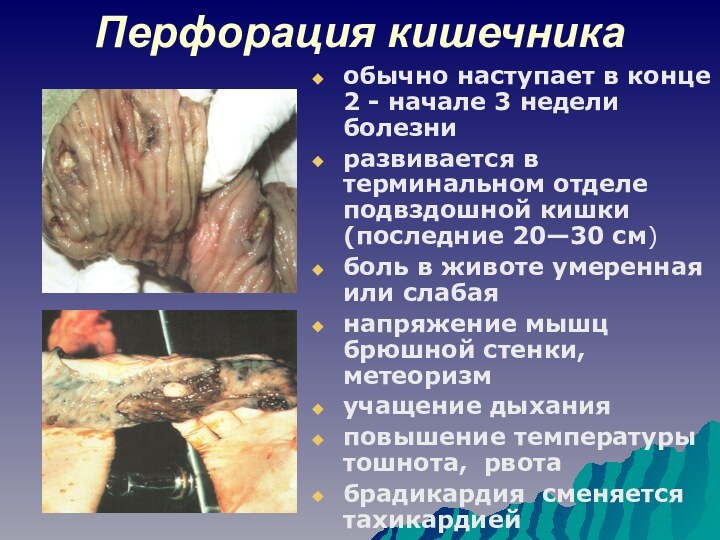
Перфорация кишечника
обычно наступает в конце 2 - начале
3 недели болезни
развивается в терминальном отделе подвздошной кишки (последние
20—30 см)боль в животе умеренная или слабая
напряжение мышц брюшной стенки, метеоризм
учащение дыхания
повышение температуры тошнота, рвота
брадикардия сменяется тахикардией
Слайд 24
Кишечное кровотечение
кратковременное резкое падение температуры тела, прояснение
сознания, уменьшение головной боли и улучшение самочувствия больного
затем
- бледность кожных покровов, черты лица заостряются, на лбу выступает холодный пот учащается пульс, резко снижается артериальное давление, коллапс
«дегтеобразный стул»
рвотные массы имеют вид «кофейной гущи»
снижается содержание гемоглобина, эритроцитов, показатель гематокрита
Слайд 26
Осложнения
пневмония
миокардит
холецистохолангит
тромбофлебит
менингит
паротит
артрит
пиелонефрит
инфекционный психоз
Слайд 27
Лечение
постельный режим в остром периоде болезни и до
10-го дня нормальной температуры тела
диета – стол № 4
этиотропные препараты
патогенетические средства
физиотерапевтические процедуры, ЛФК
Слайд 28
Этиотропная терапия
Левомицетин: 0,5 г 5 раз в
сутки до 2 дня с момента нормализации температуры тела
(включительно), затем по 0,5 г 4 раза в сутки до 10 дня апирексииВ тяжелых случаях -левомицетин-сукцинат внутримышечно по 3 г/сут
Слайд 29
Этиотропная терапия
Ампициллина тригидрат: 1 — 1,5 г 4—6
раз в сутки или в/м (СД=6г)
Фторхинолоны: ципрофлоксацин, офлоксацин, пефлоксацин
Цефалоспорины III поколения (цефтриаксон по 2 г/сут, в/м)
Слайд 30
Патогенетическая терапия:
дезинтоксикация (энтеросорбенты, изотонические глюкозо-солевые растворы)
коррекция гомеостаза
(коллоидные, кристаллоидные растворы)
повышение резистентности организма и стимуляция репаративных процессов
(метилурацил, пентоксил, адаптагены)профилактика и лечение осложнений
Слайд 31
Выписка реконвалесцентов осуществляется на фоне полного клинического выздоровления,
нормализации лабораторных показателей, после 3-кратных отрицательных посевов кала, мочи
и однократного — желчи, но не ранее 21-го дня нормальной температуры тела.
Слайд 32
Профилактика
Брюшнотифозная спиртовая сухая вакцина (0,5 мл, через 25—35
сут — 1 мл, Ревакцинация через 2 года -
1 мл)ВИАНВАК — Vi-полисахаридная жидкая вакцина (однократно 0,5 мл)
Тифим Ви - полисахаридная Vi-вакцина (однократно 0,5 мл)
Слайд 33
Паратифы А и В –
острые инфекционные заболевания
с фекально-оральным механизмом передачи, сходные по патогенезу и основным
клиническим проявлениямс брюшным тифом
Слайд 34
S. paratyphi А и S. paratyphi В
грамотрицательные
подвижные палочки рода Salmonella семейства Enterobacteriaceae
морфологические и культуральные свойства
аналогичны S. typhi содержат О- и Н-антигены, но не имеют Vi-антигенов
Слайд 35
Источники инфекции
Паратиф А - больные люди и бактерионосители
Паратиф В - могут быть и животные (крупный рогатый
скот, свиньи, домашняя птица)
Слайд 36
Механизм передачи — фекально-оральный
Пути передачи — пищевой, водный,
бытовой. При паратифе А преобладает водный,
при
паратифе В — пищевой (молоко).
Слайд 37
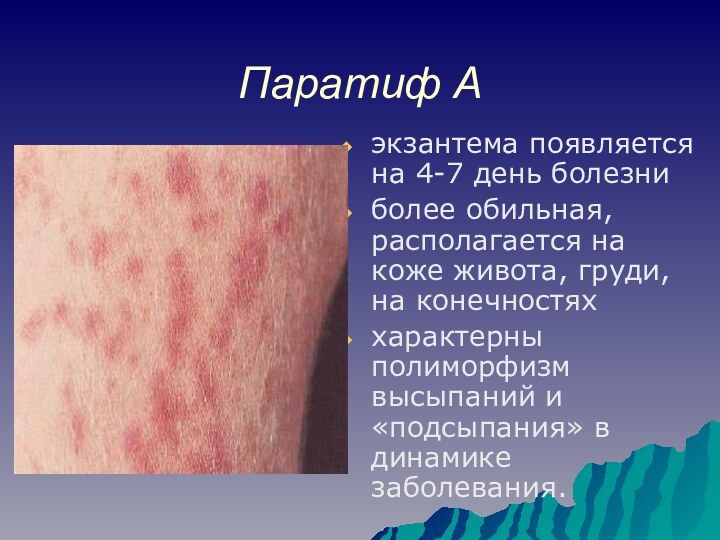
Паратиф А
инкубационный период - в среднем 6-10
сут.
острое начало с быстрым повышением температуры тела в
начальном периоде катаральных явлений — насморка, кашлялицо больных гиперемировано, сосуды склер инъецированы, можно наблюдать герпетические высыпания на губах и крыльях носа
температурная реакция часто принимает неправильный характер, длительность её меньше, на высоте заболевания возможны озноб и повышенное потоотделение