- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
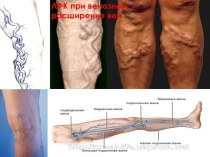
Презентация на тему Организация первичной медико-санитарной помощи детям
Содержание
- 2. Под диспансеризациейв педиатрии понимается стройная система организационных
- 3. Задачи диспансеризации— воспитание здорового ребенка, обеспечение оптимального
- 4. Диспансеризация детского населения1) регулярные медицинские осмотры с
- 5. Диспансеризация детского населения3) дообследование больных детей, нуждающихся
- 6. Для здоровых детейактивная диспансеризация проводится в строго
- 7. Для здоровых детей Каждая из этих «вех»
- 8. Метод внедрён в 1961 г.Активная диспансеризация проводится
- 9. Диспансерному наблюдениюучастковым педиатром подлежат следующие контингенты детского
- 10. Весь комплекс профилактических мероприятий на участке совместно
- 11. Лабораторные исследования (анализы)назначаются в 3-12 месяцев и далее ежегодно с целью выявления скрытой патологии.
- 12. В каждом декретированном возрасте проводится оценка
- 13. Диспансерное наблюдение за неорганизованными детьми после окончания периода новорожденности участковый педиатр осуществляет на профилактических приемах.
- 14. Дети посещают детскую поликлиникув строго регламентированные сроки:—
- 15. Основная задача педиатрапри профилактическом осмотре — определить
- 16. — исследовать состояние здоровья по принятым критериям;—
- 17. Перед профилактическим осмотром в поликлиникеребенка на дому
- 18. Перед профилактическим осмотром в поликлинике При осмотре
- 19. Перед профилактическим осмотром в поликлиникеМедсестра дает советы
- 20. Во время каждого профилактического осмотра. педиатр должен
- 21. На приеме ребенку проводятся антропометрические измерения (масса
- 22. По данным патронажа медсестры и из беседы
- 23. После объективного осмотра врач выставляет диагноз: «здоров»,
- 24. Рекомендации На приеме матери даются рекомендации по
- 25. Рекомендации Кроме того, ребенку может быть назначен
- 26. С года до школы. Содержание профилактических осмотров
- 27. С года до школы. оценку психологической готовности к садику и школе, прогноз адаптации, проведение профилактических прививок.
- 28. Ведущее местов рекомендациях педиатра для детей этой
- 29. ОСМОТР ДЕТЕЙ ВРАЧАМИ-СПЕЦИАЛИСТАМИ И ЛАБОРАТОРНО-ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ
- 30. На первом году жизниздоровый ребенок должен быть
- 31. В возрасте 3-х месяцев (по показаниям раньше)
- 32. На втором году жизникроме педиатра ребенка осматривает стоматолог.
- 33. На втором году жизни В возрасте трех
- 34. противоэпидемическая работа участкового врача-педиатра — учет детей,
- 35. противоэпидемическая работа участкового врача-педиатра — контроль за
- 36. противоэпидемическая работа участкового врача-педиатра — взятие на
- 37. противоэпидемическая работа участкового врача-педиатра — контроль за
- 38. Иммунизацияв рамках национального календаря профилактических прививок проводится
- 39. Перед введением вакцины должен предшествовать сбор анамнеза
- 40. Перед введением вакцины контактах с инфекционными больными.
- 41. После сбора анамнезаи осмотра в истории развития
- 42. После сбора анамнезаПосле вакцинации ребенок наблюдается в
- 43. На следующий деньпосле прививки участковая медсестра должна
- 44. На следующий деньПлановая вакцинация может быть отложена
- 45. При обострении хронических заболеванийвакцинация производится после достижения
- 46. В ряде случаев прививки проводят в условиях стационара на фоне приема антигистаминных, противосудорожных или иных препаратов.
- 47. Необходимо учитывать также ряд противопоказаний к проведению
- 48. При нарушении сроков вакцинации допускается одновременное проведение
- 49. Во избежание контаминации недопустимо совмещение в один
- 50. лечебная работа участкового врача-педиатраЛечебная работа в поликлинике
- 51. Оказание медицинской неотложной помощи на дому —
- 52. На домуобслуживаются все температурящие дети либо бывшие
- 53. Во время первого визита ребенканеобходимо:— раздеть (возможно,
- 54. Больным, оставленным дома,назначается лечение, необходимое обследование, консультации
- 55. При необходимости оказания экстренной помощинеобходимо:— определить эти
- 56. Для оказания экстренной помощиу педиатра имеется аптечка,
- 57. При решении вопросао госпитализации учитывается тяжесть и
- 58. Обязательной госпитализации подлежат:дети новорожденные, недоношенные, дети до 1 года с неблагоприятным преморбидным фоном;
- 59. Обязательной госпитализации подлежат:дети с острой хирургической патологией,
- 60. Алгоритм госпитализации: — определить показания (экстренная, плановая);—
- 61. Алгоритм госпитализации: — определить вид транспортировки, ее
- 62. Обязательно указывается длительность заболевания, его динамика, проводившееся
- 63. Кроме того, необходимо проставить номер страхового полиса,
- 64. Скачать презентацию
- 65. Похожие презентации
Под диспансеризациейв педиатрии понимается стройная система организационных и лечебных мероприятий, осуществляемых медицинскими работниками, заключающаяся в систематическом наблюдении за здоровыми детьми с проведением соответствующих профилактических мероприятий, обеспечивающих оптимальное развитие ребенка и предупреждение заболеваний.
































































Слайд 3
Задачи диспансеризации
— воспитание здорового ребенка, обеспечение оптимального физического
и нервно-психического его развития, дальнейшие снижение заболеваемости и смертности
детей.При проведении диспансеризации детского населения выделяют два этапа:
1) осуществление комплексных медицинских осмотров;
2) организация лечебных и оздоровительных мероприятий детям с выявленной патологией.
Слайд 4
Диспансеризация детского населения
1) регулярные медицинские осмотры с проведением
установленного объема лабораторных и инструментальных исследований;
2) определение и оценку
состояния здоровья с целью выявления детей, имеющих факторы риска;
Слайд 5
Диспансеризация детского населения
3) дообследование больных детей, нуждающихся в
этом, с использованием всех современных методов диагностики;
4) выявление заболеваний
на ранних стадиях с последующим проведением комплекса необходимых лечебно-оздоровительных мероприятий и динамического наблюдения за состоянием здоровья детей.
Слайд 6
Для здоровых детей
активная диспансеризация проводится в строго определенные,
так называемые декретированные сроки (для больных детей выстраивают график
индивидуальной диспансеризации).Декретированными возрастами являются следующие месяцы жизни: 1, 3, 6, 9, 12, 18, 24.
Слайд 7
Для здоровых детей
Каждая из этих «вех» показательна
с точки зрения общефизического, нервно-психического и моторного развития.
А
значит, осматривая малыша в эти сроки, врач может вовремя заметить проявление тех или иных патологий.В этом случае назначают лабораторные исследования, разрабатывают план лечебных и профилактических мероприятий.
Слайд 8
Метод внедрён в 1961 г.
Активная диспансеризация проводится в
декретированные (этапные) возраста для здоровых детей и в индивидуальные
для больных.Таким образом, ребенок до 1 года должен быть осмотрен педиатром 15-18 раз планово (первые три месяца - 2-3 раза, затем ежемесячно). С 1 до 3 лет 1 раз в 3 месяца, затем ежегодно до 18 лет.
Слайд 9
Диспансерному наблюдению
участковым педиатром подлежат следующие контингенты детского населения:
-
Все дети в период новорожденности;
- Дети 1-го года жизни;
-
Дети из групп риска;- Дети старше 1-летнего возраста, не посещающих детские дошкольные учреждения;
- Дети, имеющие хронические заболевания. Диспансеризация детского населения
Слайд 10 Весь комплекс профилактических мероприятий на участке совместно с
педиатром осуществляют участковая медицинская сестра, медсестра кабинета здорового ребенка
и медсестра прививочного кабинета.В диспансеризации здоровых детей принимают участие врачи-специалисты и лаборанты.
Слайд 11
Лабораторные исследования (анализы)
назначаются в 3-12 месяцев и далее
ежегодно с целью выявления скрытой патологии.
Слайд 12 В каждом декретированном возрасте проводится оценка состояния
здоровья ребёнка и назначается план лечебных и профилактических мероприятий.
Углублённая диспансеризация (логопед, стоматолог, психолог по показаниям, анализ крови, мочи, кала) должна проводится перед поступлением в детское дошкольное учреждение и в школу.
Слайд 13
Диспансерное наблюдение за неорганизованными детьми после окончания периода
новорожденности участковый педиатр осуществляет на профилактических приемах.
Слайд 14
Дети посещают детскую поликлинику
в строго регламентированные сроки:
— на
первом году жизни — ежемесячно, а дети из групп
риска должны осматриваться чаще;— на втором году жизни — один раз в квартал;
— на третьем году — один раз в 6 месяцев;
— на четвертом, пятом, шестом годах жизни — один раз в год в месяц своего рождения.
Слайд 15
Основная задача педиатра
при профилактическом осмотре — определить уровень
здоровья и развития, выявить наличие отклонений в состоянии здоровья
у ребенка, назначить корректирующие мероприятия.Для качественного проведения профилактического осмотра рекомендуется использовать следующую последовательность действий:
Слайд 16
— исследовать состояние здоровья по принятым критериям;
— провести
комплексную оценку состояния здоровья с определением группы здоровья, группы
риска;— дать рекомендации в зависимости от состояния здоровья;
— оформить эпикриз в истории развития (карточке) ребенка.
Слайд 17 Перед профилактическим осмотром в поликлиникеребенка на дому посещает
медсестра и выясняет:
как выполнялись рекомендации педиатра,
наличие жалоб у
матери, характер и особенности вскармливания ребенка.
Слайд 18
Перед профилактическим осмотром в поликлинике
При осмотре обращается
внимание на цвет кожи и слизистых,
физиологические отправления,
оценивается
нервно-психическое развитие ребенка,особенности его поведения.
Слайд 19
Перед профилактическим осмотром в поликлинике
Медсестра дает советы по
уходу,
вскармливанию, обучает мать элементам массажа, гимнастики, закаливания,
оформляет
свой патронаж в истории развития и приглашает мать на прием к педиатру.
Слайд 20
Во время каждого профилактического осмотра
. педиатр должен уточнить
анамнез,
проанализировать данные о перенесенных заболеваниях,
изменения во вскармливании,
социальных условиях за период с предыдущего осмотра,
выявить жалобы.
Слайд 21
На приеме ребенку проводятся антропометрические измерения (масса тела,
длина, окружность головы и груди).
Уровень и гармоничность физического
развития оценивается по центильным таблицам.
Слайд 22
По данным патронажа медсестры и из беседы с
родителями, согласно показателям нервно-психического развития, выставляется группа НПР, и
оценивается поведение ребенка.
Слайд 23
После объективного осмотра врач выставляет диагноз: «здоров», «угрожаемый
по какой либо патологии» (группа риска), или «болен» (диагноз),
а также указывает группу здоровья с первой по пятую, группу риска.
Слайд 24
Рекомендации
На приеме матери даются рекомендации по режиму,
по рациональному вскармливанию,
виду закаливающих процедур и воспитания ребенка.
Слайд 25
Рекомендации
Кроме того, ребенку может быть назначен курс
витамина Д, препараты железа и др.
Решается вопрос о
проведении профилактических прививок, а при наличии противопоказаний оформляется медицинский отвод.С родителями проводится санитарно-просветительная работа.
Все данные вносятся в историю развития в виде унифицированных записей.
Слайд 26
С года до школы.
Содержание профилактических осмотров неорганизованных детей
от 1 до 7 лет и схема записи в
истории развития остаются прежними.Особое внимание обращается на частоту, длительность и тяжесть острых заболеваний (для оценки резистентности организма),
оценку функционального состояния организма ребенка и его поведение,
Слайд 27
С года до школы.
оценку психологической готовности к садику
и школе,
прогноз адаптации,
проведение профилактических прививок.
Слайд 28
Ведущее место
в рекомендациях педиатра для детей этой возрастной
группы занимают режимные моменты,
изменения в питании,
методы закаливания,
физического воспитания,
нервно-психическое развитие (в частности — развитие навыков речи).
Выполнение данных рекомендаций контролируется на дому патронажной сестрой.
Слайд 30
На первом году жизни
здоровый ребенок должен быть осмотрен:
-
в 1 месяц — ортопедом, невропатологом;
-к 3 месяцу
— офтальмологом, хирургом, отоларингологом,-в 9 месяцев стоматологом;
дети из групп риска осматриваются специалистами в более ранние сроки.
Эти же специалисты осматривают ребенка и в годовалом возрасте.
Слайд 31
В возрасте 3-х месяцев (по показаниям раньше) проводят
общий анализ крови и мочи.
В возрасте 1 года
эти исследования проводят повторно, дополняя их исследованием кала на яйца глистов.
Слайд 33
На втором году жизни
В возрасте трех лет
— все вышеперечисленные специалисты, а с четырех лет по
показаниям — логопед и психиатр.Кроме того, у детей с 4-летнего возраста определяется острота слуха, зрения, проводится плантография (выявляют плоскостопие), измеряется АД.
Слайд 34
противоэпидемическая работа участкового врача-педиатра
— учет детей, подлежащих прививкам,
планирование прививочной работы на участке;
— работу с учетной формой
№ 63;— контроль за подготовкой к прививкам детей с необычными реакциями на предыдущее введение вакцин;
— подготовку детей с аллергическими реакциями и с длительными медицинскими отводами к обсуждению на иммунологической комиссии;
— оформление временных и постоянных медицинских отводов;
Слайд 35
противоэпидемическая работа участкового врача-педиатра
— контроль за состоянием привитых
детей, учет необычных реакций на прививки и поствакцинальных осложнений;
—
профилактику и лечение поствакцинальных реакций и осложнений;— наблюдение за инфекционными больными на дому, регистрацию инфекционных заболеваний в санэпиднадзоре города, оформление госпитализации;
Слайд 36
противоэпидемическая работа участкового врача-педиатра
— взятие на учет и
наблюдение за детьми, находившимися в контакте с больными в
течение максимального инкубационного периода с проведением обследования на бактерионосительство и специфической профилактикой (по показаниям);
Слайд 37
противоэпидемическая работа участкового врача-педиатра
— контроль за проведением текущей
и заключительной дезинфекции;
— наблюдение за реконвалесцентами инфекционных заболеваний, снятие
с учета, мероприятия по реабилитации детей, перенесших инфекционные заболевания.
Слайд 38
Иммунизация
в рамках национального календаря профилактических прививок проводится вакцинами
отечественного и зарубежного производства, зарегистрированными и разрешенными к применению
в установленном порядке в соответствии с инструкциями по их применению.Прививки выполняются только в прививочном кабинете поликлиники (амбулатории) или в медицинском кабинете ДДУ, школы.
Слайд 39
Перед введением вакцины
должен предшествовать сбор анамнеза о
перенесенных накануне заболеваниях,
реакциях на проведенные ранее прививки,
аллергических
реакциях на медикаменты и пищевые продукты,
Слайд 40
Перед введением вакцины
контактах с инфекционными больными.
Для проведения прививки мать с ребенком приглашается в поликлинику
медицинской сестрой. Перед вакцинацией ребенок осматривается врачом (на ФАП — фельдшером) с проведением термометрии.
Дети с аллергическими состояниями и хроническими заболеваниями должны быть осмотрены врачом.
Слайд 41
После сбора анамнеза
и осмотра в истории развития делается
соответствующая запись, и дается письменное разрешение на прививку.
Слайд 42
После сбора анамнеза
После вакцинации ребенок наблюдается в поликлинике
в течение 30-50 минут для контроля за возможными аллергическими
реакциями.Данные о выполненной прививке фиксируются в истории развития медицинской сестрой, а также в карте профилактических прививок (форма 063/у) и в журнале учета прививок.
Слайд 43
На следующий день
после прививки участковая медсестра должна посетить
ребенка на дому для выявления осложнений вакцинации.
При их
выявлении отмечается характер (общие или местные), сроки появления.
Слайд 44
На следующий день
Плановая вакцинация может быть отложена из-за
острых заболеваний или обострения хронических.
В этих случаях в
истории развития и карте профилактических прививок оформляется медицинский отвод. При нетяжелых ОРВИ, ОКИНЭ (кишечных инфекциях) вакцинация проводится сразу же после нормализации температуры.
Слайд 45
При обострении хронических заболеваний
вакцинация производится после достижения полной
или частичной ремиссии.
Ребенка с хроническими заболеваниями перед вакцинацией
желательно проконсультировать у соответствующего специалиста.
Слайд 46
В ряде случаев прививки проводят в условиях стационара
на фоне приема антигистаминных, противосудорожных или иных препаратов.
Слайд 47
Необходимо учитывать также ряд противопоказаний к проведению прививок.
При
наличии экстренных показаний для вакцинации (эпидемия, контакт с инфекционным
больным) временные противопоказания к вакцинации игнорируются.
Слайд 48
При нарушении сроков вакцинации допускается одновременное проведение нескольких
вакцинаций отдельными шприцами в разные участки тела.
Для проведения
последующих прививок минимальный интервал между ними должны быть не менее четырех недель.
Слайд 49
Во избежание контаминации недопустимо совмещение в один день
прививки против туберкулеза с другими парентеральными манипуляциями.
Случаи отказов
от прививок письменно оформляются в медицинских документах с обязательными подписями как родителей ребенка, так и медицинского работника.
Слайд 50
лечебная работа участкового врача-педиатра
Лечебная работа в поликлинике имеет
свои особенности и подразделяемся на:
— оказание медицинской помощи остро
заболевшим детям на дому;— долечивание детей-реконвалесцентов в ДП;
— лечение диспансерных больных.
Слайд 51
Оказание медицинской неотложной помощи на дому — важная
часть работы участкового педиатра;
она составляет до 40% нагрузки.
Вызовы, поступающие в ДП по телефону, лично от родителей, активно из ССП, стационаров, родильного дома, регистрируются в журнале вызовов участка, и на каждого ребенка сразу же оформляется статистический талон.
Слайд 52
На дому
обслуживаются все температурящие дети либо бывшие в
контакте с инфекционными больными, дети-инвалиды.
Участковый педиатр посещает больных
на дому в день поступления вызова.В первую очередь обслуживаются дети раннего возраста, затем высоколихорадящие и далее — менее срочные
Слайд 53
Во время первого визита ребенка
необходимо:
— раздеть (возможно, поочередно),
измерить температуру;
— подробно выяснить жалобы с их детализацией, анамнез
заболевания, эпидемиологический анамнез;— оценить тяжесть состояния, провести осмотр по всем органам и системам,
— поставить предварительный (окончательный) диагноз;
— решить вопрос о месте лечения (дома, в стационаре).
Слайд 54
Больным, оставленным дома,
назначается лечение, необходимое обследование, консультации (по
показаниям), и они наблюдаются участковым педиатром до выздоровления; причем
дети раннего возраста осматриваются ежедневно.Более старшие — осматриваются в зависимости от тяжести состояния и в период реконвалесценции приглашаются на прием в ДП с учетом эпидемиологического анамнеза.
Слайд 55
При необходимости оказания экстренной помощи
необходимо:
— определить эти показания,
их объем и последовательность,
— осуществить экстренную помощь, дыхание «рот
в рот», через маску, массаж сердца, иммобилизация при переломе, остановка кровотечения, промывание желудка и др.).
Слайд 56
Для оказания экстренной помощи
у педиатра имеется аптечка, в
которой должны быть жаропонижающие препараты, сердечные, гормоны (преднизолон, дексаметазон
или гидрокортизон), бронхолитики в аэрозолях, таблетках, антигистаминные, противосудорожные, аналгетики, левомицетин для инъекций, шприцы, вата, спирт, бинт.
Слайд 57
При решении вопроса
о госпитализации учитывается тяжесть и характер
заболевания,
возраст ребенка,
особенности его реакции на лечение,
социальные и
бытовые условия.При экстренной госпитализации врач вызывает «перевозку» ССП и передает больного «с рук на руки».
Слайд 58
Обязательной госпитализации подлежат:
дети новорожденные,
недоношенные,
дети до 1
года с неблагоприятным преморбидным фоном;
Слайд 59
Обязательной госпитализации подлежат:
дети с острой хирургической патологией,
все
дети с выраженной тяжестью состояния независимо от возраста,
и
— по социальным причинам.В настоящее время госпитализируются все дети с крупом и с ангинами (фолликулярные, лакунарные).