- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Предменструальный синдром
Содержание
- 2. Предменструальный синдром (ПМС) это комплекс нервно-психических, обменно-эндокринных
- 3. Частота ПМС- 20-85%, увеличивается с возрастом и
- 4. ЭТИОЛОГИЯ- нарушение функции системы «гипоталямус-гипофиз-надпочечники»-гиперпролактинемия-изменения в коре
- 5. ЭПИДЕМИОЛОГИЯ-репродуктивный возраст-регулярный овуляторный цикл-умственный труд-конфликтные семьи-алкоголь-жительницы городов (особенно мегаполисов)-генетическая предрасположенность-непереносимость КОК
- 6. КЛАССИФИКАЦИЯ ПМС-психовегетативная (повышенная раздражительность, депрессия, обидчивость, плаксивость,
- 7. Стадии ПМС -компенсированная- симптомы заболевания с возрастом
- 8. Степени ПМСЛегкая – за 2-10 сут до
- 9. ОСНОВНЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ1. появление симптомов зависит от менструального
- 10. Эффективный метод диагностики – проспективная ежедневная оценка
- 11. Лабораторно-инструментальные исследования -рентгенография черепа и шейного отдела
- 12. Лечениеблокирование или торможение овуляциинормализация циклических взаимодействий половых
- 13. Немедикаментозное лечение -коррекция диеты-максимальное снижение психоэмоциональных нагрузок-физические упражнения-физиотерапия-психотерапия-когнитивная поведенческая терапия
- 14. Лекарственная терапия1-я линия терапии при ПМССЕЛЕКТИВНЫЕ ИНГИБИТОРЫ
- 15. ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ-симптомов нет-0 баллов-симптомы слегка беспокоят-
- 16. Хирургическое лечение - овариоэктомия ( неэффективность терапии, тяжелые формы, возраст старше 35 лет, реализация репродуктивной функции).
- 17. ПРОФИЛАКТИКА-упражнениями-формировать устойчивость к стрессовым ситуациям- избегать резких
- 19. Аменорея
- 20. Диагностикаотсутствие менархе (первой менструации) в возрасте 16
- 21. Первичная аменореяI. с задержкой полового развития а) пороки
- 22. Дисгенезия гонадКлассификацияВыделяют: типичную форму дисгенезии гонад (синдром
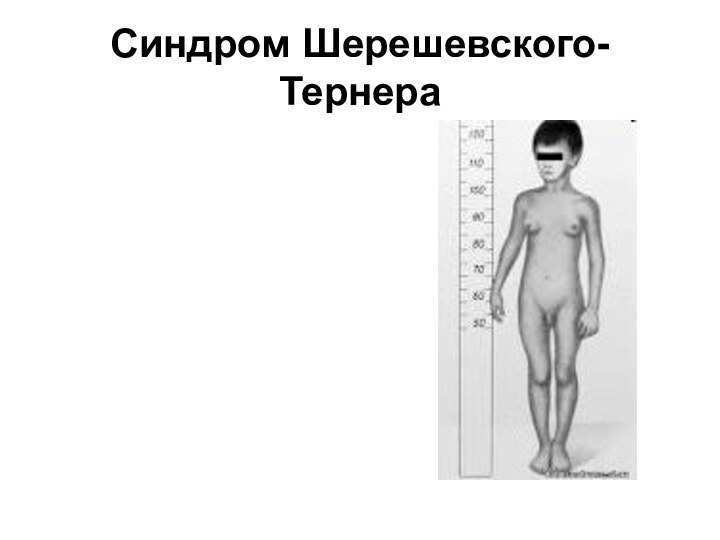
- 23. Синдром Шерешевского-Тернера
- 24. Общие диагностические критерии первичная аменорея; отсутствие или
- 25. ЛечениеОперативноеГЗТ - феминизацию фигуры, развитие полового оволосения,
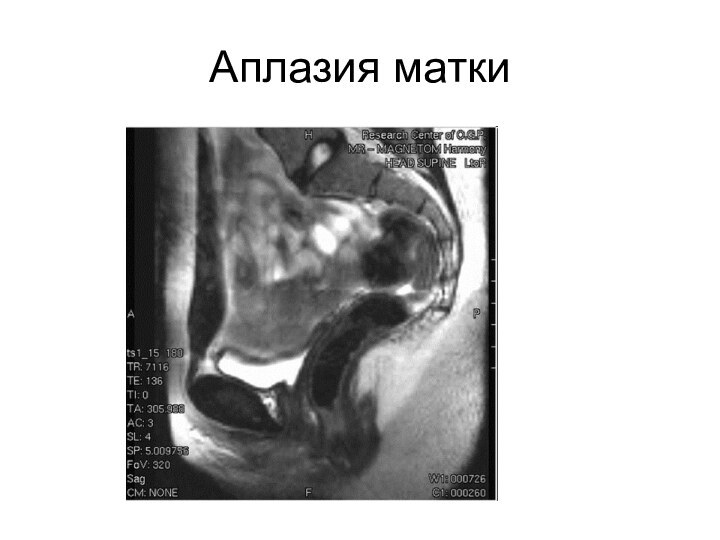
- 26. Аплазия матки
- 27. Вторичная аменореяI. Патология матки (травматическое повреждение шейки
- 28. Алгоритм ведения пациенток с аменореей 1) Подробный
- 29. Алгоритм ведения пациенток с аменореей3.Лабораторные исследования. -
- 30. Алгоритм ведения пациенток с аменореей-определение андрогенов. Гиперандрогения
- 31. Скачать презентацию
- 32. Похожие презентации
Предменструальный синдром (ПМС) это комплекс нервно-психических, обменно-эндокринных и вегетососудистых нарушений, возникающих во второй фазе менструального цикла (в предменструальном периоде за 2-12 дней до менструации) и исчезающих во время или сразу после менструации.





























Слайд 3 Частота ПМС- 20-85%, увеличивается с возрастом и не
зависит от социально- экономических, культурных и этнических факторов. (
страны Средиземноморья, Ближний Восток, Исландия, Кения, Новая Зеландия).КОД по МКБ N94.3 Синдром предменструального напряжения.
- 75% страдают легкими формами ПМС
- 25% испытывают умеренные или тяжелые симптомы
- 3-8% имеют чрезвычайно тяжелую форму ПМС, называемую предменструальным дисфорическим расстройством ПМДР.
Слайд 4
ЭТИОЛОГИЯ
- нарушение функции системы «гипоталямус-гипофиз-надпочечники»
-гиперпролактинемия
-изменения в коре надпочечников
(повышенная секреция андростендиона)
-увеличение содержания простагландинов
- снижение уровня эндогенных опиоидных
пептидов-изменения обмена биогенных аминов и (или) расстройства хронобиологических ритмов в организме
- нарушения обмена кальция
-недостаточность/дефицит витамина D
Слайд 5
ЭПИДЕМИОЛОГИЯ
-репродуктивный возраст
-регулярный овуляторный цикл
-умственный труд
-конфликтные семьи
-алкоголь
-жительницы городов (особенно
мегаполисов)
-генетическая предрасположенность
-непереносимость КОК
Слайд 6
КЛАССИФИКАЦИЯ ПМС
-психовегетативная (повышенная раздражительность, депрессия, обидчивость, плаксивость, агрессивность,
онемение рук, сонливость, повышенная чувствительность к запахам и звукам).
-отечная
(отечность лица, голеней, пальцев рук, вздутие живота, зуд кожи, увеличение массы тела на 4-8 кг, нагрубание и болезненность молочных желез, увеличение размера обуви).-цефалгическая (головная боль по типу мигрени, головная боль напряжения, сосудистые головные боли или сочетанные).
-кризовая – синдром панических атак –(кризы начинаются с повышения АД, озноба, чувства страха, чувство сдавления за грудиной, сердцебиением, изменениями на ЭКГ, после криза обильное мочеотделение).
-атипичная-( гипертермическая, офмальмоплегическая, гиперсомническая, циклические аллергические реакции вплоть до отека Квинке).
Описано более 200 симптомов ПМС
Слайд 7
Стадии ПМС
-компенсированная- симптомы заболевания с возрастом не
прогрессируют и с наступлением менструации прекращаются.
-субкомпенсированная- тяжесть ПМС с
возрастом усугубляется, симптомы исчезают только с прекращением менструации.-декомпенсированная- симптомы ПМС продолжаются в течении нескольких дней после прекращения менструации, причем промежутки между прекращением менструации и появлением ПМС постепенно сокращаются
Слайд 8
Степени ПМС
Легкая – за 2-10 сут до начала
менструации появляется 3-4 из перечисленных симптомов, причем только 1
или 2 из них значительно выражены.Тяжелая – за 3-14 сут до менструации начинают беспокоить одновременно 5-12 из перечисленных симптомов, причем 2-5 из них резко выражены.
Слайд 9
ОСНОВНЫЕ ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ
1. появление симптомов зависит от менструального цикла
(лютеиновая фаза)
2. наличие по крайней мере 5 из следующих симптомов
при обязательном включении одного из первых 4:- эмоциональная лабильность,
- постоянная раздражительность и злобность
- резко сниженное настроение, ощущение безнадежности
- пониженный интерес к обычной деятельности
- легкая утомляемость или незначительное снижение работоспособности
- невозможность сосредоточится
- заметное изменение аппетита
- патологическая сонливость или бессонница
- соматические симптомы, характерные для определенной клинической формы ПМС
Слайд 10 Эффективный метод диагностики – проспективная ежедневная оценка симптомов,
проводимая пациентками в специальном дневнике или менструальном календаре
Слайд 11
Лабораторно-инструментальные исследования
-рентгенография черепа и шейного отдела позвоночника
-
ЭхоЭГ
- маммография
-реоэнцефалография
-МРТ головного мозга (по показаниям)
-оценка состояния глазного дна
и периферических полей зрения- оценка выделительной функции почек (мочевина, креатинин)
-определение диуреза и количество выпитой жидкости в течение 3-4 суток в обе фазы цикла
- контроль АД
определение уровня пролактина
Слайд 12
Лечение
блокирование или торможение овуляции
нормализация циклических взаимодействий половых гормонов
с нейротрансмиттерами (серотонин)
улучшение качества жизни, максимальное уменьшение проявлений ПМС
Слайд 13
Немедикаментозное лечение
-коррекция диеты
-максимальное снижение психоэмоциональных нагрузок
-физические упражнения
-физиотерапия
-психотерапия
-когнитивная
поведенческая терапия
Слайд 14
Лекарственная терапия
1-я линия терапии при ПМС
СЕЛЕКТИВНЫЕ ИНГИБИТОРЫ ОБРАТНОГО
ЗАХВАТА СЕРОТОНИНА
- антидепрессанты: сертралин, пароксетин, флуоксетин
-анксиолитики: диазепам, буспирон,клоназепам
-антагонисты гонадотропин-релизинг-гормона
применяют при тяжелых формах: гозерелин, бусерилин.- комбинированная низкодозированная эстроген-гестагенная терапия назначается вместе с антагонистами гонадотропин-релизинг-гормона ( 1 мг эстрадиола + дроспиренон 2 мг на 6 мес).
- монофазные КОК
- растительные фитопрепараты ( прутняк, цикломен, ирис)
- симптоматическая терапия
Слайд 15
ОЦЕНКА ЭФФЕКТИВНОСТИ ТЕРАПИИ
-симптомов нет-0 баллов
-симптомы слегка беспокоят- 1
балл
-симптомы беспокоят умеренно, но не нарушают повседневную
жизнь-2 балла
-тяжелые беспокоящие
и (или) влияющие на повседневную жизнь симптомы – 3 балла.В результате лечения баллов 0-1, терапия правильная
Слайд 16
Хирургическое лечение
- овариоэктомия ( неэффективность терапии, тяжелые
формы, возраст старше 35 лет, реализация репродуктивной функции).
Слайд 17
ПРОФИЛАКТИКА
-упражнениями
-формировать устойчивость к стрессовым ситуациям
- избегать резких кратковременных
перемен климата
- избегать прерывания беременности аборты
- использование КОК
регулярные занятия
физическими
Слайд 20
Диагностика
отсутствие менархе (первой менструации) в возрасте 16 лет
и старше;
отсутствие признаков полового созревания (молочных желез, полового
оволосения) в возрасте 14 лет и старше; отсутствие менархе в течение 3 лет и более от начала появления и развития вторичных половых признаков;
несоответствие показателей роста и массы тела хронологическому возрасту (или несоответствие биологического возраста календарному).
Слайд 21
Первичная аменорея
I. с задержкой полового развития
а) пороки развития
гонад (дисгенезия гонад и синдром тестикулярной феминизации).
b) Нарушения гипоталямо-гипофизарной
системы: конституциональная форма ЗПР, функциональные нарушения ГГС, и органические нарушения ГГСII. С задержкой развития вторичных половых признаков (пороки развития половых органов: гинатрезия, атрезия части влагалища, аплазия матки (синдром Майера–Рокитанского–Кюстнера)
Слайд 22
Дисгенезия гонад
Классификация
Выделяют:
типичную форму дисгенезии гонад (синдром Шерешевского–Тернера)
— кариотип 45,Х;
стёртую форму дисгенезии гонад — кариотип
имеет мозаичный характер, 45,Х/46,ХХ; смешанную форму — мозаичный кариотип с обязательным присутствием Yхромосомы или её участка (наиболее часто встречается кариотип 45,Х/46,ХY);
чистую форму (синдром Свайера) — кариотип 46,ХX или 46 XY
Слайд 24
Общие диагностические критерии
первичная аменорея;
отсутствие или резкое
недоразвитие вторичных половых признаков, генитальный инфантилизм;
УЗИ признаки дисгенетичных
гонад; высокий уровень гонадотропинов, особенно ФСГ, соответствующий постменопаузальному возрасту;
кариотип с аномальным набором половых хромосом, отсутствие или значительное снижение полового хроматина;
отрицательная проба с гестагенами, но положительная с эстрогенами и гестагенами.
Слайд 25
Лечение
Оперативное
ГЗТ
- феминизацию фигуры, развитие полового оволосения, молочных
желёз, матки;
- подавление уровня гонадотропинов;
-
развитие циклических изменений в эндометрии с менструальной реакцией; - профилактику эстрогендефицитных состояний (остеопороза, метаболических нарушений, сердечнососудистых заболеваний);
- социальную адаптацию;
- улучшение качества жизни
Слайд 27
Вторичная аменорея
I. Патология матки (травматическое повреждение шейки и
тела матки, внутриматочные синехии (синдром Ашермана)
II. Функциональные нарушения гипоталамо-гипофизарной
системы: аменорея на фоне потери массы тела -косметическая аменорея, психогенная аменорея – стресс аменореяIII. органические нарушения гипоталамогипофизарной системы (синдром Шихана, синдром «пустого турецкого седла»)
IV. яичниковые формы вторичной аменореи (синдром резистентных яичников , синдром истощения яичников)
V. Гиперпролактинемия
Слайд 28
Алгоритм ведения пациенток с аменореей
1) Подробный сбор
анамнеза
2) Осмотр- рост (несоответствие роста и возраста указывают на
хромосомные нарушения СИНДРОМ ШЕРШЕВСКОГО-ТЕРНЕРА –маленькие, СИНДРОМ ТЕСТИКУЛЯРНОЙ ФЕМИНИЗАЦИИ - высокие)- развитие вторичных половых признаков или любые другие признаки вирилизации;
-сужение полей зрения и отек зрительного нерва могут свидетельствовать о поражении гипофиза;
- исследование органов малого таза ( выявление пороков развития).
Слайд 29
Алгоритм ведения пациенток с аменореей
3.Лабораторные исследования.
- Определение
ХГ в сыворотке
- Опредение содержания пролактина – эффективный тест
при вторичной аменорее. Гиперпролактинемия относится ко второй по распространенности (после беременности) причине аменореи.- исследование функции щитовидной железы показано всем больным аменореей.
- уровень гонадотопинов:
повышенный уровень- подтверждает наличие синдрома истощения яичников.
пониженный уровень –свидетельствует о патологии гипофиза ( первичный гипофизарный гипогонадизм) или гипоталямуса (функциональной или органической природы).
Слайд 30
Алгоритм ведения пациенток с аменореей
-определение андрогенов. Гиперандрогения может
привести к аменореи. самая частая причина гиперандрогении – синдром
поликистозных яичников. Редко гиперандрогению вызывают заболевания надпочечников и андроген-секретирующие опухоли.- определение кариотипа показано при первичной аменореи у женщин старше 30 лет с синдромом преждевременного истощения яичников.
- исследование аутоантител к яичнику показано у женщин с синдромом преждевременного. истощения яичников
-методы визуализации ( УЗИ. КТ,МРТ) для выявления сложных пороков развития тазовых органов либо для идентефикации внутричерепных образований.