- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Столбняк и бешенство
Содержание
- 2. Столбняк (Tetanus) – одна из наиболее тяжелых
- 3. Возбудитель столбняка (C.tetani) Крупная грам (+) палочка
- 4. Эпидемиология столбнякаСапроноз (возбудитель – сапрофит кишок многих
- 5. ПАТОГЕНЕЗ СТОЛБНЯКА Попадание в ткани спор или
- 6. ПАТОГЕНЕЗ СТОЛБНЯКАПродукция экзотоксина, поступление его гематогенно, лимфогенно
- 7. Клиническая классификация столбняка По распространенности процесса и
- 8. Клиника столбнякаИнкубационный период – 5-14 дней, иногда
- 9. Проверка рефлекса жевательных мышц при столбняке
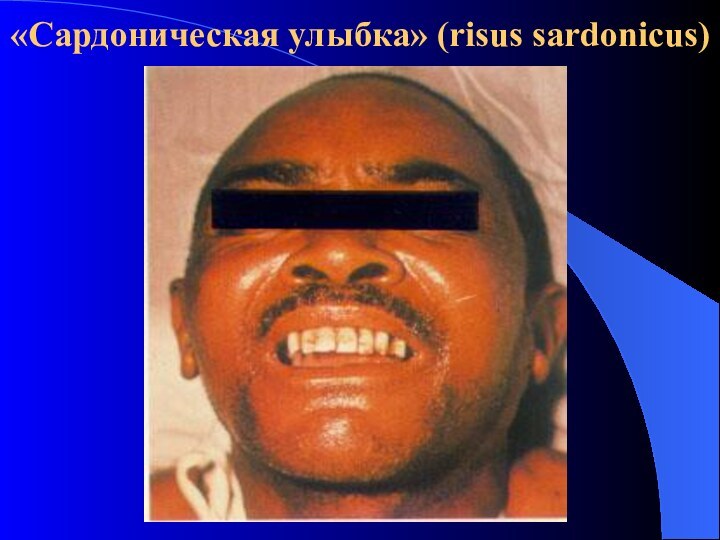
- 10. «Сардоническая улыбка» (risus sardonicus)
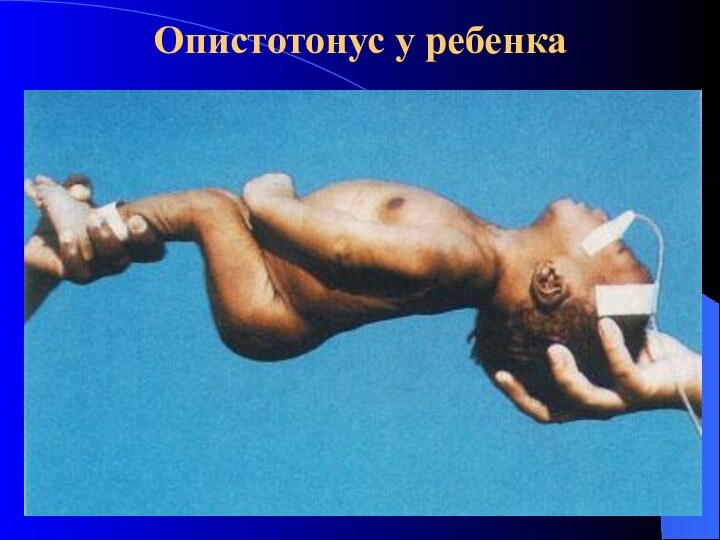
- 11. Опистотонус у ребенка
- 12. Местный столбнякНапряжение мышц и боль вокруг раныТетанические
- 13. ОСЛОЖНЕНИЯ ПРИ СТОЛБНЯКЕ Трахеобронхиты, пневмонии. АсфиксияСепсисРазрыв мышц
- 14. Дифференциальная диагностика столбняка в начальном периоде Паратонзиллярный
- 15. Критерии диагноза столбнякаАнамнез (травма, ожоги, хирургическое вмешательство,
- 16. Лечение столбняка Госпитализация больных в ОРИТ, обеспечение
- 17. Поильник с резиновой трубкой
- 18. ПРОФИЛАКТИКА СТОЛБНЯКА Плановая Препараты, содержащие столбнячный анатоксин
- 19. Бешенство (rabies) –острая зоонозная вирусная болезнь, возникающая
- 20. ВОЗБУДИТЕЛЬ БЕШЕНСТВАNeuroryctes rabiei – миксовирус (семейство рабдовирусов)РНК-содержащийХорошо
- 21. Вирусы бешенствадикий (уличный) циркулирует в природе;
- 22. ЭПИДЕМИОЛОГИЯИсточник возбудителя – дикие (волки, лисицы, шакалы,
- 23. ПАТОГЕНЕЗВходные ворота – рана на коже или
- 24. КлассификацияКлинические формы: типичная; атипичные – бульбарная, паралитическая (типа Ландри), менингоэнцефалитическая, мозжечковая.Стадия: начальная (депрессии); возбуждения; паралитическая.
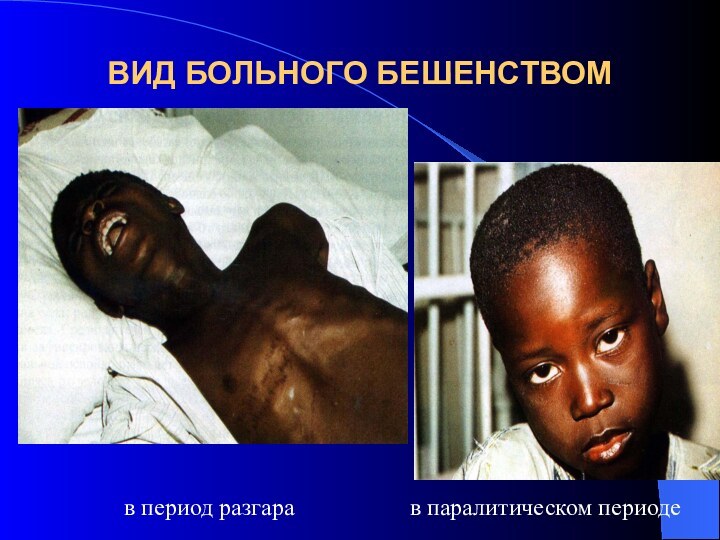
- 25. ВИД БОЛЬНОГО БЕШЕНСТВОМв период разгарав паралитическом периоде
- 26. ЛАБОРАТОРНАЯ ДИАГНОСТИКАвирусологический метод (очень редко) - выделение
- 27. Противоэпидемические мероприятияНейтрализация источника возбудителя среди животных:Строгий контроль
- 28. Скачать презентацию
- 29. Похожие презентации






















Слайд 2 Столбняк (Tetanus) – одна из наиболее тяжелых острых
инфекционных болезней, вызываемая токсином анаэробного возбудителя C.tetani.
системы и проявляется тоническими и тетаническими судорогами скелетной мускулатуры, приводящими к асфиксии (tetanus – греч. teino – «тяну», «вытягиваю»).
Слайд 3
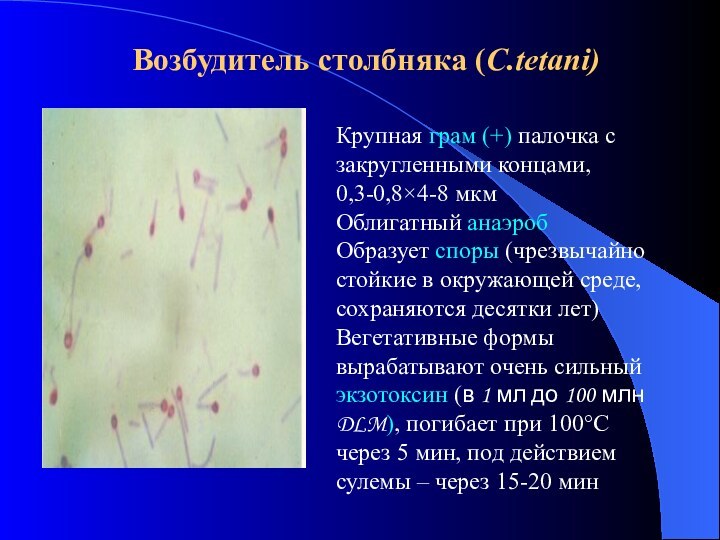
Возбудитель столбняка (C.tetani)
Крупная грам (+) палочка с
закругленными концами,
0,3-0,84-8 мкм
Облигатный анаэроб
Образует споры (чрезвычайно стойкие в
окружающей среде, сохраняются десятки лет)Вегетативные формы вырабатывают очень сильный экзотоксин (в 1 мл до 100 млн DLM), погибает при 100°С через 5 мин, под действием сулемы – через 15-20 мин
Слайд 4
Эпидемиология столбняка
Сапроноз (возбудитель – сапрофит кишок многих видов
животных и людей – в виде спор или вегетативных
форм; надолго загрязняют почвы, могут в ней вегетировать и продуцировать токсин)Больной человек для окружающих не заразен
Инфекция внешних покровов с раневым механизмом заражения (по Л.В. Громашевскому)
Факторы передачи – любые загрязненные предметы, повлекшие травму
Чаще болеют сельские жители
Определенная зональность
Сезонность – чаще теплое время года
Восприимчивость высокая
Иммунитет вакцинальный
Слайд 5
ПАТОГЕНЕЗ СТОЛБНЯКА
Попадание в ткани спор или
вегетативных форм возбудителя
Разновидности столбняка (с учетом входных ворот)
Травматический (раневой, послеоперационный, послеабортный, послеродовой, новорожденных, постинъекционный, после ожогов, обморожений, электротравм)На почве воспалительных и деструктивных процессов, язв, пролежней, фурункулов, распадающихся опухолей
Криптогенный
Возбудитель остается в ране!
Слайд 6
ПАТОГЕНЕЗ СТОЛБНЯКА
Продукция экзотоксина, поступление его гематогенно, лимфогенно и
периневрально в спинной и продолговатый мозг, ретикулярную формацию ствола
Связывание
тетаноспазмина с ганглиозидами мембран вставочных нейронов полисинаптических рефлекторных дугИзбирательное блокирование тормозящего действия (паралич) вставочных нейронов на мотонейроны
Дискоординация эфферентной импульсации + повышение пропускной способности нервно-мышечных синапсов, постоянное тоническое напряжение мышц – с периодическим их усилением клоническими (тетаническими) судорогами
Поражение дыхательного центра, ядер блуждающего нерва
Метаболический ацидоз
Иммунитет не формируется – доза токсина, вызывающая столбняк, меньше иммунизирующей
Слайд 7
Клиническая классификация столбняка
По распространенности процесса и вариантам
течения:
Общий (генерализованный):
типичный (нисходящий);
атипичный (бульбарный, или столбняк головы Бруннера, новорожденных, торако-абдоминальный, молниеносный, гинекологический, восходящий).Местный:
лицевой паралитический столбняк Розе.
По тяжести течения:
легкий (I степень), средней тяжести (II ст.), тяжелый (III ст.), очень тяжелый (IV ст.).
По особенностям течения:
с осложнениями, без осложнений.
Слайд 8
Клиника столбняка
Инкубационный период – 5-14 дней, иногда до
1 мес.
Продром – недомогание, боль и фибриллярные подергивания мышц
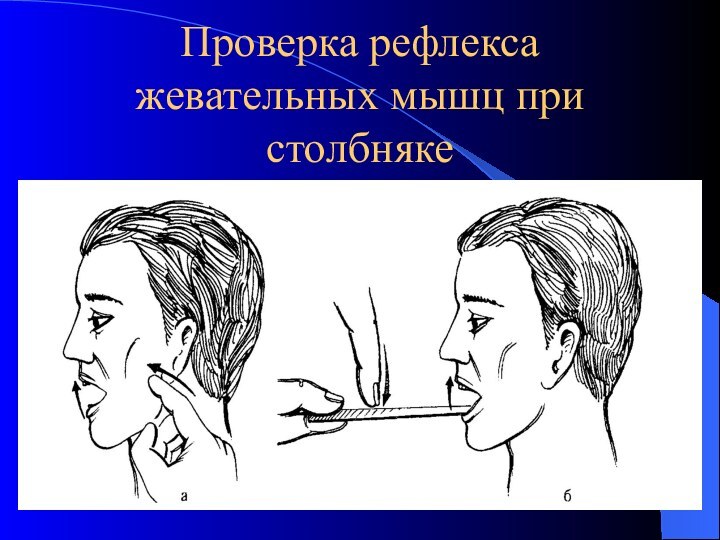
вокруг раны, головная боль, потливость, раздражительностьРанние симптомы столбняка:
рефлекс жевательных мышц (симптом Лорина-Эпштейна); болевая ригидность и судорожные сокращения мышц проксимальнее места ранения – после их массажа
Тризм
Затруднение при открывании рта
Сардоническая улыбка
Дисфагия
Ригидность мышц затылка
Гипертонус скелетных мышц (опистотонус, эмпростотонус, плевростотонус) – «поза акробата»
Гипертермия, потливость, гиперсаливация, тахикардия, нарушения дыхания, сильные боли
Затруднения мочеиспускания и дефекации
Сознание сохранено
Слайд 12
Местный столбняк
Напряжение мышц и боль вокруг раны
Тетанические судороги
отдельных мышечных групп
Часто происходит генерализация процесса
Лицевой столбняк Розе (поражение
всех черепно-мозговых нервов, особенно VII пары)Тризм
Ригидность мышц затылка
Спазм глоточной мускулатуры, затруднение глотания
Непаралитическая форма Бруннера
Периферический паралич мышц лица (VII, III, IV, VI, XII) на пораженной стороне (паралитический Крейтера)
Слайд 13
ОСЛОЖНЕНИЯ ПРИ СТОЛБНЯКЕ
Трахеобронхиты, пневмонии. Асфиксия
Сепсис
Разрыв мышц и
сухожилий, переломы костей, вывихи
Инфаркт миокарда, миокардит, эмболия легочной артерии
Паралитическая
кишечная непроходимостьАнафилактический шок, сывороточная болезнь
Ранние
Поздние
Астено-невротический синдром
Контрактуры мышц и суставов, параличи ІІІ, VI i VII пар черепно-мозговых нервов
Компрессионная деформация позвоночника или тетанус-кифоз
Хронические неспецифические заболевания легких
Слайд 14
Дифференциальная диагностика столбняка в начальном периоде
Паратонзиллярный или
заглоточный абсцесс, стоматит, воспаление суставов нижней челюсти, ненормальное
прорезывание зубов мудростиМенингит, энцефалит
Сепсис
Эпилепсия
Истерия
Тетания
Отравление стрихнином
Прием препаратов фенотиазинового ряда и метоклопрамида
Слайд 15
Критерии диагноза столбняка
Анамнез (травма, ожоги, хирургическое вмешательство, роды
во внебольничных условиях)
Клиника (тризм, «сардоническая улыбка», дисфагия, гипертонус мышц,
тетанические судороги, обильное потоотделение)Выделение C. tetani из ран и очагов воспаления (выращивание в анаэробных условиях; определение токсигенности культуры на белых мышах или гвинейских свинках)
Иммунитет поствакцинальный, защитный титр 1:20 и выше
Слайд 16
Лечение столбняка
Госпитализация больных в ОРИТ, обеспечение
полного покоя
Противосудорожная терапия (хлоралгидрат, нейроплегическая смесь, транквилизаторы, барбатураты, нейролептаналгезия,
миорелаксанты)Хирургическая обработка раны
Нейтрализация циркулирующего в крови токсина – доза ПСС 500 ЕД/кг, человеческого иммуноглобулина – 900 МЕ (6 мл)
Мониторинг и поддержание основных жизненно важных функций организма
Борьба с гипертермией
Профилактика и лечение осложнений
Обеспечение питания
Слайд 18
ПРОФИЛАКТИКА СТОЛБНЯКА
Плановая
Препараты, содержащие столбнячный анатоксин –
АКДС-вакцина, АДС-М-анатоксин, АС-анатоксин
Вакцинация проводится по Календарю прививок
3-4-5
мес. – 18 мес. – 6 –14 – 18 лет и далее каждые 10 летЭкстренная
Препараты - противостолбнячный иммуноглобулин (человеческий) – 250 МЕ; противостолбнячная сыворотка (лошадиная) – 3000 МЕ;
АС-анатоксин очищенный
Показания для проведения экстренной профилактики
травмы с нарушением целостности кожи и слизистых оболочек
обморожения и ожоги II, III, IV степеней
внебольничные аборты, внебольничные роды
гангрена или некроз тканей любого типа, абсцессы
укусы животных
проникающие повреждения пищеварительного канала
Слайд 19
Бешенство (rabies) –
острая зоонозная вирусная болезнь, возникающая после
укуса или ослюнения зараженным животным и характеризующаяся развитием смертельного
энцефалита
Слайд 20
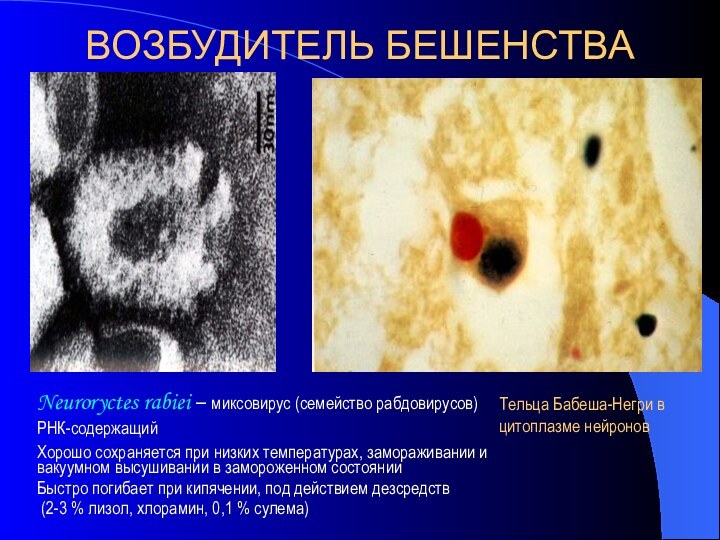
ВОЗБУДИТЕЛЬ БЕШЕНСТВА
Neuroryctes rabiei – миксовирус (семейство рабдовирусов)
РНК-содержащий
Хорошо сохраняется
при низких температурах, замораживании и вакуумном высушивании в замороженном
состоянииБыстро погибает при кипячении, под действием дезсредств
(2-3 % лизол, хлорамин, 0,1 % сулема)
Тельца Бабеша-Негри в цитоплазме нейронов
Слайд 21
Вирусы бешенства
дикий (уличный)
циркулирует в природе;
заразен для всех при парентеральном пути передачи;
вызывает
смертельный энцефалит;инкубационный период 12-28 суток при субдуральном введении кроликам;
выделяется со слюной.
фиксированный (лабораторный)
утратил способность проникать в нервную систему при подкожном введении;
при внутримозговом заражении у кроликов вызывает заболевание через 4-7 суток;
не образуются тельца Бабеша-Негри (не успевают);
вызывает паралитическую форму бешенства;
не выделяется со слюной.
Слайд 22
ЭПИДЕМИОЛОГИЯ
Источник возбудителя – дикие (волки, лисицы, шакалы, дикие
кошки, рысь, летучая мышь - вампир) и домашние (кошки,
собаки) животныеЗаражение от человека не доказано
Механизм передачи – раневой (прямой контакт) – при укусе или ослюнении
Восприимчивость высокая (заболевает 35 % укушенных бешеными животными)
Очаги бешенства – природные (естественные, первичные) и антропургические (искусственные, вторичные, городские)
Слайд 23
ПАТОГЕНЕЗ
Входные ворота – рана на коже или слизистых
оболочках
Центростремительное распространение вируса по периневральным пространствам, его размножение –
поражение нервных клетокПовышенная рефлекторная возбудимость, далее развитие параличей
Центробежное распространение вируса, попадание в слюнные железы, выделение со слюной (последние 10 дней инкубационного периода и в течение всего заболевания)
Место и характер ранения, инфицирующая доза вируса
Слайд 24
Классификация
Клинические формы:
типичная;
атипичные – бульбарная, паралитическая
(типа Ландри), менингоэнцефалитическая, мозжечковая.
Стадия:
начальная (депрессии);
возбуждения;
паралитическая.
Слайд 26
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
вирусологический метод (очень редко) - выделение вируса
из слюны или слезной жидкости (при жизни больного), ткани
мозга – методом внутримозгового заражения новорожденных белых мышей.Прижизненное выявление антигенов возбудителя в отпечатках роговицы, посмертно – в головном мозге, слюнных железах (методом флюоресцирующих антител).
гистологический обнаружение в продолговатом мозге и аммоновом роге умерших телец Бабеша-Негри.
Слайд 27
Противоэпидемические мероприятия
Нейтрализация источника возбудителя среди животных:
Строгий контроль за
содержанием домашних собак и кошек (обязательная регистрация собак, ежегодные
прививки против бешенства)Отлов бродячих животных
Регулирование численности диких животных в природных очагах и охотничьих хозяйствах (особенно волков и лисиц)
Животное, повредившее человеку, стараются отловить, осмотреть и при отсутствии признаков бешенства карантинировать под наблюдение ветеринара на 10 дней. Если ж это животное погибло, то его труп направляют на обследование в ветеринарную лабораторию в опечатанной металлической коробке.
Мероприятия, направленные на второе звено эпидемического процесса:
Работа медицинского персонала в защитной одежде - для защиты от попадания слюны больного на кожу и слизистые.
Текущая дезинфекция, а после смерти больного – заключительная.