- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему ВИЧ инфекция. СПИД у детей
Содержание
- 2. По данным ВОЗ 93% инфицированных ВИЧ-инфекцией детей
- 3. ВИЧ - инфекцияЗаболевание, вызываемое вирусом иммунодефицита человека,
- 4. Разрушает иммунокомпетентные клетки: лимфоциты CD-4, что приводит
- 5. ЭтиологияОткрытие: 1983г Л. Монтанье, Р. ГаллоРод -
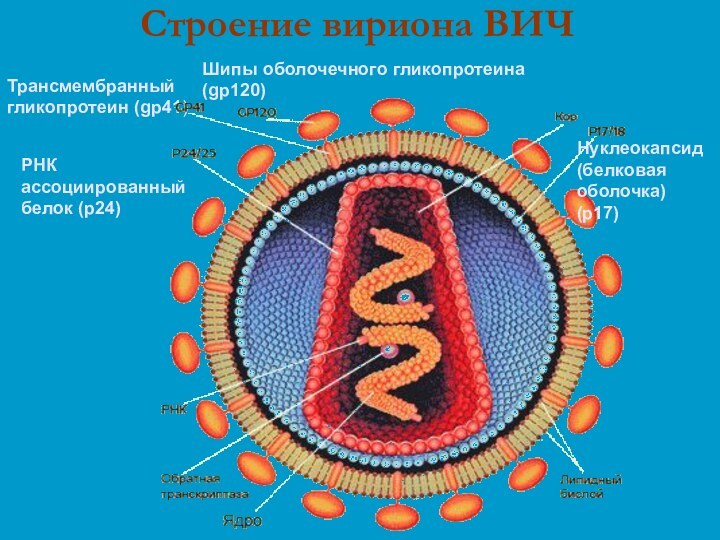
- 6. Строение вириона ВИЧТрансмембранныйгликопротеин (gp41)Нуклеокапсид(белковая оболочка) (p17)РНК ассоциированный белок (p24)Шипы оболочечного гликопротеина (gp120)
- 7. РНКМеханизм репликации ВИЧОбратн.транскрипцияДНКРНКДНКПровирусная ДНКИнтеграза (встраивание в геном клетки-хозяина)Синтез РНК ВИЧПроцессингГеномная вирусная РНКВирусная мРНКВирусные белкиПротеаза
- 8. Сегодня в Международной базе данных есть информация
- 9. Биологические свойства ВИЧКлетки-мишени: CD4, моноциты/макрофаги, дендритные клетки,
- 10. Биологические свойства ВИЧИммунодепрессивная активность: снижение Т-хелперов, поликлональная
- 11. Эффективность сан.мероприятийВИЧ – слабоустойчив во внешней среде.
- 12. ВИЧ содержится во всех биологических
- 13. половой (гомо- и гетеросексуальный)парентеральный (трансфузионный, инъекционный)трансплантационныйвертикальный (трансплацентарный,
- 14. Факторы высокого риска вертикального инфицирования ВИЧАкушерско-гинекологические факторы
- 15. Факторы высокого риска вертикального инфицирования ВИЧКлинические факторы
- 16. Патогенез ВИЧ-инфекцииВнедрение в месте входных ворот и заражение клеток-мишеней.Начальная вирусемия.Развитие иммунного ответа.Формирование ИДС.Исходы.
- 17. РОССИЙСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ
- 18. Наиболее типичные проявления при ВИЧ-инфекции у детейВ
- 19. В стадии 4Б:Потеря веса более 10%Персистирующая необъяснимая
- 20. В стадии 4В:КахексияПневмоцистная пневмонияТяжелые рецидивирующие бактериальные инфекции,
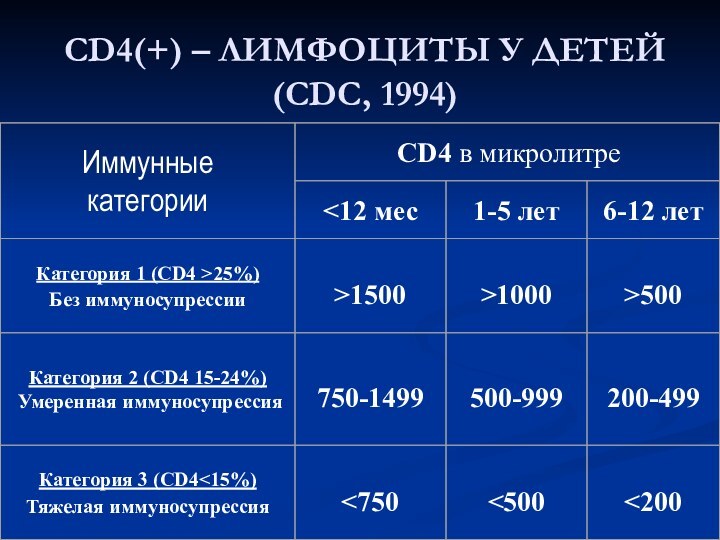
- 21. Классификация ВИЧ-инфекции у детей (CDC, 1994)
- 22. Клинические категорииN-латентная ВИЧ-инфекция – клинические проявления отсутствуютА-малосимптомная
- 23. CD4(+) – ЛИМФОЦИТЫ У ДЕТЕЙ (CDC, 1994)
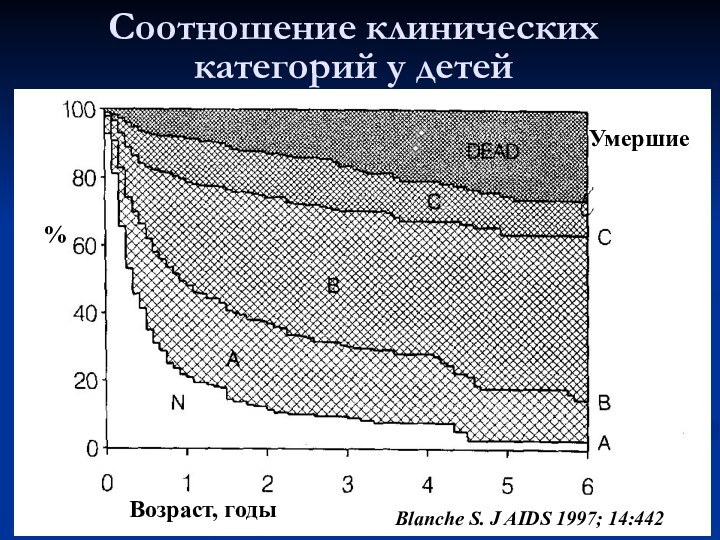
- 24. Blanche S. J AIDS 1997; 14:442Возраст, годыУмершие%Соотношение клинических категорий у детей
- 25. Быстрое прогрессирование: (15-20%) СПИД или смерть
- 26. CD4-взрослыеCD4-детиВН-взрослыеВН-дети0-------------------12 мес-----------------5 л.-/ /------------------------- 10 л. Течение ВИЧ-инфекции у детей
- 27. Факторы, влияющие на характер прогрессирования ВИЧ-инфекцииВремя зараженияИсходная величина вирусной нагрузкиФенотип ВИЧИммунный ответ
- 28. Факторы и признаки быстрого прогрессирования ВИЧ-инфекциинезрелостьнедоношенностьклинические проявления
- 29. Клиника ВИЧ-инфекции у детейБолее быстрое прогрессированиеЧастое присоединение
- 30. Особенности ВИЧ-инфекции у детей при вертикальной передаче
- 31. Факторы, определяющие особенности клинической картины у детей
- 32. РАННИЕ ПРИЗНАКИ ВИЧ-ИНФЕКЦИИ У ДЕТЕЙ ПЕРВЫХ
- 33. Ведущие клинические симптомы и синдромы у детейВИЧ-ассоциированные
- 34. Синдром истощения (вастинг-синдром)Диагностический критерий СПИДаСтойкая потеря
- 35. Лимфоидная интерстициальная пневмонияХарактерна для детей с ВИЧ-инфекцией
- 36. Лимфоидная интерстициальная пневмонияПостепенное начало заболевания, клинические проявления
- 37. Лимфоидная интерстициальная пневмония: диагностикаРентгенография: двусторонние интерстициальные инфильтраты
- 38. Лимфоидная интерстициальная пневмония: лечениеЛегкие и среднетяжелые формы:
- 39. Поражение слюнных железВследствие лимфоидной инфильтрации (в сочетании
- 40. Классификация ВИЧ-индуцированных поражений нервной системыВИЧ-менингоэнцефалитОппортунистические инфекции НСНеопластические
- 41. Энцефалопатия - критерии Наличие как минимум
- 42. Лихорадка неясного генеза у детей с ВИЧ-инфекциейRuiz-ContregasJ.,
- 43. Тяжелые бактериальные инфекции критерии Любые сочетания 2-х
- 44. Бактериальные пневмонииХарактерны для любой стадии ВИЧ-инфекции у
- 45. Вторичные ВИЧ-связанные инфекции у детейНаиболее часто –
- 46. Пневмоцистная пневмонияВ США – у 33% детей
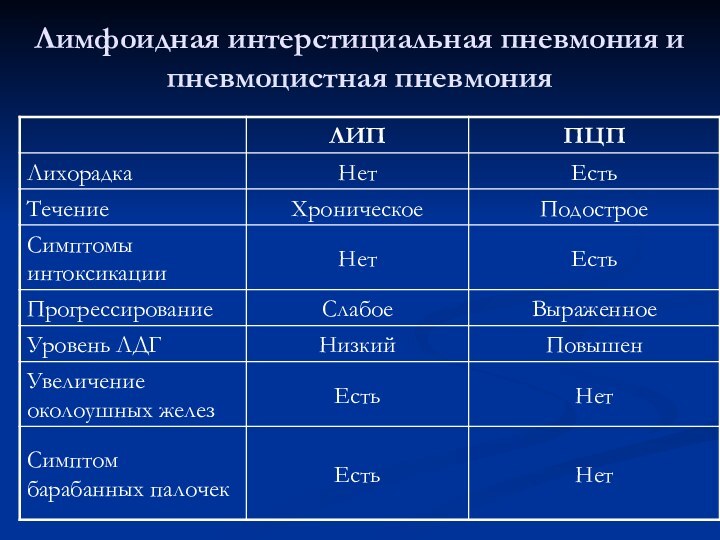
- 47. Лимфоидная интерстициальная пневмония и пневмоцистная пневмония
- 48. Рекомендации по профилактике ПЦП (CDC, 1995)
- 49. Цитомегаловирусная пневмонияМожет развиваться у детей с иммуносупрессией
- 50. Туберкулез у ВИЧ-инфицированных детейВыше риск гематогенной диссеминации
- 51. Заболевания слизистой оболочки полости ртаКандидоз – больше
- 52. Поражения зубовКариес – 63% детей с ВИЧ
- 53. Кандидоз кожиЧасто сочетается с орофарингеальным кандидозомПоражается кожа
- 54. ДерматофитозыЧаще у детей 2 лет и старшеФОРМЫ:дерматомикоз
- 55. Varicella zoster virusВетряная оспа протекает тяжелее у
- 56. Бактериальные инфекции кожиСтрептодермияСтафилодермияСтафилококковый фолликулитАбсцессыФлегмонаЛечение – антибактериальная терапия
- 57. Лабораторная диагностика ВИЧ1. Вирусологический метод2. Серологический метод
- 58. Серологический метод Для практического здравоохранения по доступности, точности
- 59. Определение антител к ВИЧ (вестерн блот, иммуноблот)
- 60. Дифференциальная диагностикаОстрый мононуклеозоподобный синдром, ГЛАП (ЭБВИ, ЦМВИ,
- 61. Показания к экспресс тестированию на ВИЧ
- 62. Диагностика ВИЧ у детей раннего возраста при
- 63. Принципы терапии ВИЧ-инфекцииПредупреждение прогрессирования болезниРанняя диагностика и
- 64. Показания к началу ВААРТ у детейКлинические проявления,
- 65. Группы антиретровирусных препаратов для лечения и
- 67. Профилактика инфицирования новорожденного ВИЧ через грудное вскармливаниеДетей,
- 68. Схемы АРВ препаратов для химиопрофилактики у новорожденногоС
- 69. Полное обследование ребенка с ВИЧКлинический анализ крови
- 70. Скачать презентацию
- 71. Похожие презентации
По данным ВОЗ 93% инфицированных ВИЧ-инфекцией детей приходится на детей Африки. в России на данный момент проживает более 720 тысяч ВИЧ-инфицированных граждан, в том числе около 6,4 тыс детей (0,8%).































































Слайд 2 По данным ВОЗ 93% инфицированных ВИЧ-инфекцией детей приходится
на детей Африки.
более 720 тысяч ВИЧ-инфицированных граждан, в том числе около 6,4 тыс детей (0,8%).
Слайд 3
ВИЧ - инфекция
Заболевание, вызываемое вирусом иммунодефицита человека, сопровождающееся
поражением иммунокомпетентных и других клеток-мишеней, что приводит к развитию
вторичного иммунодефицитного состояния с последующим формированием широкого спектра ВИЧ-ассоциированных симптомов, оппортунистических инфекций, злокачественных опухолей с неизбежным летальным исходом.Слайд 4 Разрушает иммунокомпетентные клетки: лимфоциты CD-4, что приводит к
потере способности противостоять инфекциям и возникновению оппортунистических инфекций
Сопровождается активацией
В-лимф-тов, интерлейкина -6, фактора некроза опухолейНеоднороден по антигенной структуре, выделяют два субтипа – ВИЧ-1 и ВИЧ-2
Поражает в первую очередь молодое, трудоспособное население
Вирус иммунодефицита человека
Слайд 5
Этиология
Открытие: 1983г Л. Монтанье, Р. Галло
Род - Lentivirus
Семейство
–Retroviridae
Серотипы ВИЧ-1,ВИЧ-2
Широкая антигенная изменчивость
Не оказывает цитолитического действия на моноциты
и макрофагиАктивно реплицируется в этих клетках
Фагоциты служат резервуаром ВИЧ
Фагоциты способствуют распространению вируса по организму
Слайд 6
Строение вириона ВИЧ
Трансмембранный
гликопротеин (gp41)
Нуклеокапсид
(белковая оболочка) (p17)
РНК
ассоциированный
белок (p24)
Шипы оболочечного гликопротеина
(gp120)
Слайд 7
РНК
Механизм репликации ВИЧ
Обратн.
транскрипция
ДНК
РНК
ДНК
Провирусная
ДНК
Интеграза (встраивание
в геном клетки-хозяина)
Синтез
РНК ВИЧ
Процессинг
Геномная
вирусная РНК
Вирусная мРНК
Вирусные белки
Протеаза
Слайд 8 Сегодня в Международной базе данных есть информация о
геномах более чем 25 тысяч вариантов ВИЧ, обнаруженных в
различных регионах земного шара.На территории России выявлено как минимум 8 субтипов ВИЧ-1 группы "М"
субтипы: A, В, С, D, E, F, G, H.
Слайд 9
Биологические свойства ВИЧ
Клетки-мишени: CD4, моноциты/макрофаги, дендритные клетки, нейроглия
(микроглия, астроциты), мегакариоциты, клетки тимуса, эозинофилы, хромафинные клетки кишечника
и др.Пожизненная персистенция: интеграция провирусной ДНК в геном клетки-хозяина.
Высокая скорость репликации: Жизненный цикл 1-2 сут. Ежедневно в организме больного образуется до 10 млрд.новых вирионов. Соотношение репликации и элиминации вируса отражает уровень вирусемии – вирусная нагрузка крови (ВНК).
Слайд 10
Биологические свойства ВИЧ
Иммунодепрессивная активность: снижение Т-хелперов, поликлональная активация
В-лимфоцитов, нарушение макрофагов, ЕК, системы комплемента, нейтрофилов, интерферона
Высокая генетическая
изменчивость – лекарственная резистентностьНаличие уязвимых этапов репликативного цикла.
Слайд 11
Эффективность сан.мероприятий
ВИЧ – слабоустойчив во внешней среде.
при
кипячении гибнет через 1 мин.
при нагревании до 560 С
– через 30 мин.при обработке 96% спиртом через 1 мин.
при обработке 70% спиртом через 3-5 мин.
при применении дезсредств (хлорамин, хлорная известь, перекись водорода) гибель вируса в культуре происходит через 3-5 мин.
Устойчив в УФО и ионизирующей радиации.
Слайд 12
ВИЧ содержится во всех биологических жидкостях
организма, но в эпидемиологически значимых концентрациях он имеется в: крови,
сперме, влагалищном секрете, молокеГде обитает ВИЧ
Слайд 13
половой (гомо- и гетеросексуальный)
парентеральный (трансфузионный, инъекционный)
трансплантационный
вертикальный (трансплацентарный, интранатальный,
с молоком матери)
Во время беременности (последний триместр 5 –
20% детей)Во время родов (50 – 60% детей)
При грудном вскармливании (12 – 13 % детей)
Пути передачи ВИЧ
Слайд 14
Факторы высокого риска вертикального инфицирования ВИЧ
Акушерско-гинекологические факторы –
хориоамнионит, венерические заболевания, инвазивный мониторинг родов, роды естественным путем,
безводный промежуток более 4 часов, разрыв влагалища, кровотечение, эпизиотомия.Факторы со стороны плода и ребенка – рождение на сроке гестации менее 34 недель, масса при рождении < 2,5 кг, многоплодие, язвы слизистой оболочки ротовой полости.
Слайд 15
Факторы высокого риска вертикального инфицирования ВИЧ
Клинические факторы со
стороны матери: поздние стадии ВИЧ-инфекции, сопутствующие заболевания, курение, употребление
наркотиков, нерациональное питание, дефицит витамина А, селена, отсутствие профилактики АРП, естественное и смешанное вскармливание.Вирусологические и иммунологические факторы со стороны матери – ВНК более 100 тыс.коп/мл, высокое содержание ВИЧ в секретах, резистентность к АРП, CD4<0,2х109/л.
Слайд 16
Патогенез ВИЧ-инфекции
Внедрение в месте входных ворот и заражение
клеток-мишеней.
Начальная вирусемия.
Развитие иммунного ответа.
Формирование ИДС.
Исходы.
Слайд 17 РОССИЙСКАЯ КЛАССИФИКАЦИЯ ВИЧ-ИНФЕКЦИИ
УТВЕРЖДЕНА ПРИКАЗОМ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИИ №166 ОТ 17.03.2006
Слайд 18
Наиболее типичные проявления при ВИЧ-инфекции у детей
В стадии
3:
персистирующая генерализованная лимфаденопатия (ПГЛ)
В стадии 4А:
- снижение массы тела
менее чем на 10% - длительная необъяснимая гепатоспленомегалия
- грибковое поражение ногтей
- ангулярный хейлит
- рецидивирующие язвенные поражения полости рта
- персистирующий/рецидивирующий необъяснимый паротит
- опоясывающий герпес
- рецидивирующие или хронические инфекции верхних дыхательных путей (средний отит, синусит, тонзиллит)
Слайд 19
В стадии 4Б:
Потеря веса более 10%
Персистирующая необъяснимая диарея
(более 14 дней)
Персистирующая необъяснимая лихорадка (более 30 дней)
Персистирующий кандидоз
полости рта в возрасте старше 2-х месяцевВолосистая лейкоплакия языка
Язвенно-некротический гингивит или периодонтит
Туберкулез лимфатических узлов
Туберкулез легких
Тяжелые рецидивирующие бактериальные пневмонии
Лимфоидная интерстициальная пневмония
Анемия с уровнем гемоглобина <80 г/л
Нейтропения < 0,5 х 109/л
Тромбоцитопения < 50 х 109/л
Слайд 20
В стадии 4В:
Кахексия
Пневмоцистная пневмония
Тяжелые рецидивирующие бактериальные инфекции, исключая
пневмонию.
Инфекция, вызванная вирусом простого герпеса – персистирующие более 30
дней поражения кожи и слизистых, язвенно-некротические ф., висцеральная формаВИЧ-энцефалопатия
Кандидоз пищевода, трахеи, бронхов
Цитомегаловирусная инфекция, в возрасте старше 1 месяца – ретинит, поражение центральной нервной системы и других внутренних органов
Токсоплазмоз мозга в возрасте старше 1 месяца
Внелегочный туберкулез
Криптококковый менингит
ВИЧ-миокардиодистрофия
Первичные лимфомы
Слайд 22
Клинические категории
N-латентная ВИЧ-инфекция – клинические проявления отсутствуют
А-малосимптомная –
больные с ЛАП, ГСМ, паротитом, дерматитом, рецидивирующим отитом, длительной
диареей.В-умеренно выраженные симптомы – больные с оппортунистическими инфекциями (CMV, HSV-инфекция, HZV, осложненная ветряная оспа, токсоплазмоз, кандидоз, лейомиосаркома, ЛИП), кардиомиопатией, гепатитом, одним эпизодом бактериального менингита, пневмонии, сепсиса, анемией, тромбоцитопенией, нейтропенией в течение 1 мес и более.
С- тяжелая ВИЧ-инфекция – больные с тяжелым течением бактериальных, грибковых герпес-вирусных инфекций, пневмоцистной пневмонией, диссеминированным туберкулезом, энцефалопатией, лимфомой мозга, саркомой Капоши, вастинг-синдромом.
Слайд 24
Blanche S. J AIDS 1997; 14:442
Возраст, годы
Умершие
%
Соотношение клинических
категорий у детей
Слайд 25 Быстрое прогрессирование: (15-20%) СПИД или смерть в
первые 3 года
Медленное прогрессирование: (75-80%) Ср.продолжительность жизни 8-9.5 лет Более
быстрое прогрессирование, чем у взрослыхДлительное отсутствие прогрессирования (5%)
Течение ВИЧ-инфекции у детей
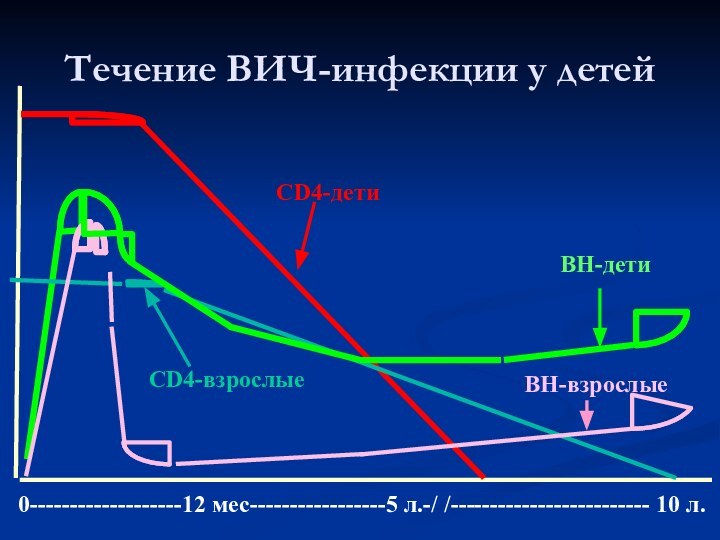
Слайд 26
CD4-взрослые
CD4-дети
ВН-взрослые
ВН-дети
0-------------------12 мес-----------------5 л.-/ /------------------------- 10 л.
Течение ВИЧ-инфекции у детей
Слайд 27
Факторы, влияющие на характер прогрессирования ВИЧ-инфекции
Время заражения
Исходная величина
вирусной нагрузки
Фенотип ВИЧ
Иммунный ответ
Слайд 28
Факторы и признаки быстрого прогрессирования ВИЧ-инфекции
незрелость
недоношенность
клинические проявления при
рождении
(+) результаты ПЦР при рождении
раннее развитие оппортунистических инфекций
ранняя прогрессирующая
неврологическая симптоматиканарушения развития
раннее начало диареи
Слайд 29
Клиника ВИЧ-инфекции у детей
Более быстрое прогрессирование
Частое присоединение бактериальных
инфекций
Патология со стороны ЦНС
Задержка физического и психомоторного развития
Анемия
Тромбоцитопения
Наличие специфичных
для детского возраста нозологических форм (паротит, лимфоидная интерстициальная пневмония)Реже встречаются оппортунистические инфекции грибковой, вирусной, протозойной этиологии и злокачественные опухоли.
Слайд 30
Особенности ВИЧ-инфекции у детей при вертикальной передаче вируса
Быстрое
снижение количества Т-хелперов
Высокая скорость прогрессирования ВИЧ-инфекции
Раннее появление ВИЧ-ассоциированных симптомов
и оппортунистических инфекцийМеньшая степень выраженности лимфопролиферативного синдрома
Более частое присоединение бактериальных инфекций
Реже развиваются вирусные и грибковые инфекции.
Слайд 31
Факторы, определяющие особенности клинической картины у детей
Развитие
инфекционного процесса на фоне физиологической незрелости иммунной и других
систем.Глубокие изменения в иммунном статусе, особенно в В-клеточном звене.
Первичное инфицирование возбудителями оппортунистических инфекций.
Высокая чувствительность клеток-мишеней к повреждающему действию вируса.
Слайд 32
РАННИЕ ПРИЗНАКИ ВИЧ-ИНФЕКЦИИ
У ДЕТЕЙ ПЕРВЫХ МЕСЯЦЕВ ЖИЗНИ
Клинические
Гепатоспленомегалия
ПГЛ
(особенно аксиллярные и паховые)
Персистирующий оральный кандидоз
Задержка роста и развития
Хроническая
диареяЛабораторные
анемия
лейкопения
тромбоцитопения
повышение трансаминаз
гипергамма-глобулинемия
Слайд 33
Ведущие клинические симптомы и синдромы у детей
ВИЧ-ассоциированные (базисные)
симптомы (ГЛАП, гепатомегалия, спленомегалия, вастинг-синдром, ЛИП, ВИЧ-энцефалопатия, серозный менингит,
вакуолярная миелопатия, нейропатия, миокардиопатия, миопатия, энтеропатия, паротит, нефропатия, эндокринопатии, анемия, тромбоцитопения, длительная немотивированная лихорадка)Оппортунистические инфекции.
Злокачественные опухоли (саркома Капоши, β-клеточная лимфома)
Слайд 34
Синдром истощения
(вастинг-синдром)
Диагностический критерий СПИДа
Стойкая потеря массы тела
> 10%
+ хроническая диарея (стул > 2 раз
в сутки в течение 30 дней и >) или
Лихорадка > 30 дней, постоянная или возвратная, подтвержденная документально
Слайд 35
Лимфоидная интерстициальная пневмония
Характерна для детей с ВИЧ-инфекцией –
30 - 40%
Лимфопролиферативная патология легких, предположительна взаимосвязь с EBV.
Гистологически
– лимфоидные инфильтраты в интерстициальной ткани легких в сочетании с гиперплазией лимфоидной ткани, ассоциированной с бронхами: пульмонарная лимфоидная гиперплазия (ПЛГ)Течение – подострое или хроническое,
Спектр клинических проявлений – от бессимптомных форм до тяжелых поражений легких
Слайд 36
Лимфоидная интерстициальная пневмония
Постепенное начало заболевания, клинические проявления чаще
обнаруживаются у детей 2-3 лет: слабость, одышка, сухой кашель,
лихорадка не характернаПри прогрессировании заболевания – явления бронхообструкции
Течение вариабельно: спонтанные ремиссии в сочетании с обострениями или медленное прогрессивное ухудшение с интеркуррентными инфекциями и бронхоэктазами
Хроническая гипоксия приводит к формированию «барабанных палочек» и «часовых стекол»
Часто сочетается с генерализованной лимфаденопатией, гепатоспленомегалией, хроническим паротитом
Слайд 37
Лимфоидная интерстициальная пневмония: диагностика
Рентгенография: двусторонние интерстициальные инфильтраты в
сочетании с гиперплазией внутригрудных лимфоузлов
КТ: мониторинг тяжести и распростораненности
пораженийИзменения сходны с пневмоцистной пневмонией
Окончательный диагноз – биопсия легких
Слайд 38
Лимфоидная интерстициальная пневмония: лечение
Легкие и среднетяжелые формы:
ингаляционные
кортикостероиды и бронходилятаторы
Тяжелые формы: системно стероиды – преднизолон 2
мг/кг/день 6 недель с постепенным снижением дозы в течение нескольких месяцев, переход на минимальную поддерживающую дозу
Слайд 39
Поражение слюнных желез
Вследствие лимфоидной инфильтрации (в сочетании с
ЛИП/ПЛГ) : чаще околоушные: персистирующий паротит, двустороннее, безболезненные при
пальпации, из протока выделяется прозрачная слюна, возможно образование кистБактериальные инфекции – болезненность при пальпации, выделение гноя из протока железы, может сопровождаться лихорадкой
Вирусные инфекции – эпидемический паротит у непривитых
Слайд 40
Классификация ВИЧ-индуцированных поражений нервной системы
ВИЧ-менингоэнцефалит
Оппортунистические инфекции НС
Неопластические процессы
Острые
нарушения мозгового кровообращения
Симптоматическая эпилепсия
СПИННОЙ МОЗГ
ВИЧ-обусловленная вакуолярная миелопатия
Острая миелопатия при
оппортунистических инфекцияхПЕРИФЕРИЧЕСКАЯ НЕРВНАЯ СИСТЕМА
Дистальная симметричная полинейропатия
Полинейропатия при оппортунистических инфекциях
Нейропатия черепных нервов
Невральная амиотрофия
Множественные мононевриты
Слайд 41
Энцефалопатия - критерии
Наличие как минимум 1
из следующих признаков, прогрессирующих в течение > 2 мес.
при отсутствии других причин, кроме ВИЧ:Задержка или обратное развитие психомоторных навыков или снижение интеллектуальных способностей
Нарушение роста головного мозга или приобретенная микроцефалия (измерения головы), или атрофия мозга, подтвержденная КТ или ЯМР (у детей < 2 лет- исследования в динамике)
Приобретенные симметричные двигательные нарушения – 2 и > из следующих: парезы, патологические рефлексы, атаксия, нарушения походки.
Слайд 42
Лихорадка неясного генеза у детей с ВИЧ-инфекцией
Ruiz-ContregasJ., De
Jose MI., Ciria L. et al. (Spain) Int Conf
AIDS. 1998Стадия заболевания: С3 – 81%, В3 – 15%.
Анамнез – 79% имели оппортунистические инфекции в анамнезе (в основном, оральный кандидоз и/или кандидозный эзофагит)
75% - получали профилактику бисептолом, 73% - ПРВТ
Диагноз: лихорадка неясного генеза – 36%,
Продолжительность лихорадочного периода 25 +/-17 дней (в среднем 21), инвазивные методы диагностики – у 34% детей
Исход: 73% детей умерли вскоре после эпизода лихорадки неясного генеза
Слайд 43
Тяжелые бактериальные инфекции
критерии
Любые сочетания 2-х инфекций, подтвержденные
выделением возбудителя, в течение 2-х лет:
Септицемия
Пневмония
Менингит
Инфекции костно-связочного аппарата
Абсцессы внутренних
органов и полостей
Слайд 44
Бактериальные пневмонии
Характерны для любой стадии ВИЧ-инфекции у детей,
но чаще при тяжелой иммуносупрессии
Наиболее частый возбудитель: Streptococcus pneumoniae,
но встречаются также M. pneumoniae, H.influenzae, Кlebsiella spp., Staphylococcus spp., PseudomonasРецидивирующие пневмонии могут приводить к формированию бронхоэктазов
Симптомы бактериальной пневмонии: лихорадка, кашель, одышка с явлениями гипоксиии и/или бронхообструкции
Рентгенография: очаговые инфильтраты, вовлечение плевры
Слайд 45
Вторичные ВИЧ-связанные инфекции у детей
Наиболее часто – пневмоцистная
пневмония (ПЦП)
Обычно ПЦП развивается при низком уровне лимфоцитов CD4
У
детей первых месяцев жизни уровень лимфоцитов – ненадежный критерий, так как при нормальном количестве лимфоцитов их функциональная активность сниженаПоэтому детям антибактериальную профилактику проводят до тех пор, пока не будет исключена ВИЧ-инфекция
Слайд 46
Пневмоцистная пневмония
В США – у 33% детей со
СПИДом
Наиболее часто у детей младше 1 года
Пик заболеваемости –
3-6 месяцевСреди пневмоний составляет 10-48% в зависимости от методов диагностики
Внелегочный пневмоцистоз
Часто сочетается с ЦМВ-инфекцией, тяжелое течение
Диагностика: обнаружение тканевых форм возбудителя в материалах (БАЛ)
Летальность – 38-62% даже при лечении (США, Великобритания), без лечения – 100%
Слайд 49
Цитомегаловирусная пневмония
Может развиваться у детей с иммуносупрессией при
острой ЦМВ инфекции или при реактивации
Возможна как изолированное проявление
цитомегаловирусной инфекции или в сочетании с ретинитом, гепатитом, колитомКлинические и рентгенологические данные сходные с ПЦП
Возможна коинфекция с ПЦП, подозревается при отсутствии ответа на терапию ПЦП
Диагностика: вирус обнаруживается в смывах с бронхов у 20–50% больных, выделение культуры вируса занимает более недели; выделение вируса в однослойной микрокультуре клеток занимает 1-2 дня;
диагноз ЦМВ-пневмонии ставится при условии обнаружения вируса в цитологических образцах или биоптатах в сочетании с прогрессированием инфекции в отсутствие другого возбудителя.
Слайд 50
Туберкулез у ВИЧ-инфицированных детей
Выше риск гематогенной диссеминации микобактерий
туберкулеза
Милиарный туберкулез
Туберкулезный менингит
Чаще выявляются внелегочные формы туберкулеза (>25%): поражение
костного мозга, лимфатических узлов, костей, плевры, перикарда, брюшиныЧаще всего поражаются внутригрудные лимфоузлы, а также подчелюстные и тонзиллярные лимфоузлы
Лимфаденит (безболезненные увеличенные лимфоузлы), сопровождающийся минимальными общими симптомами
Слайд 51
Заболевания слизистой оболочки полости рта
Кандидоз – больше 50%
Герпетический
стоматит – 4 –5%
Афтозный стоматит – 7 – 10%
Другие
вирусные инфекции (CMV,VZV, Коксаки) – редкоВолосисто-клеточная лейкоплакия – редко
Опухоли (саркома Капоши, лимфомы) - редко
Слайд 52
Поражения зубов
Кариес – 63% детей с ВИЧ (33%
у неинфицированных)
Задержка прорезывания молочных зубов
Болезненное прорезывание зубов
Развитие абсцессов, могут
быть источником бактериемии
Слайд 53
Кандидоз кожи
Часто сочетается с орофарингеальным кандидозом
Поражается кожа в
области складок – «памперсный» дерматит
У детей 2-6 лет встречается
хронический кандидозный паронихийЛечение: местное, при неэффективности – системная противогрибковая терапия
Слайд 54
Дерматофитозы
Чаще у детей 2 лет и старше
ФОРМЫ:
дерматомикоз гладкой
кожи;
паховый дерматомикоз;
дерматомикоз стоп;
онихомикоз;
дерматомикоз волосистой части головы.
ЛЕЧЕНИЕ:
Миконазол, кетоконазол, итраконазол,
гризеофульвин.
Слайд 55
Varicella zoster virus
Ветряная оспа протекает тяжелее у детей
с ВИЧ-инфекцией, особенно при наличии иммуносупрессии. Возможно длительное течение
с продолжительностью высыпаний до 1 месяца и дольше, развитие рецидивирующих форм с атипичными язвенно-некротическими поражениями кожи.Опоясывающий лишай – могут быть обширные поражения с последующим рубцеванием, генерализация инфекции.
Слайд 56
Бактериальные инфекции кожи
Стрептодермия
Стафилодермия
Стафилококковый фолликулит
Абсцессы
Флегмона
Лечение – антибактериальная терапия
Слайд 57
Лабораторная диагностика ВИЧ
1. Вирусологический метод
2. Серологический метод (ИФА
, иммуноблотинг).
3. Молекулярно-генетические методы:
- ПЦР качественная
(ДНК провируса)- ПЦР количественная (РНК- ВНК)
- Определение резистентности ВИЧ к антиретровирусным препаратам
4. Иммунный статус
Слайд 58
Серологический метод
Для практического здравоохранения по доступности, точности и
простоте использования первостепенное значение имеет серодиагностика ВИЧ-инфекции, ориентированная на
выявление специфических антител в ИФА.обеспечен тест системами 3-4 поколений, позволяющих выявлять суммарные антитела классов IgM, IgG к ВИЧ-1 и ВИЧ-2 с чувствительностью и специфичностью не менее 99%
Слайд 59
Определение антител к ВИЧ
(вестерн блот, иммуноблот)
Реакция иммунного блотинга
- специфичный иммуно-ферментный анализ с определением антител к определенным
антигенам ВИЧ (gp41, gp120, gp160).Положительный результат этого исследования окончательно подтверждает ВИЧ-инфицирование.
Чувствительность - 100%.
Сомнительные (неопределенные) результаты иммунного блотинга требуют проведения повторных исследований (1-5 на 100тыс.)
Слайд 60
Дифференциальная диагностика
Острый мононуклеозоподобный синдром, ГЛАП (ЭБВИ, ЦМВИ, ВГЧ1,2,
ВГЧ-6, ВГЧ-7, аденовирусная инфекция, токсоплазмоз, хламидиоз, энтеровирусная инфекция, краснуха,
иерсиниоз, микобактериоз, микоз, лейкоз, лимфогранулематоз, коллагеноз, аллергические заболевания, гемолитические анемии)Иммунодефицитный синдром (первичные ИДС, вторичные иммунодефициты другой этиологии)
Слайд 61
Показания к экспресс тестированию
на ВИЧ в роддоме
Не
обследованные на ВИЧ в течение беременности
Обследованные однократно с
отрицательным результатом при сроке беременности до 34 неделиПри преждевременных родах до 34 недель, когда первое обследование на ВИЧ дало отрицательный результат, а второе не проводилось
Если женщина была обследована на ВИЧ в установленные сроки, но в течение последних 12 недель у нее был повышенный риск инфицирования ВИЧ
Слайд 62 Диагностика ВИЧ у детей раннего возраста при вертикальной
передаче
Наличие материнских АТ к ВИЧ до 1 года
У детей
1-го мес – отсутствует репликация ВИЧ (не выявляется вирус и его геном)ИФА, ИБ при рождении и в 9, 12, 18 мес.
ПЦР (кач) при рождении, в 1,5 и 6 мес.
CD4-лимфоциты при рождении, в 3, 6, 9, 12, 18 мес.
ВИЧ-инфекция подтверждается при наличии 2-х положительных результатов исследования двух отдельных образцов крови с помощью ПЦР.
Слайд 63
Принципы терапии ВИЧ-инфекции
Предупреждение прогрессирования болезни
Ранняя диагностика и лечение
оппортунистических инфекций
Полноценная диета
Психоэмоциональная поддержка
Этиотропная терапия (противовирусная)
Патогенетическая (восстановление иммунного статуса
путем заместительной терапии: иммуноглобулины, интерфероны, КСФ, эритропоэтин, тимопоэтин)Лечение СПИД-индикаторных и оппортунистических болезней (ацикловир, ганцикловир, преднизолон, кетоконазол, рулид, рифампицин, бисептол, метакельфин)
Симптоматическая терапия (поливитамины, эубиотики, ферменты, десенсибилизирующие препараты)
Слайд 64
Показания к началу ВААРТ у детей
Клинические проявления, связанные
с ВИЧ-инфекцией (К A,B,C);
Наличие иммуносупрессии на основании абсолютного и
относительного количества CD4 Т-лимфоцитов (ИК 2, 3)Высокое или нарастающее количество вирусных копий (ВНК)
Возраст менее 12 мес.
Слайд 65
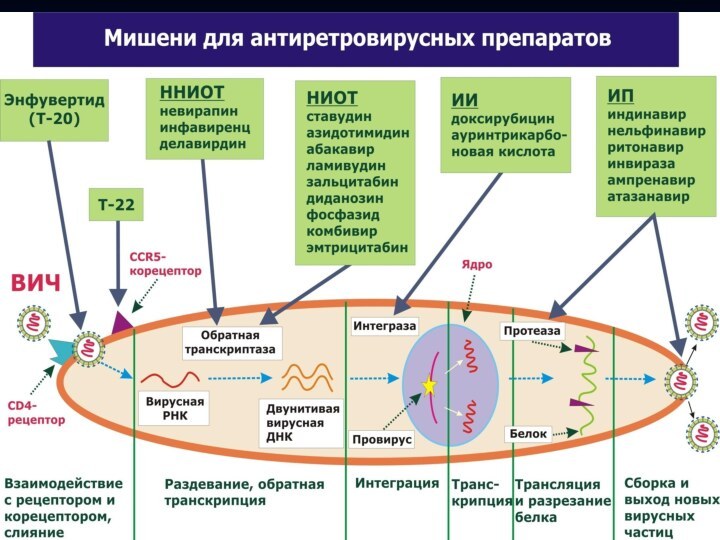
Группы антиретровирусных препаратов
для лечения и профилактики ВИЧ
Нуклеозидные/нуклеотидные
аналоги ингибитора обратной транскриптазы (НИОТ)
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ)
Ингибиторы
протеаз (ИП)Ингибиторы слияния (ИС)
Используют комбинированное лечение 3-мя препаратами (2НИОТ+ИП или НИОТ+ННИОТ+ИП)
Слайд 67
Профилактика инфицирования новорожденного ВИЧ через грудное вскармливание
Детей, родившихся
от ВИЧ-инфицированных матерей, следует не прикладывать к груди и не кормить материнским молоком, а сразу же
после рождения переводить на искусственное вскармливание. Назначить женщине препараты, прекращающие лактацию.Детей, родившихся от женщин, не обследованных на ВИЧ, рекомендуется с согласия матери не прикладывать к груди и не вскармливать его сцеженным материнским молоком до получения отрицательного результата обследования матери на ВИЧ (при этом лактация у матери сохраняется — она сцеживает грудь)
Слайд 68
Схемы АРВ препаратов для химиопрофилактики у новорожденного
С первых
8-12 часов жизни - Зидовудин – (Азидотимидин, Ретровир) перорально
в форме сиропа 4 мг/кг 2 раза в сутки, или 2мг/кг 4 раза в сутки длительностью 6 недель. Перерасчет дозы производится при изменении массы тела ребенка на 10% и более.Невирапин (Вирамун) по 2 мг/кг препарата однократно в форме суспензии для перорального приема
Если женщина не получала АРВ препараты во время беременности целесообразно одновременное назначение ребенку зидовудина и невирапина
Если мать ребенка во время беременности и родов получала комбинированную АРВ- терапию, ребенку может быть назначена комбинация из 2 или 3 препаратов
Триметоприм/сульфаметоксазон ребенку с 4-6 недель до 4 мес для профилактики пневмоцистной пневмонии
Слайд 69
Полное обследование ребенка с ВИЧ
Клинический анализ крови (при
рождении, в 1,5, 3, 6, 9, 12, 18 мес)
Биохимический
анализ крови (АЛТ, АСТ, билирубин, щелочная фосфатаза, глюкоза, креатинин, мочевина, ЛДГ) (при рождении, в 1,5, 3, 6, 9, 12, 18 мес)Иммунограмма 6, 12, 18 мес.
Обследование на ВУИ (сифилис, вирусные гепатиты В и С, ЦМВ-инфекция, ВПГ-инфекция, токсоплазмоз) при рождении, в 6, 12, 18 мес)
Оценка психомоторного и физического развития и физикальных данных
Лабораторные и инструментальные методы исследования по показаниям