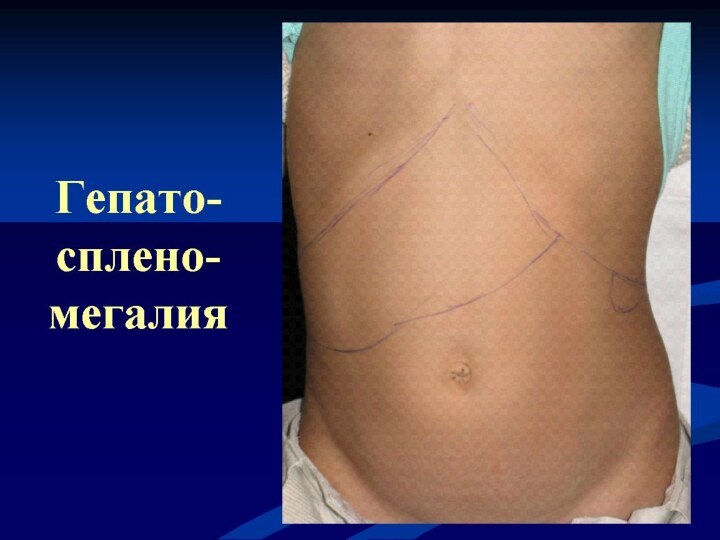
- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Гепатит В
Содержание
- 2. Гепатита В-острое или хроническое заболевание печени, вызываемое
- 3. АКТУАЛЬНОСТЬВедущая причина заболеваний печени и первичного рака
- 4. ЭтиологияВозбудитель– ДНК-вирус из семейства Hepadnaviridae. Геном HBV
- 5. Морфология вирусаНаиболее часто обнаруживаются сферические частицы (средний
- 7. Строение вириона гепатита ВИкасаэдрический капсид;Суперкапсид с шипами;ДНК-полимераза.Для
- 8. Антигены вируса гепатита ВHВсAg: ядерный, сердцевинный антиген,имеющий
- 9. Культивирование вируса гепатита ВЕдинственная культура – это
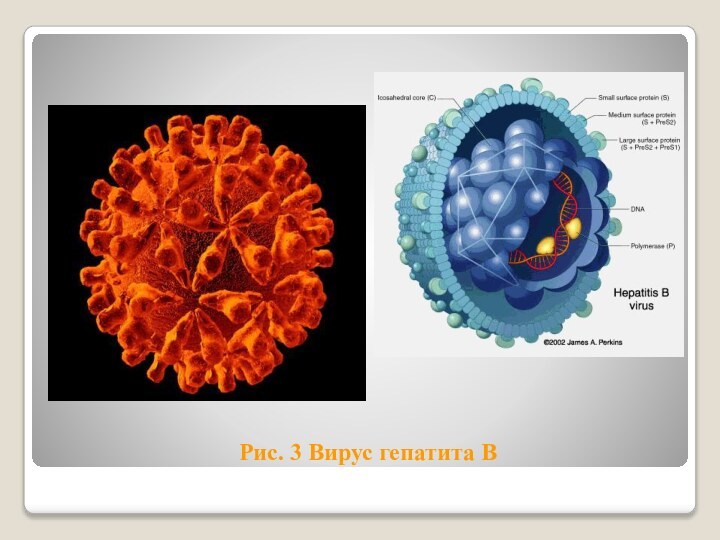
- 10. Рис. 3 Вирус гепатита В
- 13. ЭПИДЕМИОЛОГИЯИсточником инфекции являются больные любой формой инфекции, а также вирусоносители
- 14. Основной путь передачи – парентеральный (инъекционный, гемотрансфузионный),
- 15. МЕХАНИЗМ ПЕРЕДАЧИЕстественный: Вертикальный (наблюдается обычно либо в
- 16. Факторами передачи являются кровь и её
- 17. Характерно отсутствие сезонности и периодичности подъемов заболеваемости
- 20. КлассификацияФорма болезни 1. ТипичныйПериоды
- 21. По степени тяжести : -легкая -среднетяжелая -тяжелая -злокачественная форма
- 22. Легкая формаСубфебрильная температураСлабо выраженные симптомы интоксикацииНезначительная желтушностьНезначитеное
- 23. Среднетяжелая формаУмеренные симптомы интоксикации (до 10-14 дня
- 24. Тяжелая форма Выраженные симптомы интоксикации (апатия, заторможенность,
- 25. Течение :Острое(90% детей)Затяжноехроническое
- 26. Патогенез внедрение возбудителяфиксация на гепатоците и проникновение
- 27. ПатогенезВирус гепатита В не оказывает цитопатогенного действия
- 28. Репродукция вируса гепатита В
- 29. Клиническая картина:Инкубационный период продолжается 60-180 дней, чаще
- 30. Преджелтушный период: продолжается 3-15 сут и характеризуется
- 31. Желтушный период продолжается от 10-14 до 30-40
- 32. обесцвечивание кала
- 33. Темный цвет мочи
- 36. Период реконвалесценции начинается после исчезновения желтухи и
- 37. Злокачественная форма (фульминантная) Сокращение продромального периода Резкое
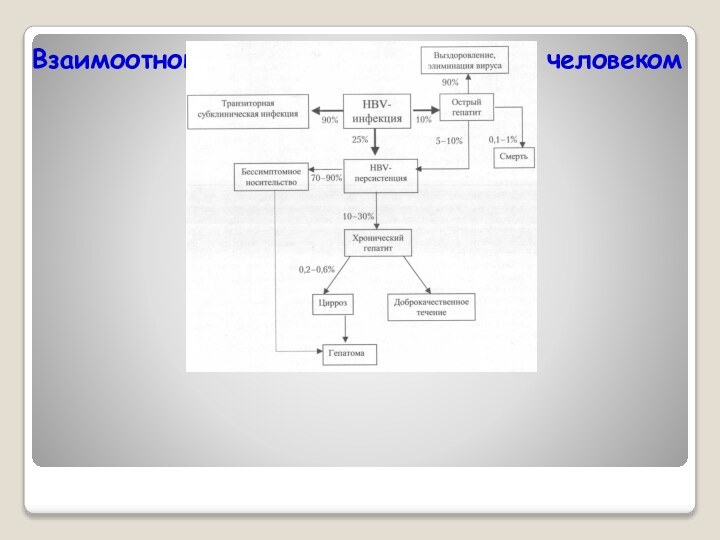
- 38. Взаимоотношения вируса гепатита В с человеком
- 39. Лабораторные исследованияОбязательные методы обследования: Клинический анализ крови:
- 40. - синдром цитолиза: повышение содержания АЛТ, АСТ;-
- 41. Дополнительные методы обследования:Анализ кала: снижение содержания или
- 42. Инструментальные исследованияОбязательные методы обследования: УЗИ печени и
- 43. Микробиологическая диагностикаМатериал: кровь, слюна, желчь. Вирусологический метод:
- 44. Диагностические маркеры гепатита В
- 45. Исходы вирусных гепатитовВыздоровление с полным восстановлением структуры
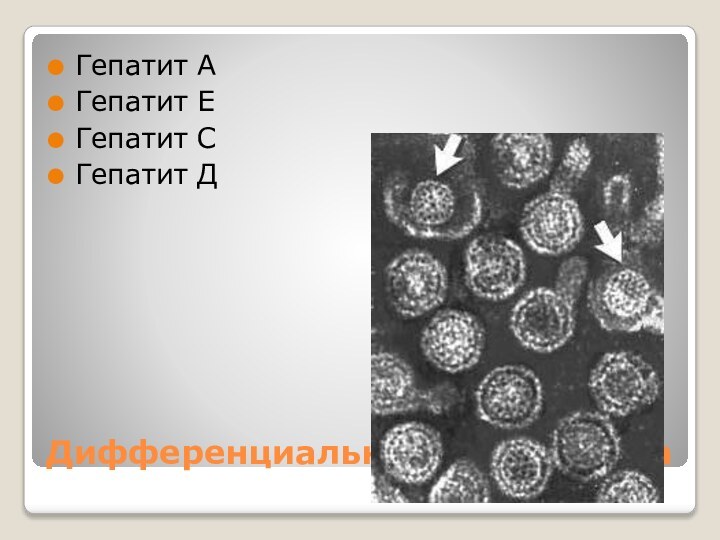
- 46. Дифференциальная диагностикаГепатит АГепатит ЕГепатит СГепатит Д
- 47. Лечение (легкая форма)Базисная терапия- режим - постельный
- 48. Лечение (среднетяжелая форма)Базисная терапияПероральная дезинтоксикация в обеме
- 49. Лечение (тяжелая форма без гепатодистрофии)Базисная терапияДезинтоксикация в/в
- 50. Лечение (фульминантная форма)Режим – строгий постельныйДиета №
- 51. Лечение (фульминантная форма)При отечно-асцитическом синдроме – коррекция
- 52. 9. Антибактериальная терапия (предупреждение инфекционных осложнений10. Промывание желудка и высокая очистительная клизма11. Препараты лактулозы
- 53. Лекарственная терапия:Острые вирусные гепатиты: лечение преимущественно симптоматическое
- 54. Вакцинация против гепатита В показана всем новорожденным
- 55. Применение вакцины против гепатита ВКурс вакцинации состоит
- 56. Диспансерное наблюдениеПервый диспансерный осмотр проводят не позже
- 57. Скачать презентацию
- 58. Похожие презентации
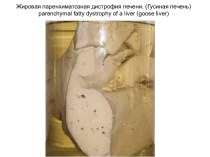
Гепатита В-острое или хроническое заболевание печени, вызываемое ДНК-содержащим вирусом, проявляющийся повышенным уровнем печеночных трансаминаз, и сопровождающийся болевым , диспептическим, интоксикационным и холестатическим синдромами.











































Слайд 3
АКТУАЛЬНОСТЬ
Ведущая причина заболеваний печени и первичного рака печени
Ежегодная
причина смерти 1-1,5 млн. человек
90% новорожденных, матери которых болели
гепатитом В , носители HbS-антигенаВысокая контагиозность
Слайд 4
Этиология
Возбудитель– ДНК-вирус из семейства Hepadnaviridae. Геном HBV представлен
неполной двухнитевой кольцевой молекулой ДНК. Выделяют 9 генотипов вируса
(от A до H). Вирус устойчив во внешней среде.
Слайд 5
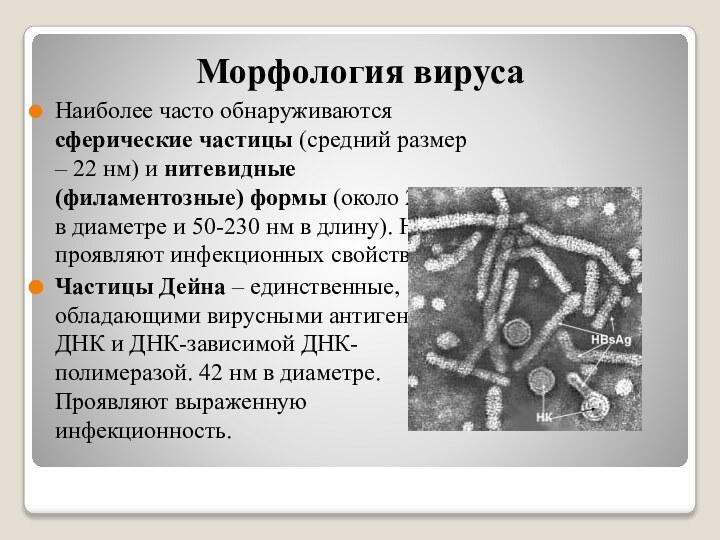
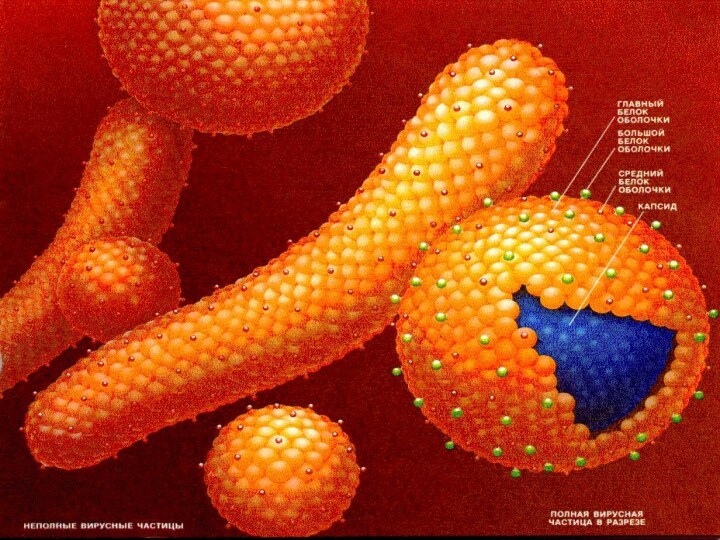
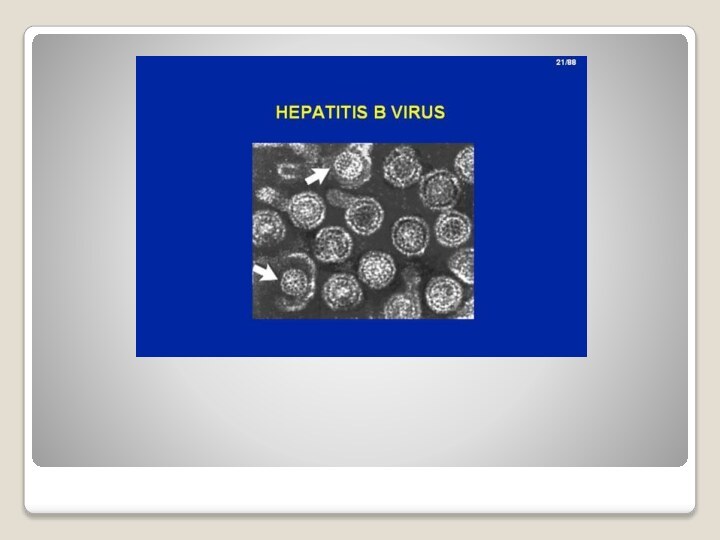
Морфология вируса
Наиболее часто обнаруживаются сферические частицы (средний размер
– 22 нм) и нитевидные (филаментозные) формы (около 22
нм в диаметре и 50-230 нм в длину). Не проявляют инфекционных свойств.Частицы Дейна – единственные, обладающими вирусными антигенами, ДНК и ДНК-зависимой ДНК-полимеразой. 42 нм в диаметре. Проявляют выраженную инфекционность.
Слайд 7
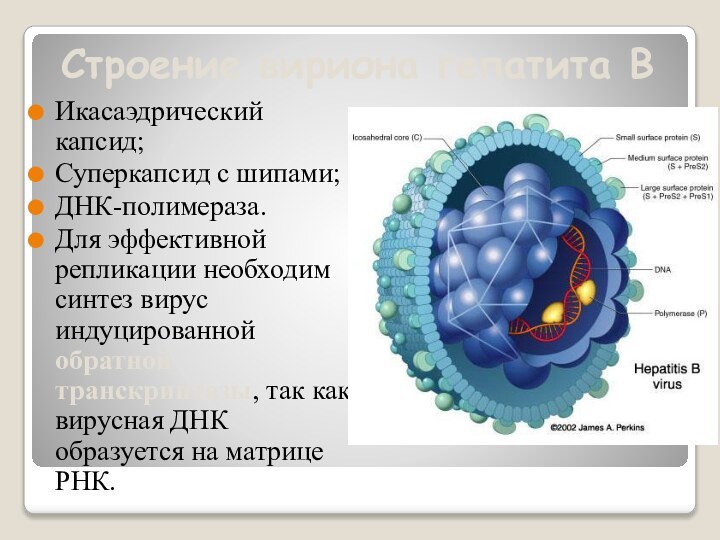
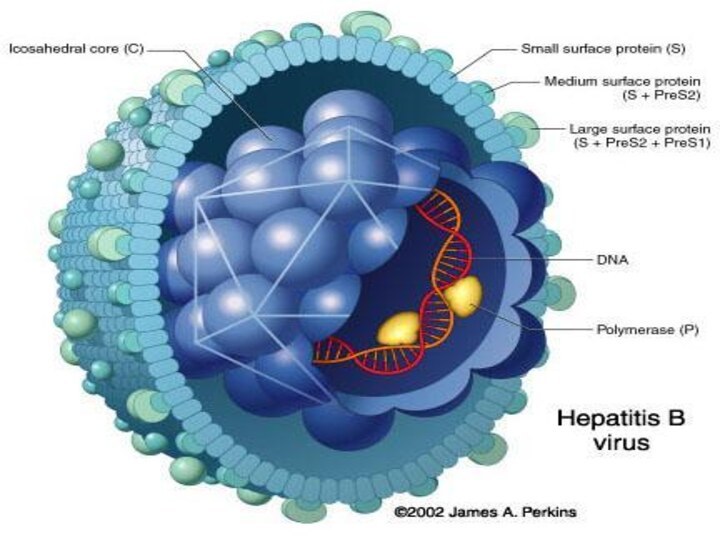
Строение вириона гепатита В
Икасаэдрический капсид;
Суперкапсид с шипами;
ДНК-полимераза.
Для эффективной
репликации необходим синтез вирус индуцированной обратной транскриптазы, так как
вирусная ДНК образуется на матрице РНК.
Слайд 8
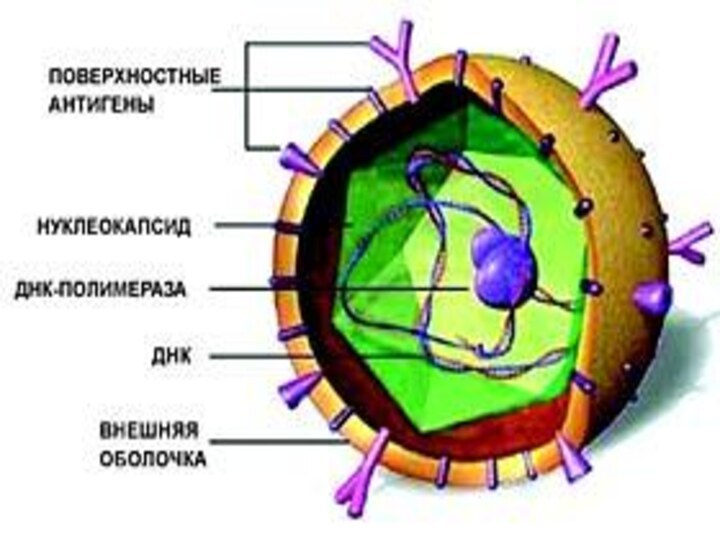
Антигены вируса гепатита В
HВсAg: ядерный, сердцевинный антиген,
имеющий белковую
природу
∙ HВеAg-трансформированый HВсAg ( АГ инфекциозности);
∙ HВsAg- поверхностный АГ, образующий поверхностную оболочку частицы Дейна.
Слайд 9
Культивирование вируса гепатита В
Единственная культура – это органная
культура ткани печени человека. Используется культура клеток первичной гепатомы,
инфицированная HBV.Единственное чувствительное животное – шимпанзе, но заболевание у него протекает без выраженной клинической картины.
Слайд 13
ЭПИДЕМИОЛОГИЯ
Источником инфекции являются больные любой формой инфекции,
а также вирусоносители
Слайд 14 Основной путь передачи – парентеральный (инъекционный, гемотрансфузионный), а
так же через поврежденные слизистые оболочки и кожные покровы.
Слайд 15
МЕХАНИЗМ ПЕРЕДАЧИ
Естественный:
Вертикальный (наблюдается обычно либо в случае
заболевания матери в III триместре беременности, либо если мама
носитель HBs Ag),Половой,
Бытовой (возможен только при тесном контакте при этом распространение инфекции способствует скученность, низкий санирно-гигиенический уровень жизни)
Слайд 16
Факторами передачи являются кровь и её препараты,
содержащие вирус. Заражение возможно при использовании без надлежащей стерилизации
шприцев, при оперативных вмешательствах, лечении зубов, заборе крови, эндоскопическом исследовании.
Слайд 20
Классификация
Форма болезни
1. Типичный
Периоды болезни:
- Инкубациионный
- Преджелтушный
- Желтушный- Востановительный (реконвалисценции)
2. Нетипичный
безжелтушный гепатит
субклинический (инапарантный) гепатит
холестатический гепатит
Слайд 22
Легкая форма
Субфебрильная температура
Слабо выраженные симптомы интоксикации
Незначительная желтушность
Незначитеное увеличение
печени
Общий билирубин повышается до 85 мкмоль/л,
Незначительное увеличение тимоловой
пробы Активность трансаминаз повышается в 5-10 раз
Течение болезни циклическое и доброкачественное
Продолжительность желтушной фазы 7-10 дней
Размеры печени нормализуют за 25-35 дней
Слайд 23
Среднетяжелая форма
Умеренные симптомы интоксикации (до 10-14 дня болезни)
Желтушность
кожи – от умеренной до значительной (2-3 недели)
Увеличенная печени
(+2-5 см), болезненная, край плотныйЧасто увеличение селезенки
Уменьшение диуреза
Общий билирубин - 85-200 мкмоль/л, непрямой до 50 мкмоль/л
Протромбиновый индекс снижен (60-90 %)
Увеличение тимоловой пробы
Поднятие активности трансаминаз в 10-15 раз
Функция печени нормализуют на 40-60 день болезни
Слайд 24
Тяжелая форма
Выраженные симптомы интоксикации (апатия, заторможенность, анорексия,
рвота, брадикардия)
Выраженая желтуха (интоксикация может наростать)
Увеличенная, болезненная печень, расширение
селезенкиГеморрагические высыпания сыпь
Уменьшение диуреза
Общий билирубин больше 200 мкмоль/л, непрямой больше 50 мкмоль/л
Протромбиновый индекс снижен до 50-60 %
Повышение активности Alt, Ast в 15-30 раз
Продолжительность желтушной фазы 2-3 недели
Размеры печени нормализуют за 40-60 дней
Слайд 26
Патогенез
внедрение возбудителя
фиксация на гепатоците и проникновение внутрь
клетки.
размножение вируса и выделение его на поверхность гепатоцита, а
так же в кровьвключение иммунологических реакций, направленных на элиминацию возбудителя
поражение других органов и систем
Формирование иммунитета, освобождение от возбудителя, выздоровление или дальнейшее разрушение клеток печени происходит под влиянием Т-лимфоцитов(киллеры).
-хронизация процесса.
Слайд 27
Патогенез
Вирус гепатита В не оказывает цитопатогенного действия на
гепатоциты, их повреждение связано с иммунопатологическими реакциями, возникающими на
вирусные антигены и аутоантигены. При заражении HBV в гепатоцитах происходит репликация ДНК HBV, синтез HBsAg, HBeAg, HBcorAg. Репликация вируса возможна и вне печени. HBsAg и HBcorAg выявлены в макрофагах, клетках половых, слюнных желез, щитовидной железы, поджелудочной железы, костном мозге. Прогрессирование хронического гепатита связано с репликацией вируса, поддерживающей иммуновоспалительный процесс.
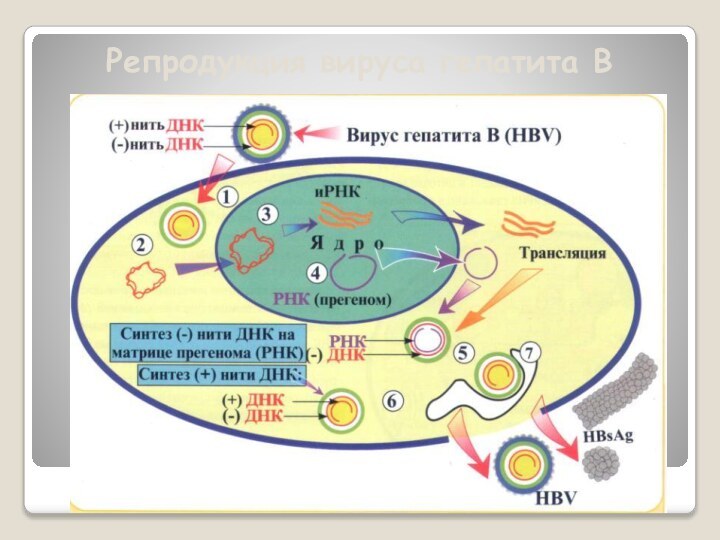
Слайд 29
Клиническая картина:
Инкубационный период продолжается 60-180 дней, чаще 2-4
мес.,в редких случаях укорачивается до 30-45 дней или удлиняется
до225 дней.Клиника отсутствует, но в конце инкубации в крови обнаруживается высокая активность печеночно-клеточных ферментов и выявляются маркеры активно текущей инфекции HBsAg, HBeAg, анти-HBcIgM
Слайд 30 Преджелтушный период: продолжается 3-15 сут и характеризуется симптомами
интоксикации (лихорадка, общая слабость, вялость, апатия, раздражительность, нарушение сна,
снижение аппетита),артралгиями, болями в правом подреберье. В некоторых случаях наблюдают кожную сыпь. В последние 1-2 дня периода происходят обесцвечивание кала и потемнение мочи.
Изменения в крови не характерны, можно отметить небольшой лейкоцитоз, небольшой лимфоцитоз, СОЭ в пределах нормы.
В конце периода отмечено увеличение размеров печени, иногда селезенки, повышение АлАТ, АсАТ.
Слайд 31 Желтушный период продолжается от 10-14 до 30-40 дней.
Синдром интоксикации усиливаются. У больных отмечается повышение температуры тела,
тошнота, рвота, боли в животе, слабость, снижение аппетита, чувство тяжести или боли в правом подреберье.Желтуха нарастает постепенно в течении 5 – 7 дней, иногда до 2 недель, она может варьировать от слабо-желтого (лимонного) до зеленовато-желтого цвета. Степень выраженности желтухи и её оттенок связаны с тяжестью заболевания и развития синдрома холестаза.
Увеличивается в размерах печень, край её уплотняется и отмечается болезненность. Селезенка увеличена при тяжелых случаях и при длительном течении болезни.
Синдрои Джанноти-Крости. Появляется брадикардия, снижение АД, ослабление сердечных тонов. При тяжелых формах развиваются угнетение ЦНС различной степени выраженности, диспепсический, геморрагический синдромы. В периферической крови-снижение эритроцитов, при тяжелых формах-анемия
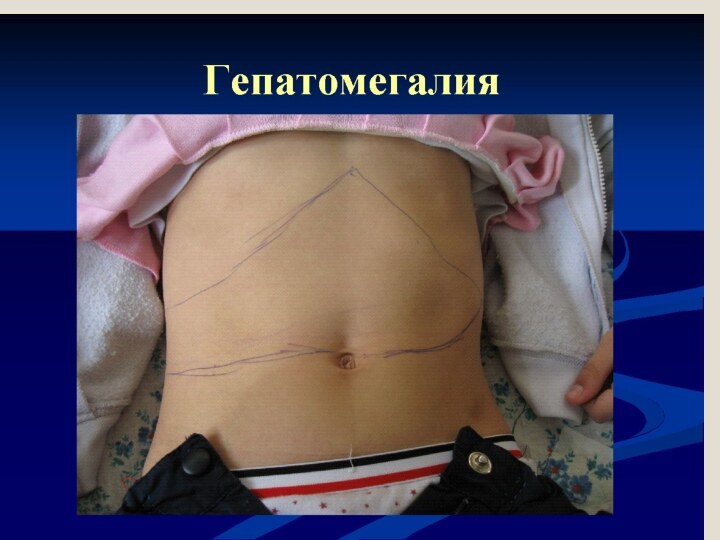
Слайд 36 Период реконвалесценции начинается после исчезновения желтухи и заканчивается
после полного клинико-лабораторного разрешения заболевания, что обычно происходит через
2- 3 месяца после его начала.С исчезновением желтухи дети становятся активными, у них восстанавливается аппетит, жалоб нет, но у половины больных сохраняется гепатомегалия, а у 2/3-незначительная гиперферментемия.
В сыворотке крови-анти Hbe, анти- HBc IgG и нередко анти- HВs
Слайд 37
Злокачественная форма (фульминантная)
Сокращение продромального периода
Резкое ухудшение
состояния ребенка при появлении желтухи
выраженный интоксикационный синдром
геморрагический синдром
(рвота «кофейной гущей»)тихикардия
эмоциональные нарушения: сонливость днем, безсонница ночью
в стадии прекомы – нарушения ориентации, сопор, психомоторное возбуждение
в стадии комы – ступор
Уменьшение размеров печени
Лабораторные тесты: анемия, нейтрофильный лейкоцитоз, тромбоцитопения, ускорение СОЕ, гипербилирубинемия, билирубин-ферментная диссоциация, снижение протромбина, фибриногена
Слайд 39
Лабораторные исследования
Обязательные методы обследования:
Клинический анализ крови: возможны
повышение СОЭ, лейкопения, лимфоцитоз, при фульминантной форме ОВГ –
лейкоцитоз.Общий анализ мочи: при ОВГ и обострении ХВГ возможно появление жёлчных пигментов (преимущественно прямого билирубина), уробилина.
Биохимический анализ крови:
Слайд 40
- синдром цитолиза: повышение содержания АЛТ, АСТ;
- синдром
холестаза: повышение содержания общего билирубина, холестерина, ЩФ, γ-глутамилтранспептидазы, обычно
наблюдают при желтухе;- синдром мезенхимального воспаления: повышенное содержание иммуноглобулинов, повышение тимоловой пробы, снижение сулемовой пробы;
- синдром печеночно-клеточной недостаточности: снижение протромбинового индекса, концентрации альбумина в сыворотке крови, холестерина, общего билирубина: выявляют при тяжелых формах ХВГ.
Слайд 41
Дополнительные методы обследования:
Анализ кала: снижение содержания или отсутствие
стеркобилина из-за прекращения поступления жёлчи в кишечник; появление стеркобилина
в кале в желтушный период ОВГ – свидетельство разрешения желтухи.Концентрация в крови α-фетопротеина (скрининг гепатоцеллюлярной карциномы). Это исследование необходимо проводить в динамике.
Слайд 42
Инструментальные исследования
Обязательные методы обследования:
УЗИ печени и селезёнки:
характерно повышение эхогенности паренхимы, уплотнения по ходу сосудов печени;
Биопсия печени необходима для оценки степени поражения печени.Дополнительные методы обследования:
КТ органов брюшной полости;
ФЭГДС.
Слайд 43
Микробиологическая диагностика
Материал: кровь, слюна, желчь.
Вирусологический метод:
● ДНК вируса в ПЦР.
Серологический метод: определение: HВsAg,
HВeAg; АТ к HВsAg, HВeAg и HВcorAg и IgМ к HВcorAg в реакциях: ИФА, РНГА, РИА.
Слайд 45
Исходы вирусных гепатитов
Выздоровление с полным восстановлением структуры печени.
выздоровление
с остаточными фиброзами.
формирование различных осложнений со стороны желчных путей
и гепатодуоденальной зоны.формирование хронического гепатита.
Слайд 47
Лечение (легкая форма)
Базисная терапия
- режим - постельный до
исчезновения симптомов интоксикации; - полупостельный до нормализации самочуствия, уменьшения
желтухи и нормализации лабораторны показателей- диетотерапия – стол №5, 5а.
Слайд 48
Лечение (среднетяжелая форма)
Базисная терапия
Пероральная дезинтоксикация в обеме 40-50
мл/кг (5% р-р глюкозы, мин. вода) с обязательным контролем
водного балансаЭнетросорбенты – 1-2 недели (при холестатическом варианте)
В период реконвалисценции – желчегонные препараты: cholagon, allocholum, cholenzynum, galstena, hepabene.
Слайд 49
Лечение (тяжелая форма без гепатодистрофии)
Базисная терапия
Дезинтоксикация в/в крапельное
введения растворов в обеме 50-100 мл/кг (5% р-р глюкозы,
0,9% р-р NaCl, альбумин 5 мл/кг)Энетросорбенты – 2-3 недели
Препараты лактулозы – в возрастной дозе 10-14 дней
При наличии холестаза – дезоксихолиевая кислота 10г/кг, препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк) 10-12 мг/кг и Гептрал (20-25 мг/кг) 2- 3 недели (при затяжном течении 3-6 мес)
Преднизолон – при угрозе развития фульминантной формы и у детей 1 года (неблогоприятных) в дозе 1-3 мг/кг/с в 4 приема на протяжении 7-10 дней
Слайд 50
Лечение (фульминантная форма)
Режим – строгий постельный
Диета № 5,
5а с ограничением белков до 40% в сутки
Катетеризация сосудов
и назначение:Преднизолона 10-15 мг/кг/с каждые 4 часа без ночного перерыва
Дезинтоксикационная терапия в обеме 50-100 мл/кг (5% р-р глюкозы, 0,9% р-р NaCl, альбумин) под контролем диуреза
Экстракорпоральные методы детоксикации при неэффективности терапии (плазмофорез)
Гипербарическая оксигенация
Слайд 51
Лечение (фульминантная форма)
При отечно-асцитическом синдроме – коррекция электролитного
баланса и белкового состава крови
Калий-сохраняющие диуретики (верошпирон, триампур, спиринолактон)
Свежезамороженная
плазма 10 мл/кг (источник факторов сворачиваемости крови)Гепарин 100-300 ЕД/кг при угрозе ДВС-синдрома
Ингибиторы протеолиза (трасилол, контрикал, гордокс) в возрастных дозах при развитии ДВС-синдрома
Слайд 52
9. Антибактериальная терапия (предупреждение инфекционных осложнений
10. Промывание
желудка и высокая очистительная клизма
11. Препараты лактулозы
Слайд 53
Лекарственная терапия:
Острые вирусные гепатиты: лечение преимущественно симптоматическое –
дезинтоксикационная инфузионная терапия, энтеросорбенты, урсодезоксихолевая кислота при выраженном холестазе,
в тяжёлых случаях – ГКС.Хронический вирусный гепатит В:
Интерферон альфа в дозе 5 млн МЕ/сут подкожно или 10 млн МЕ 3 раза в неделю в течение 4-6 месяцев.
- Пэгинтерферон альфа-2а (ПЕГАСИС) доза 180 мкг, подкожно 1 раз в неделю. Продолжительность лечения – 1 год.
- Ламивудин назначают по 100 мг/сут перорально. Продолжительность курса лечения – 1 год.
Слайд 54 Вакцинация против гепатита В показана всем новорожденным и
детям до 12 лет, а также подросткам и взрослым
из группы риска.Иммуноглобулин против гепатита B (ИГГВ) — немедленная иммунизация, которая защищает от ВГВ, если была введена в течение 48 часов после возможного инфицирования. Тем
не менее, это дорогостоящая процедура, а ее действие длится около 3–6 месяцев
Слайд 55
Применение вакцины против гепатита В
Курс вакцинации состоит из
трех внутримышечных введений вакцины по следующим схемам:
●Стандартная: 1-ая
доза – в выбранный день; 2-ая – доза месяц спустя; 3-я – через 6 месяцев после первой дозы (0-1-6).● Экстренная: 1-ая доза – в выбранный день; 2-ая доза – месяц спустя; 3-я доза – через три месяца после 1 дозы (0-1-3).
Слайд 56
Диспансерное наблюдение
Первый диспансерный осмотр проводят не позже чем
через месяц после выписки из стационара, последующие - через
3, 4,6 мес. При отсутствии жалоб и объективных отклонений от нормы реконвалесцентов снимают с диспансерного учета, в противном случае их продолжают обследовать 1 раз в месяц до выздоровления.Детей с нарастающими клинико-лабораторными измененями, а также с обострениями заб-я или подозрением на формирование хр.гепатита повторно госпитализируют для уточнения диагноза и продолжения лечения.
Диспансерное наблюдение показано детям, получившим трансфузии препаратов крови. Срок наблюдения-6мес.после последней гемотрансфузий