- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Кордарон – ассоциированные заболевания щитовидной железы
Содержание
- 2. Кордарон. Общие положения. Кордарон ( Амиодарон)
- 3. Механизм действия и эффектыАнтиаритмическое действие препарата обусловлено
- 4. Побочные эффекты кордаронаСо стороны нервной системы (головная
- 6. Синтез тиреоидных гормонов.
- 7. Синтез гормонов осуществляется в клетках щитовидной железы.
- 8. Метаболизм тиреоидных гормонов
- 9. КордаронТироксин
- 10. Механизмы изменения функции щитовидной железыВысокая йодная нагрузка
- 11. Амиодарон-индуцированные тиреопатии: 1. Амиодарон-индуцированный гипотиреоз.2. Амиодарон-индуцированный тиреотоксикоз: - тип I; - тип II.
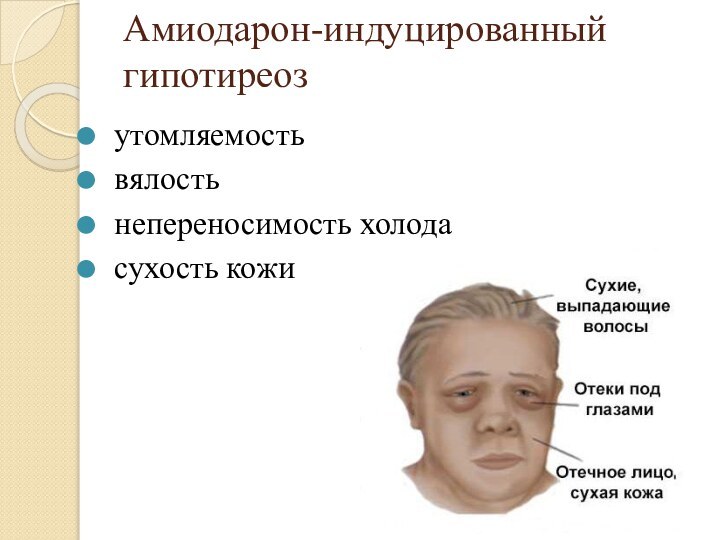
- 12. Амиодарон-индуцированный гипотиреоз утомляемость вялость непереносимость холода сухость кожи
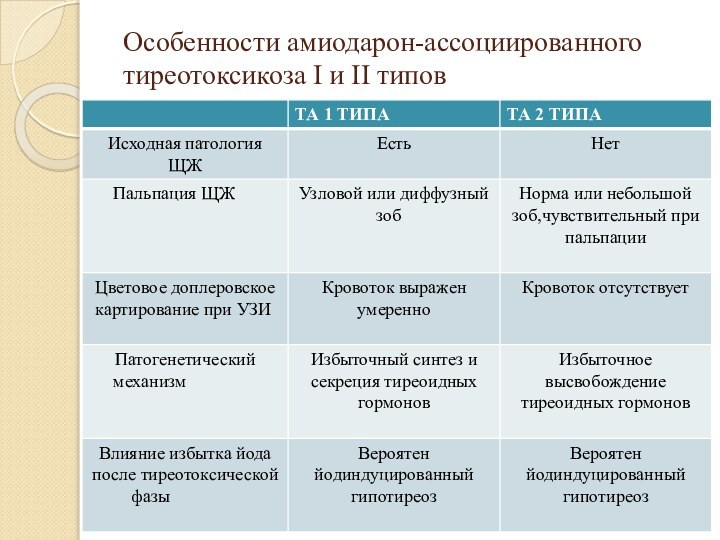
- 13. Амиодарон - ассоциированный тиреотоксикоз 1 типаРазвивается в
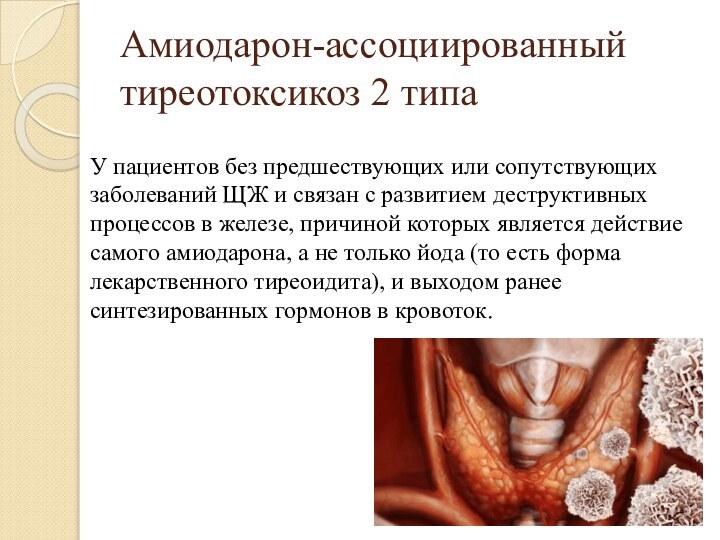
- 14. Амиодарон-ассоциированный тиреотоксикоз 2 типа У пациентов без
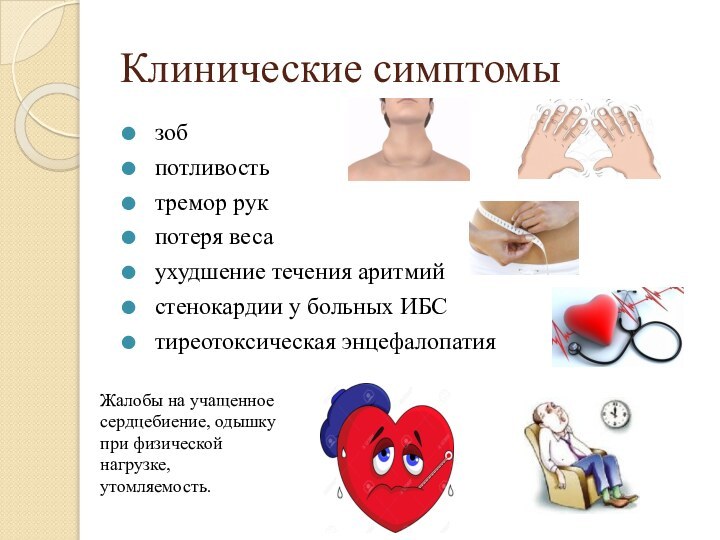
- 15. Клинические симптомы зоб потливость тремор рук потеря
- 16. Диагностика1. Анамнеза: - наличие заболеваний ЩЖ; -
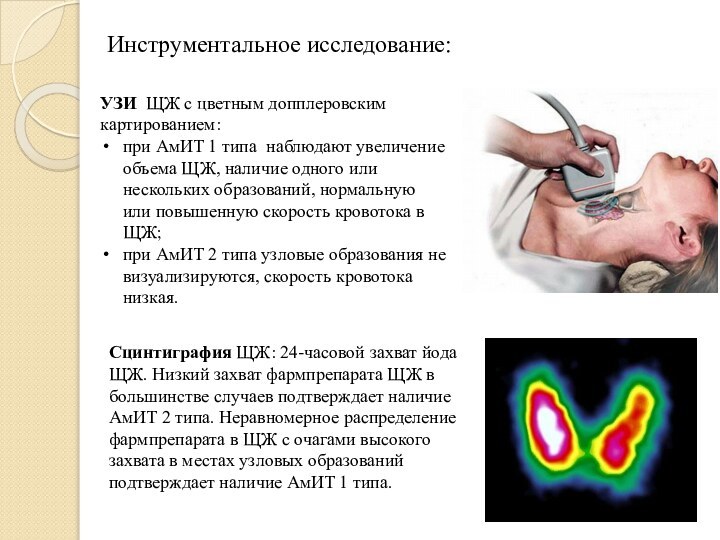
- 17. Инструментальное исследование:УЗИ ЩЖ с цветным допплеровским картированием:при
- 18. Меры предупрежденияСогласно последним рекомендациям перед началом терапии
- 19. Особенности амиодарон-ассоциированного тиреотоксикоза I и II типов
- 20. ЛечениеАмиодарон-индуцированный гипотиреоз: левотироксин (начинают с минимальной дозы 12,5–25 мкг/сут, которую постепенно увеличивают)
- 21. Фармакотерапия, кроме тиреостатиков, включает бета-блокаторы, при этом
- 22. Радикальные методы леченияК сожалению, стойкая ремиссия заболевания
- 23. Клинический примерГ. Петр Иванович, 70 лет, находился
- 24. Гормоны 20.03.17.: ТТГ – менее 0,005 мкМЕ/мл
- 25. Рекомендации:Наблюдение эндокринолога, терапевта по месту жительстваСоблюдение диеты
- 26. ЗаключениеТаким образом, лечение амиодароном может осложниться дисфункцией
- 27. Скачать презентацию
- 28. Похожие презентации
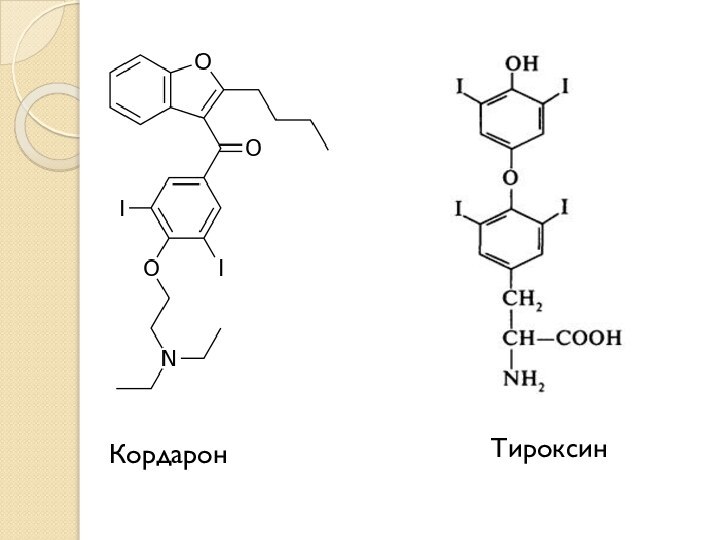
Кордарон. Общие положения. Кордарон ( Амиодарон) – антиаритмическое средство класса III, обладающее a- и b- адреноблокирущей активностью, свойствами препаратов класса I (блокада натриевых каналов) и БКК и использующееся для лечения различных типов сердечной аритмии, как













Слайд 3
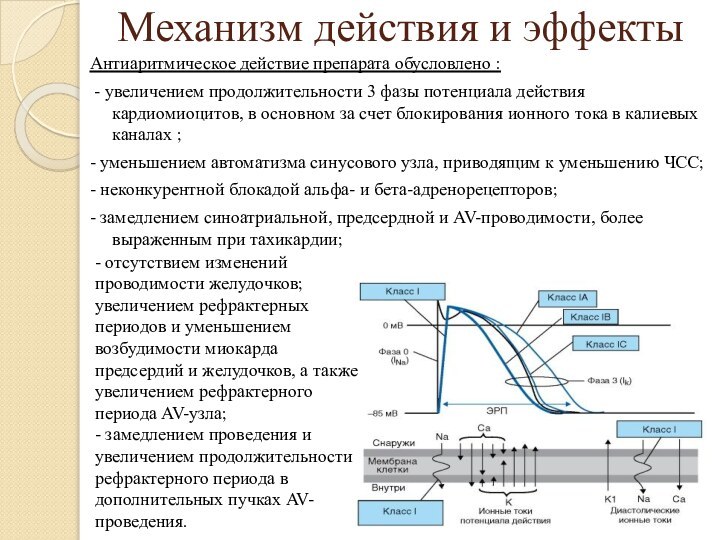
Механизм действия и эффекты
Антиаритмическое действие препарата обусловлено :
- увеличением продолжительности 3 фазы потенциала действия кардиомиоцитов, в
основном за счет блокирования ионного тока в калиевых каналах ;- уменьшением автоматизма синусового узла, приводящим к уменьшению ЧСС;
- неконкурентной блокадой альфа- и бета-адренорецепторов;
- замедлением синоатриальной, предсердной и AV-проводимости, более выраженным при тахикардии;
- отсутствием изменений проводимости желудочков; увеличением рефрактерных периодов и уменьшением возбудимости миокарда предсердий и желудочков, а также увеличением рефрактерного периода AV-узла;
- замедлением проведения и увеличением продолжительности рефрактерного периода в дополнительных пучках AV-проведения.
Слайд 4
Побочные эффекты кордарона
Со стороны нервной системы (головная боль,
слабость, головокружение, депрессия, ощущение усталости, парестезии, слуховые галлюцинации, тремор, нарушение памяти, сна, экстрапирамидные
проявления, атаксия, неврит зрительного нерва)Со стороны органов чувств (увеит, отложение липофусцина в эпителии роговицы, микроотслойка сетчатки).
Со стороны сердечно-сосудистой системы (синусовая брадикардия, AV блокада, при длительном применении — прогрессирование хронической сердечной недостаточности, тахикардия типа «пируэт», усиление существующей аритмии или её возникновение)
Со стороны дыхательной системы( кашель, одышка, интерстициальная пневмония или альвеолит, фиброз легких, плеврит, при парентеральном применении — бронхоспазм, апноэ (у больных с тяжелой дыхательной недостаточностью).
Со стороны пищеварительной системы (тошнота, рвота, снижение аппетита, притупление или потеря вкусовых ощущений, ощущение тяжести в эпигастрии, боль в животе, запоры, метеоризм, диарея, при длительном применении — токсический гепатит, холестаз, желтуха, цирроз печени)
Аллергические реакции (кожная сыпь, фотосенсебилизация)
Со стороны обмена веществ( гипотиреоз, гипертиреоз)
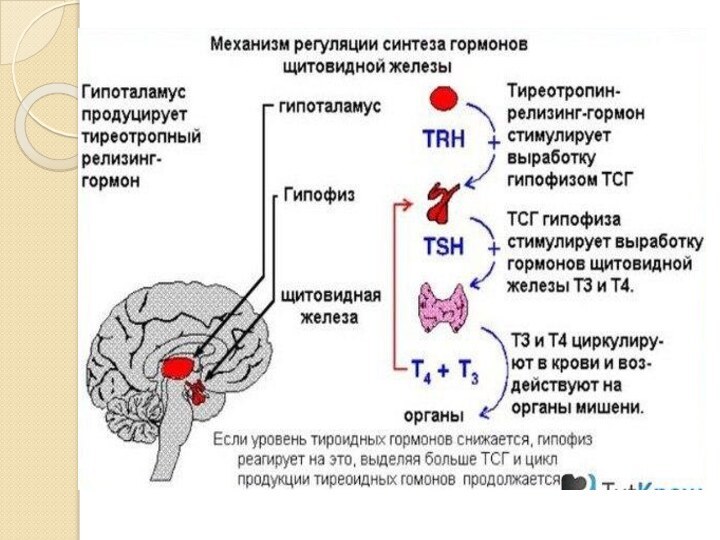
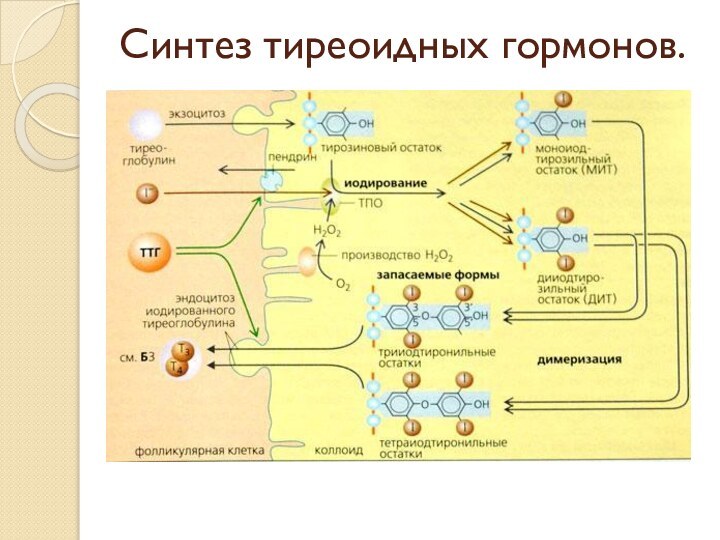
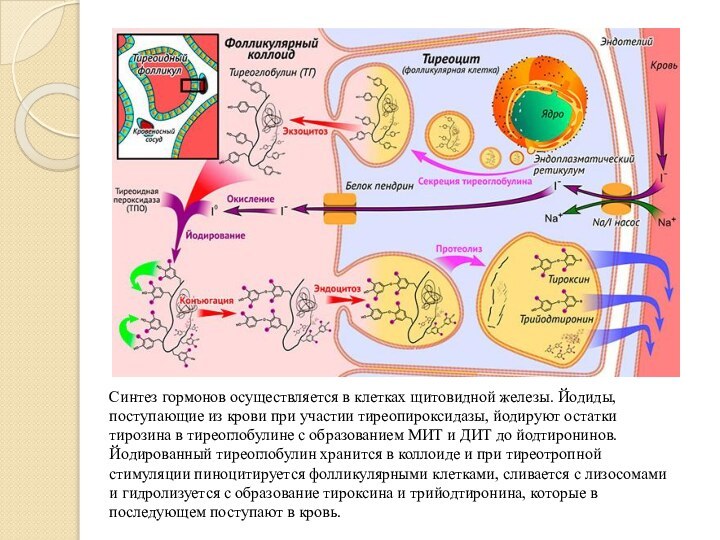
Слайд 7 Синтез гормонов осуществляется в клетках щитовидной железы. Йодиды,
поступающие из крови при участии тиреопироксидазы, йодируют остатки тирозина
в тиреоглобулине с образованием МИТ и ДИТ до йодтиронинов. Йодированный тиреоглобулин хранится в коллоиде и при тиреотропной стимуляции пиноцитируется фолликулярными клетками, сливается с лизосомами и гидролизуется с образование тироксина и трийодтиронина, которые в последующем поступают в кровь.
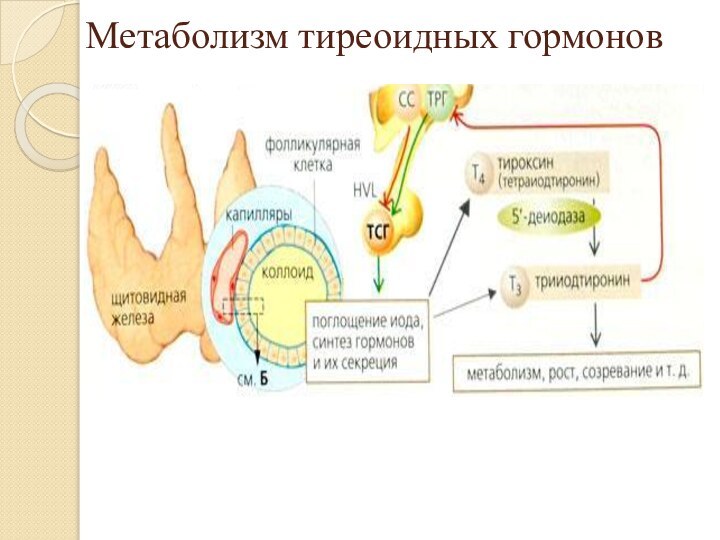
Слайд 10
Механизмы изменения функции щитовидной железы
Высокая йодная нагрузка (1
таблетка амиодарона в дозе 200 мг вызывает повышение концентрации
йода в плазме в 40 раз) вызывает защитное подавление образования и выделения Т4 и Т3 (эффект Wolff-Chaikoff) в течение первых двух недель после начала лечения амиодароном.Амиодарон ингибирует 5’-монодейодиназу I типа и подавляет превращение Т4 в трийодтиронин (Т3) в периферических тканях, в основном щитовидной железе, а также снижает клиренс Т4 и обратного Т3
Амиодарон ингибирует гипофизарную 5’-дейодиназу II типа, что приводит к снижению содержания Т3 в гипофизе и повышению сывороточной концентрации тиреотропного гормона (ТТГ) по механизму обратной связи.
Амиодарон блокирует поступление тиреоидных гормонов из плазмы в ткани, в частности печень. При этом снижается внутриклеточная концентрация Т4 и, соответственно, образование, Т3.
Дезэтиламиодарон – активный метаболит амиодарона – блокирует взаимодействие Т3 с клеточными рецепторами.
Амиодарон и дезэтиламиодарон могут оказывать прямое токсическое действие на фолликулярные клетки щитовидной железы.
Слайд 11
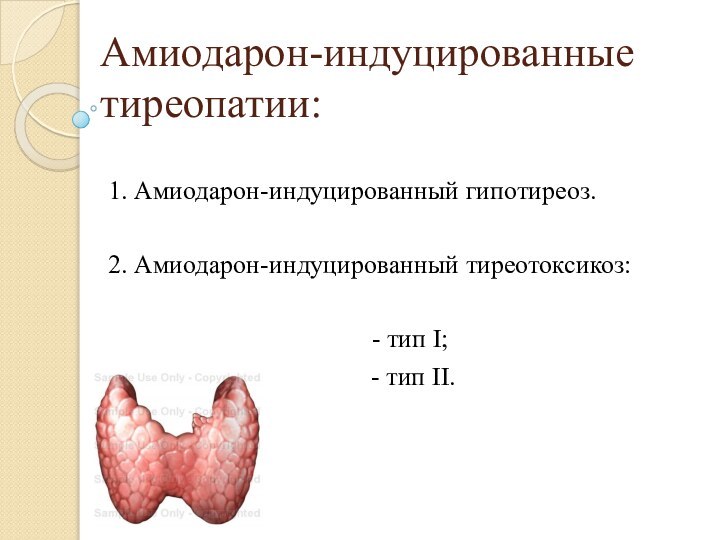
Амиодарон-индуцированные тиреопатии:
1. Амиодарон-индуцированный гипотиреоз.
2. Амиодарон-индуцированный тиреотоксикоз:
-
тип I;
- тип II.
Слайд 12
Амиодарон-индуцированный гипотиреоз
утомляемость
вялость
непереносимость холода
сухость
кожи
Слайд 13
Амиодарон - ассоциированный тиреотоксикоз 1 типа
Развивается в основном
у лиц с исходной патологией в ЩЖ, включая узловой
зоб, автономию или субклинический вариант диффузного токсического зоба.Аналогичен феномену йодиндуцированного тиреотоксикоза, который встречается у лиц с эндемическим зобом при длительном приеме йода.
Йод, высвобождаемый из препарата, приводит к повышению синтеза тиреоидных гормонов в существующих зонах автономии в железе.
Слайд 14
Амиодарон-ассоциированный тиреотоксикоз 2 типа
У пациентов без предшествующих
или сопутствующих заболеваний ЩЖ и связан с развитием деструктивных
процессов в железе, причиной которых является действие самого амиодарона, а не только йода (то есть форма лекарственного тиреоидита), и выходом ранее синтезированных гормонов в кровоток.
Слайд 15
Клинические симптомы
зоб
потливость
тремор рук
потеря веса
ухудшение течения аритмий
стенокардии у больных ИБС
тиреотоксическая энцефалопатия
Жалобы
на учащенное сердцебиение, одышку при физической нагрузке, утомляемость.
Слайд 16
Диагностика
1. Анамнеза:
- наличие заболеваний ЩЖ;
- развитие
симптомов амиодарон - индуцированного тиреотоксикоза характерно в любое время
от начала терапии амиодароном и даже через 18 месяцев после ее отмены;- появление рефрактерности к антиаритмической терапии может быть ранним признаком манифестации АмИТ.
2. Физикального обследования:
- при АмИТ 1 типа возможно наличие зоба и экзофтальма; при пальпации наличие узлового зоба;
- при АмИТ 2 типа ЩЖ мягко-эластичная, не увеличена.
3. Лабораторных исследований:
Гормональные исследования: определение содержания ТТГ и свободных Т4 и Т3 - характерно значительное снижение уровня.
Слайд 17
Инструментальное исследование:
УЗИ ЩЖ с цветным допплеровским картированием:
при АмИТ
1 типа наблюдают увеличение объема ЩЖ, наличие одного или
нескольких образований, нормальную или повышенную скорость кровотока в ЩЖ;при АмИТ 2 типа узловые образования не визуализируются, скорость кровотока низкая.
Сцинтиграфия ЩЖ: 24-часовой захват йода ЩЖ. Низкий захват фармпрепарата ЩЖ в большинстве случаев подтверждает наличие АмИТ 2 типа. Неравномерное распределение фармпрепарата в ЩЖ с очагами высокого захвата в местах узловых образований подтверждает наличие АмИТ 1 типа.
Слайд 18
Меры предупреждения
Согласно последним рекомендациям перед началом терапии амиодароном
следует провести УЗИ щитовидной железы, а также определить содержание
ТТГ, свободных Т4 и Т3, а также титр антител к ТПО. После того можно начинать прием препарата. На фоне данной терапии необходимо проверять уровень ТТГ каждые 6 месяцев. В случае, если ТТГ снизится менее 0,1 МЕ/л, необходимо оценивать концентрацию свободного Т4 и Т3. При показателях этих гормонов в пределах нормы терапия может быть продолжена, но контролировать функциональное состояние ЩЖ необходимо каждые 2-4 недели. При повышении концентрации тиреоидных гормонов, необходимо провести дифференциальную диагностику между 1 и 2 типами амиодарониндуцированного тиреоидита для выбора тактики лечения. Для этого проводят УЗИ, УЗ доплеровское картирование и сцинтиграфию ЩЖ.
Слайд 20
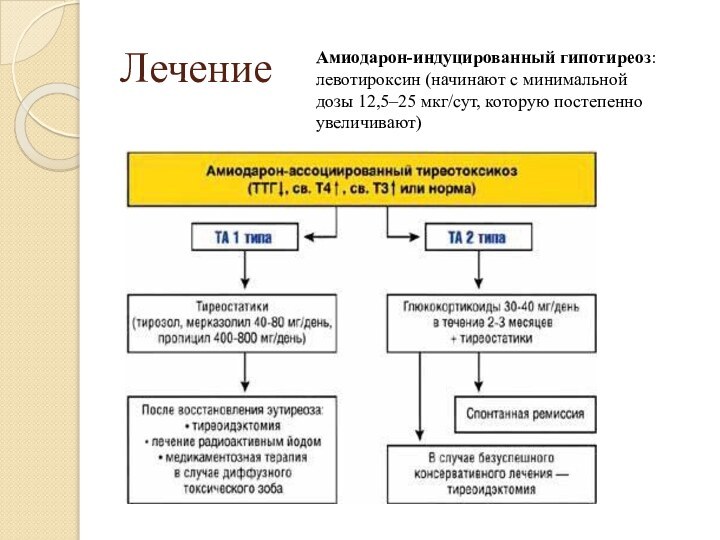
Лечение
Амиодарон-индуцированный гипотиреоз: левотироксин (начинают с минимальной дозы 12,5–25
мкг/сут, которую постепенно увеличивают)
Слайд 21 Фармакотерапия, кроме тиреостатиков, включает бета-блокаторы, при этом предпочтение
следует отдавать пропранололу, который снижает уровень Т3, тормозя периферическую
конверсию Т4 в Т3. Другие бета-блокаторы не более эффективны, чем пропранолол, а селективные (метопролол) менее предпочтительны, т.к. не снижают уровень Т3. Бета-блокаторы показаны при тахикардии даже на фоне сердечной недостаточности при условии, что тахкардия обусловлена тиреотоксикозом, а сердечная недостаточност – тахикардией.При тяжелом течении тиреотоксикоза показаны ГКС, которые (в относительно больших дозах) подавляют секрецию тиреоидных гормонов и тормозят превращение Т4 и Т3, продолжительность лечения 2-4 недель.
Слайд 22
Радикальные методы лечения
К сожалению, стойкая ремиссия заболевания при
консервативном методе лечения наблюдается в 40-50 % случаев при
болезни Грейвса и практически недостижима при узловом токсическом зобе. Из двух радикальных методов лечения (хирургический и терапия ) для пожилых больных с сопутсвующей кардиальной патологией методом выбора всех вариантов тиреотоксикоза является радиойодтерапия. Особенно она показана при функциональной автономии ЩЖ, поскольку при этом, в отличие от болезни Грейвса, просиходит селективная деструкция автономных очагов, после чего нормальные тиреоциты растормаживаются и начинают нормально функционировать, обеспечивая эутиреоидное состояние.Хирургическое лечение тиреотоксикоза(как операция, так и анестезиологическое пособие) у больных с кардиоваскулярной патологией сопряжено с высоким риском. При этом выполняют субтотальную струмэктомию, что позволяет практически исключить вероятность рецидива тиреотоксикоза, но, как правило требует в дальнейшем заместительной терапии тиреоидными препаратами.
Слайд 23
Клинический пример
Г. Петр Иванович, 70 лет, находился на
стационарном лечении в эндокринологичеком отделении ГБУЗ НОКБ им. Н.
А. Семашко с 10.03.17г по 27.03.17 г. с диагнозом:О.З.: 1.Сахарный диабет 2 типа. Целевой HвА1с<7,5%.
2. Кордарон индуцированный тиреотоксикоз 2 типа.
О.О.З.: Сенсорно-моторная полинейропатия верхних и нижних конечностей. Диабетическая нефропатия ХБП С1А2. Жировой гепатоз. Макроангиопатия: ХОЗАНК – атеросклероз сосудов нижних конечностей в стадии компенсации
С.З.: Смешанная (дисциркуляторная и постинсультная) энцефалопатия2 ст. с кохлеовестибулярными и эмоционально-волевыми нарушениями. ЖКБ: хронический калькулезный холецистит. ИБС: стенокардия напряжения III КФК, фибрялляция предсердий (CHA2DS2-VASc-4, HAS-BLED 1 балл) ХСН II А(II ФК).Гипертоническая болезнь III ст., риск 4. Ожирение II ст. Вертеброгенная люмбоишиалгия с мышечно-тоническими проявлениями. Хронический гастрит. Хронический слизисто-гнойный бронхит.
Слайд 24 Гормоны 20.03.17.: ТТГ – менее 0,005 мкМЕ/мл (0,4-4),
св Т4 – 100 пмоль/л (12-22) от 21.02.17 и
6.03.18, св Т4 от 20.03.17 – 60.6 пмоль/л, АТ к рецепторам ТТГ – 0,44 МЕ/л(0-1.75)Гликозилированный HвА1с от 13.03.17 – 5,8%
Глюкоза крови 14.03.17: 10-7-6,3-6,2 ммоль/л + самоконтроль
ОАК от 13.03.17: Hb -122г/л; Er – 4,3*10^12/л; СОЭ 14 мм/ч, Le – 6.79*10^8/л; Мо – 13,06%, Li – 38,5%, Эоз 4.24%, Базо – 0,97%, тромб – 276*10^9/л
Коагулограмма – 13.03.17: протромбиновое время 13,1 сек, ПТИ 76%, МНО 1,2, АЧТВ – 31,7 сек; Фибриноген 5,74 г/л
ЭКГ от 29.10.17: синусовый ритм с ЧСС 79 уд/мин, отклонение ЭОС влево. Нарушение проводимости по передней ветви ЛНПГ. Неполная блокада ПНПГ
УЗИ щитовидной железы от 16.03.17: Объем 15,1 куб.см, единичные узловые образования до 4 мм.
Проведенное лечение: стол 9(I), режим п/п, тирозол, омепразол, глюкофаж, дигоксин, беталок ЗОК, тулип, ксарелто, верошпирон, преднизолон, диабетон, инсулин, панангин
Слайд 25
Рекомендации:
Наблюдение эндокринолога, терапевта по месту жительства
Соблюдение диеты с
ограничением легкоусвояемых углеводов, жиров, подсчет ХЕ(8-10 ХЕ), самоконтроль глкемии,
ведение дневника самоконтроля, контроль гликозилированного гемоглобина А1с, липидов крови, моевины, креатинина 1 раз в 3 месяца, микроальбумина суточной мочи 1 раз в 6 месяцевГлюкофаж (сиофор) 850 мг 2 раза в день – утром в 22 ч, амарил 1 мг утром
Слайд 26
Заключение
Таким образом, лечение амиодароном может осложниться дисфункцией щитовидной
железы, особенно при наличии исходного ее поражения.
Перед началом
антиаритмической терапии необходимо определять функцию щитовидной железы и антитела к тиреопероксидазе и проводить ультразвуковое исследование.Во время лечения следует регулярно контролировать уровень ТТГ (дополнительно – при ухудшении течения аритмии).
Вопрос о возможности продолжения приема амиодарона при тиреотоксикозе решается индивидуально кардиологом и эндокринологом.





























