Слайд 2
Виды стволовой анестезии
Анестезия ствола второй ветви тройничного нерва
(n. maxillaris) в крылонебной ямке (Крыло-небная анестезия по Вайсблату)
небный (палатинальный) путь
бугорный (туберальный) путь
глазничный (орбитальный) путь
подскуло-крыловидный путь
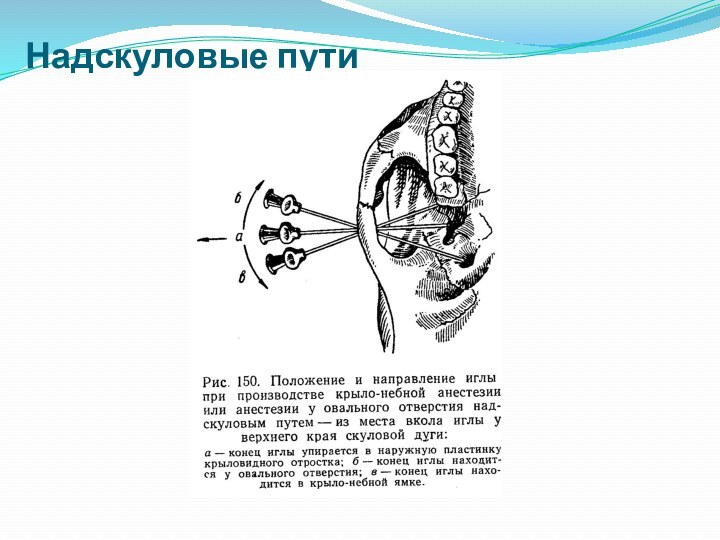
надскуловой путь
Анестезия ствола третьей ветви тройничного нерва (n. mandibularis) у овального отверстия.
Анестезия по Уварову.
Анестезия по Берше-Дубову.
Анестезии у овального отверстия по Вайсблату :
Подскуловой путь
Мандибулярный путь
Надскуловой путь
Глазничный путь
Анестезия второй и третьей ветвей тройничного нерва.
Анестезия по Вишневскому в модификации Дубова.
Анестезия по Вайсблату.
Блокада двигательных ветвей третьей ветви тройничного нерва
Анестезия по Берше.
Анестезия по Егорову.
Слайд 3
Блокада двигательных ветвей третьей ветви тройничного нерва
Анестезия
по Берше.
Анестезия по Егорову.
Слайд 4
Анестезия по Берше для устранения воспалительной контрактуры нижней
челюсти.
Техника анестезии.
Применяется
для устранения воспалительного сведения нижней челюсти.
Этот вид анестезии дает возможность выключить двигательные волокна третьей ветви тройничного нерва (жевательный, глубокие височные и крыловидные нервы)
Иглу вкалывают перпендикулярно коже под скуловой дугой на 2 см кпереди от козелка уха и, продвигая ее через полулунную вырезку нижней челюсти на глубину 2—2,5 см, вводят 3—4 мл 2% раствора новокаина. Анестезия наступает через 10 мин.
Слайд 5
Блокада по Егорову.
Анестезия позволяет блокировать жевательный

нерв и его двигательные ветви.
Депо из
раствора анестетика создается на уровне основания переднего ската суставного бугорка, у наружной поверхности подвисочного гребня, инфильтрируя клетчатку крыловидно-височного, крыловидно-нижнечелюстного пространств и подвисочной ямки. Именно там залегают двигательные ветви.
Техника анестезии.
Врач фиксирует дистальную фалангу 1 пальца левой руки на наружной поверхности головки нижней челюсти и суставного бугорка височной кости. Больного просят открыть и закрыть рот, сместить нижнюю челюсть в сторону. Таким образом определяют место вкола иглы, которое должно находиться на 0,5—1,0 см кпереди от суставного бугорка, под нижним краем скуловой дуги. Иглу продвигают под скуловой дугой несколько вверх (под углом 60—75° к коже) до наружной поверхности височной кости. Это расстояние фиксируют II пальцем правой руки и извлекают иглу на 0,5—1,0 см. Затем под прямым углом к поверхности кожи иглу погружают в мягкие ткани на отмеченную II пальцем глубину и вводят 2 мл раствора анестетика.
Слайд 6
Анестезия одновременно второй и третьей ветвей тройничного нерва.
Анестезия
по Вишневскому в модификации Дубова.
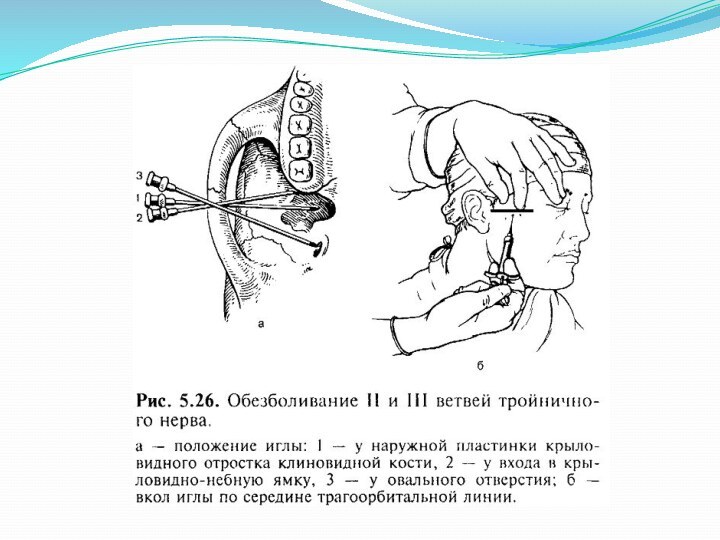
Анестезия по Вайсблату (подскуло-крыловидный путь)
Слайд 7
Способ ползучего инфильтрата по А.В.Вишневскому в модификации М.Д.
Дубова для одновременной анестезии второй и третьей ветвей тройничного
нерва.
Обезболивающий раствор вводят в подвисочную ямку, откуда он распространяется в крылонебную ямку, где проходит вторая ветвь тройничного нерва и располагается крылонебный узел. Одновременно раствор проникает к овальному отверстию и воздействует на третью ветвь тройничного нерва.
Слайд 8
Техника инъекции. Указательным пальцем левой руки ощупывают нижний
край скуловой дуги по направлению от височно-нижнечелюстного сустава кпереди,
находят угол, образованный задним краем скуловой кости и отходящим от него височным отростком. Здесь вводят надетую на шприц иглу длиной около 6 см. Постепенно выпуская раствор новокаина, ее продвигают кпереди, кверху и вглубь до упора в поверхность кости В этом месте вводят 10—12 мл 2% раствора новокаина. Обезболивание наступает через 6—8 мин и захватывает верхнюю и нижнюю челюсти.
Слайд 9
Анестезия по Вайсблату
Исследования С.Н.Вайсблата показали, что наиболее простым
и доступным ориентиром при блокаде второй и третьей ветвей
тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости.
Крыловидно-верхнечелюстная щель, которой крыловидно-небная ямка открывается кнаружи, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее. Для стволовой анестезии необходимо использовать иглу длиной 7—8 см.
Слайд 10
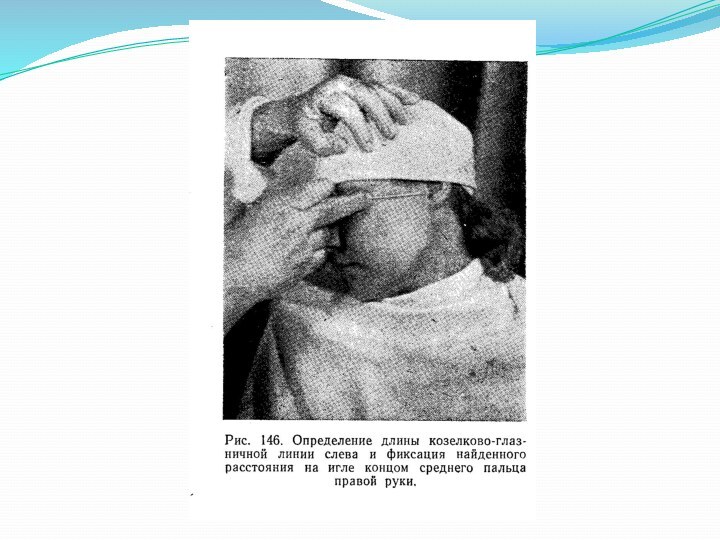
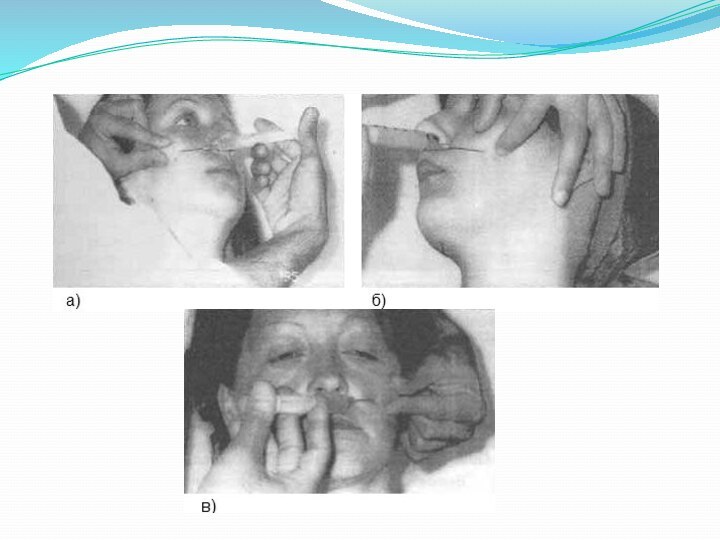
Техника инъекции.
Стерильной линейкой под скуловой дугой измеряют расстояние

от основания козелка ушной раковины до наружного края глазницы
у нижненаружного ее угла и отмечают середину этого расстояния на коже.
На иглу нанизывают стерильный стопер.
В отмеченной точке производят вкол иглы и продвигают ее перпендикулярно поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы стопером, его выводят примерно на половину отмеченного расстояния. Для анестезии второй ветви тройничного нерва иглу направляют кпереди под углом 20—25°, не изменяя ее положения в горизонтальной плоскости. Продвинув на глубину, которая была отмечена стопером, достигают входа в крылонебную ямку, где выпускают 8—10 мл 2% раствора новокаина. Зона обезболивания распространяется на соответствующую половину верхней челюсти.
При анестезии третьей ветви тройничного нерва, иглу под таким же углом на отмеченную глубину продвигают кзади. Для выключения болевой чувствительности здесь достаточно ввести 5—6 мл 2% раствора новокаина. Зона обезболивания охватывает соответствующую половину нижней челюсти и половину языка.
Слайд 11
Подскуловой способ раздельной анестезии второй и третьей ветвей
тройничного нерва (подскулокрыловидный по Вайсблату).
Слайд 13
Анестезия ствола третьей ветви тройничного нерва (n. mandibularis)
у овального отверстия.
Анестезия по Берше-Дубову.
Анестезия по Уварову.
Анестезии у
овального отверстия по Вайсблату :
Подскуловой путь
Мандибулярный путь
Надскуловой путь
Глазничный путь
Слайд 14
Анестезия по Берше-Дубову
М. Д. Дубов модифицировал способ
Берше для получениям анестезии нижнелуночкового нерва.
Техника.
Иглу вкалывают перпендикулярно коже под скуловой дугой на 2 см кпереди от козелка, уха и, продвигая ее через полулунную вырезку нижней челюсти на глубину 2—2,5 см, вводят 3—4 мл 2% раствора новокаина. При дальнейшем углублении на 3—3,5 см и введении здесь анестетика последний проникает к внутренней поверхности латеральной крыловидной мышцы (m. pterygoideus lateralis) и выключает нижнелуночковый и язычный нервы, которые располагаются почти рядом с этой мышцей.
Слайд 15
Анестезия по Уварову.
Для анестезии зоны,
иннервируемой нижнечелюстным нервом, В. М. Уваров предложил производить вкол
иглы под скуловой дугой на 2 см кпереди от козелка ушной раковины. Продвинув иглу в глубь мягких тканей так, чтобы она прошла через вырезку ветви нижней челюсти непосредственно перед мыщелковым отростком, и погрузив ее на глубину 4—4,5 см, достигают овального отверстия, где вводят 5—6 мл 2% раствора новокаина.
Слайд 16
Анестезия нижечелюстного нерва у овального отверстия мандибудярным путем.
На шприце с иглой длиной до 8
см и диаметром 0,8 см отмечают расстояние от места вкола (нижний край тела нижней челюсти на расстоянии 2 см от заднего края) до нижнего края скуловой дуги, определяя направление хода иглы, отклонение иглы кнутри. Производится вкол, далее поднимаются по внутренней поверхности ветви нижней челюсти. Пройдя 0,5-0,75 см кверху отклоняют иглу от ветви кнутри, по предварительно намечному углу. Продолжают вводить иглу до запланированной отметки в области нижнего края скуловой дуги. Вводят 3-5 мл анестетика. Наступает полная анестезия половины нижней челюсти .
Слайд 18
Глазничный путь.
Ориентиром целевого пункта является траго-орбитальная линия,длина

которой фиксируется на игле.
Место вкола на передней поверхности
нижнеглазничного края вблизи нижненаружного угла глазницы. Концом иглы поднимаются вверх, в сторону глазницы, и осторожно переходят с передней поверхности верхней челюсти через нижний край глазницы на нижнюю ее стенку. Тут же поднимают шприц немного вверх так, чтобы при продвижении иглы в глубь глазницы конец иглы имел контакт с костью (нижней стенкой глазницы) . На глубине 2—2,5 см от нижнего края глазницы игла теряет контакт с костью, что свидетельствует о проникновении ее через наружную (латеральную) часть нижнеглазничной щели в подвисочную ямку. Продолжая выпускать обезболивающий раствор, продвигают иглу вглубь, слегка вниз и с небольшим наклоном внутрь, попадают на наружную пластинку крыловидного отростка, по которой дают игле скользить назад, по направлению к овальному отверстию, находящемуся непосредственно у заднего края наружной пластинки. Исчезновение контакта иглы с костью крыловидного отростка свидетельствует о достижении иглой целевого пункта анестезии — овального отверстия.
Слайд 20
Анестезия ствола второй ветви тройничного нерва (n. maxillaris)
в крылонебной ямке
Крыло-небная анестезия по Вайсблату
небный (палатинальный)
путь
бугорный (туберальный) путь
глазничный (орбитальный) путь
подскуло-крыловидный путь
надскуловой путь
Слайд 21
Небный (палатинальный) путь крыло-небной анестезии.
Техника
крыло-небной анестезии небным путем.
Больной широко
открывает рот. Находят место вкола для анестезии у большого небного отверстия. Используется игла длиной до 5 см. Придав игле направление спереди и снизу назад и вверх, входим в большое небное отверстие и продвигаем через него иглу дальше в крыло-небный канал на глубину 2,5—3 см. При прохождении иглы через крыло-небный канал ощущается слабое сопротивление костных стенок, по которому мы и судим, что игла находится в канале. Убедившись, что мы находимся вне сосудов (обязательное проведение асипирационной пробы),выпускаем 1,5—2 мл обезболивающего раствора.
Через 10—15 минут наступает анестезия во всех областях иннервируемых верхнечелюстным нервом.
Слайд 23
Осложнения анестезии.
Поломка иглы от упора в
верхний костный выступ, попадание иглы через нижнеглазничную щель в
орбиту, ранение глазного яблока, зрительного нерва
Не очень глубокое продвижение инъекционной иглы в крылонебный канал всегда является наилучшей профилактикой против серьезных осложнений.
Слайд 24
Бугорный (туберальный) путь крыло-небной анестезии.
Место
вкола обрабатывается общепринятыми методами. Справа указательный палец левой руки
прощупывает переднюю поверхность скуло-альвеолярного гребня, а большой находится в области угла, который образован нижним краем скуловой кости и задней поверхностью скуло-альвеолярного гребня. Этими же пальцами растягивают кожу и прижимают мягкие ткани к верхней челюсти, позади гребня. Вкол иглы проводим с задней поверхности скуло-альвеолярного гребня и продвигаем иглу до кости, выпускаем немного анестетика и направляем иглу вдоль поверхности верхней челюсти вверх, вовнутрь и назад на глубину 2-2,5 см, выпускаем анестетик.
Слайд 27
Глазничный (орбитальный) путь крыло-небной анестезии

Техника
Нащупать указательным пальцем левой руки
нижнеглазничный край орбиты, фиксировать место вкола, которое находится медиальнее на несколько миллиметров середины нижнеглазничного края.
Шприцом с иглой длиной в 5—6 см сначала прокалывают кожу над костным участком передней поверхности нижнеглазничного края. При попадании иглой на кость — переднюю поверхность нижнеглазничного края — выпускают немного анестезирующего раствора для обезболивания указанного участка. Затем конец иглы передвигают вверх, переходят ею через нижнеглазничный край и после этого продвигают ее в глубь глазницы. При этом обязательно поднимают шприц вверх и заставляют иглу скользить по кости. При переходе иглой на нижнюю стенку глазницы, при продвижении ее вглубь, строго следят за тесным контактом конца иглы с костью, на всем протяжении выпуская небольшими порциями обезболивающий раствор, в результате чего отодвигаются вверх глазное яблоко, а также нервы и сосуды глаза. Иглу продвигают по нижней стенке в глубь глазницы на 3—3,5 см и выпускают окончательную порцию (2—3 мл) обезболивающего раствора.
Слайд 29
Осложнения анестезии.
Ранение глазного яблока, сосудов и
нервов, питающих и иннервирующих глаз, кровоизлияние в глазницу и
вызванная этим слепота, вследствие ранения крупной вены, участвующей в кровообращении зрительного нерва, ранение самого зрительного нерва, проникновение через верхнюю глазничную щель в кавернозный синус, внесение инфекции в глазницу, что чревато еще более серьезными последствиями ввиду широкого сообщения глазницы с основанием черепа и черепной коробкой.