Слайд 2
Роды являются сложным испытанием для рождающегося плода и
матери. Поэтому после появления ребенка специалисты нередко констатируют наличие
различных родовых травм и послеродовых нарушений у роженицы и новорожденного. В акушерстве и гинекологии различают материнский и детский родовой травматизм. К родовым травмам новорожденного относятся различные по характеру и выраженности повреждения периферической и центральной нервной системы, травмы костей и мягких тканей, внутренних органов.
В рамках данного обзора будут рассмотрены основные родовые травмы, встречающиеся у женщин.
Слайд 3
Общие причины родовых травм матери
Многообразие вариантов родовых травм

матери может вызываться различными механическими и гистопатическими причинами.
К механическим
факторам возникновения родовых травм относятся
бурная или дискоординированная родовая деятельность,
оказание оперативных пособий в родах (наложение щипцов, проведение вакуум-экстракции плода, ручного отделения последа, плодоразрушающих операций),
чрезмерная родостимуляция,
нерациональное ведение потужного периода,
неадекватная защита промежности и т. д.
Способствовать родовым травмам может переношенная беременность, поперечное положение плода, тазовое предлежание плода, преждевременные роды, узкий таз, многоводие, многоплодие, предлежание плаценты.
Гистопатические причины родовых травм обусловлены отягощенным акушерско-гинекологическим анамнезом роженицы. Так, причинами родовых травм матки могут служить оперативные вмешательства в прошлом (кесарево сечение, метропластика,консервативная миомэктомия, полная или частичная перфорация матки при аборте и др.), которые приводят к образованию рубца на матке и, как следствие, неполноценной сократительной способности миометрия в родах.
Вероятность возникновения травм родовых путей возрастает при наличии анатомических дефектов гениталий (внутриматочной перегородки, гипоплазии матки, двурогой матки), ригидности шейки матки у поздно первородящих, гиперантефлексии матки. Также родовые травмы могут быть обусловлены цервицитами,аденомиозом, эндометритами, кольпитами, пузырным заносом и хорионэпителиомой.
В этиопатогенезе родовой травмы чаще присутствуют несколько отягощающих факторов.
Слайд 4
Родовые травмы вульвы и влагалища
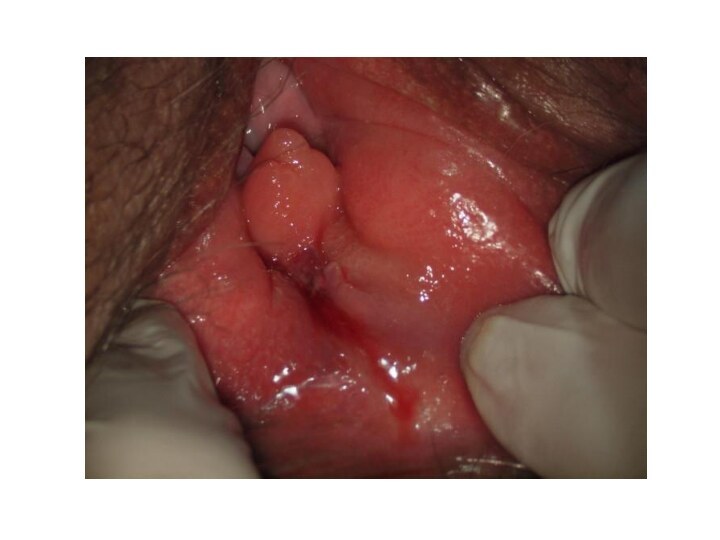
Гематомы вульвы и влагалища
Гематомы

вульвы и влагалища обусловлены растяжением и разрывом сосудов в
толще мягких тканей при неповрежденных покровах. При этом кровь, изливающаяся из поврежденного сосуда, скапливается в клетчатке и под слизистой, образуя гематому.
При родовых травмах мягких тканей в области вульвы и влагалища появляется опухоль сине-багрового цвета, размер которой может достигать головки новорожденного. Гематомы вызывают чувство дискомфорта (распирания, давления), болезненность. Большие прогрессирующие гематомы распространяются на клетчатку малого таза и могут сопровождаться развитием геморрагического шока. Мелкие кровоизлияния обычно самостоятельно рассасываются; при крупных гематомах возможно их нагноение.
Распознавание родовых травм мягких тканей происходит при наружном осмотре и гинекологическом исследовании.
Хирургическая тактика показана в отношении крупных (диаметром более 4-5 см) и прогрессирующих гематом. При этом ткани над гематомой вскрывают, удаляют скопившуюся кровь, выделяют и перевязывают кровоточащий сосуд, рану зашивают наглухо. При инфицированной гематоме ушивание раны не производится. При прогрессирующей гематоме иногда требуется чревосечение.
Слайд 6
Разрывы вульвы и влагалища
Родовые травмы вульвы и влагалища

наиболее часто встречаются у первородящих. Легкие трещины и надрывы
обычно протекают бессимптомно и не требуют вмешательства. Разрывы в области клитора, уретры, влагалища сопровождаются образованием гематом, массивным кровотечением, геморрагическим шоком.
Родовые травмы влагалища могут носить самопроизвольный и насильственный характер. В последнем случае причинами родовых травм служат различные акушерские операции. Разрывы влагалища могут происходить в его верхних, средних или нижних отделах; носить поверхностных или глубокий характер, достигая клетчатки малого таза и брюшной полости.
Родовые травмы тканей вульвы выявляются при осмотре. Для исключения внутренних разрывов необходим осмотр стенок влагалища с помощью зеркал.
Лечение родовых травм вульвы и влагалища исключительно хирургическое. После катетеризации мочевого пузыря металлическим катетером производят ушивание разрывов кетгутовыми швами. В постоперационном периоде назначается противомикробная терапия и влагалищные ванночки с антисептиками. Нераспознанные разрывы влагалища могут заживать неосложненно или инфицироваться. Глубокие разрывы впоследствии могут приводить к вторичной атрезии влагалища, диктуя необходимость выполнения вагинопластики.
Слайд 7
Влагалище широко раскрыть зеркалами, для чего вводится нижнее

зеркало, соблюдать правило введения боком, затем повернуть его вниз
и оттянуть промежность. Верхнее зеркало-подъемник также ввести с соблюдением правила. Осмотреть шейку матки, захватить края шейки двумя корцангами и последовательно перебирать их. Осмотреть по часовой стрелке шейку, определить разрыв и оценить степень разрыва, зеркала отдать ассистенту.
Оценка степени разрыва шейки матки:
I степени относят разрывы шейки матки с одной или двух сторон длиной не более 2 см
II степени — разрывы протяженностью более 2 см, но на 1 см не доходящие до свода влагалища
III степени — разрывы, доходящие до свода влагалища или переходящие на него.
Разрыв шейки матки III степени является показанием к ручному обследованию полости матки для исключения разрыва нижнего сегмента матки и ушивается в условиях операционной высококвалифицированным специалистом под общим обезболиванием
Шейка ушивается кетгутом. Первый шов накладывается отступя 0,5см. верх от угла раны. Остальные отдельные швы накладываются через 1 см. не прокалывая слизистую шейки матки. Нитки срезаются на 0,3см. Производится обработка влагалища антисептическим раствором.
Слайд 9
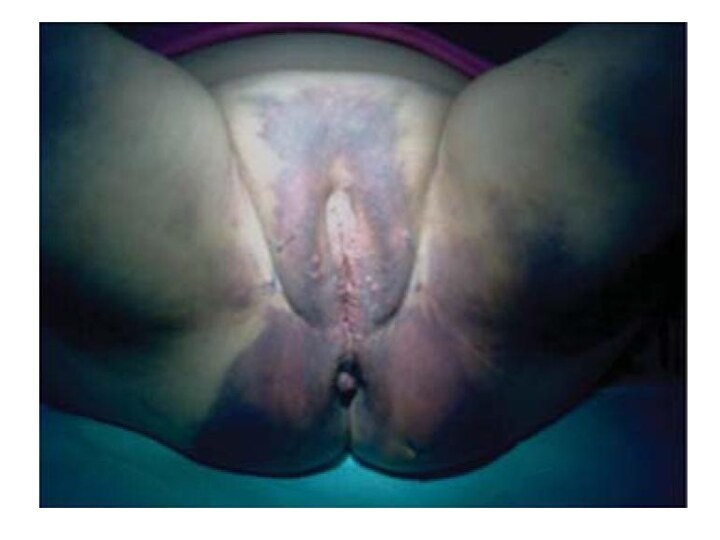
Родовые травмы промежности
К родовым травмам промежности относятся насильственные

или самопроизвольные разрывы кожи, клетчатки и мышечно-фасцильных тканей тазового
дна. Родовые травмы промежности встречаются у 7-15% рожениц, причем значительно чаще у первородящих. Разрывы промежности часто сочетаются с родовыми травмами влагалища.
Об угрозе родовой травмы промежности свидетельствуют выпячивание и цианоз тканей тазового дна, отечность и блеск тканей, трещины. При наличии угрозы родовой травмы промежности прибегают к срединному рассечению тканей – перинеотомии или боковому разрезу – эпизиотомии с последующим ушиванием.
Симптомы разрыва промежности
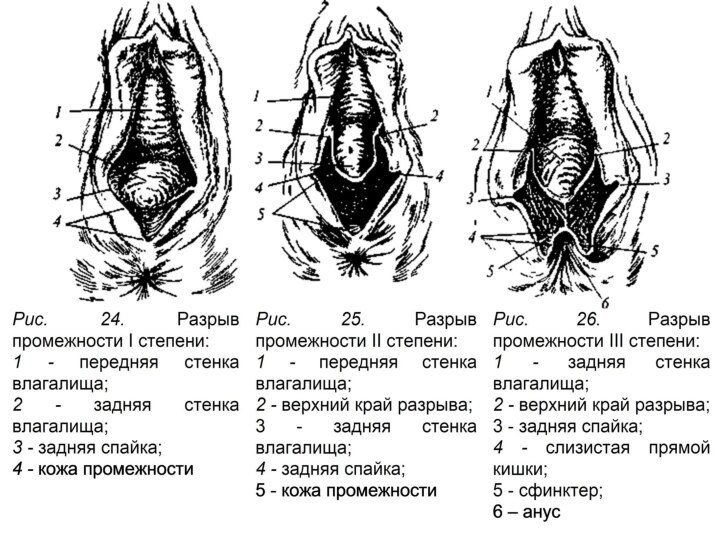
В зависимости от глубины родовой травмы выделяют 3 степени разрывов промежности.
При разрыве промежности I степени нарушается целостность кожи и подкожной клетчатки в области задней спайки. II степень разрыва промежности характеризуется дополнительными травмами мышц тазового дна (в т. ч., мышцы, поднимающей задний проход), задней или боковых стенок влагалища. При родовой травме промежности III степени к вышеперечисленным повреждениям присоединяется разрыв наружного сфинктера, а иногда и стенок прямой кишки.
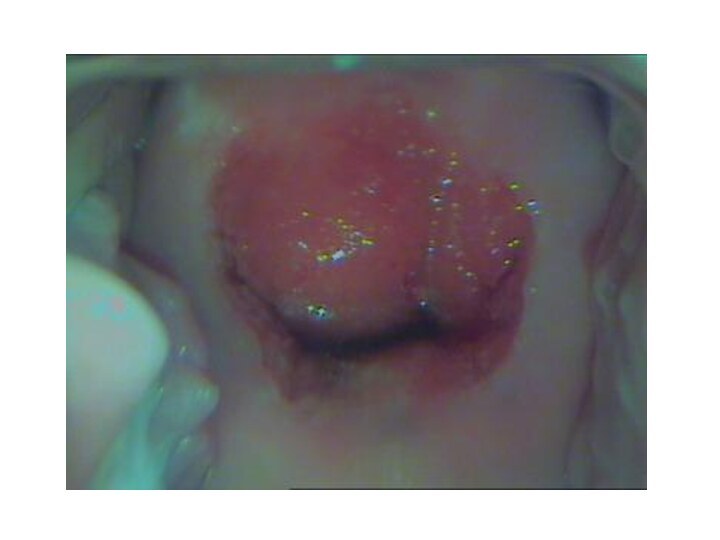
Родовые травмы промежности проявляются нарушением целостности тканей и кровотечением.
Диагностика и лечение разрывов промежности
Родовые травмы промежности распознаются после рождения плаценты. Для этого акушер-гинеколог разводит половую щель, осматривает стенки влагалища и шейку матки. Чаще повреждение промежности в родах происходит не по срединной линии, а экстрамедиально, однако встречается и центральный разрыв между задней спайкой и мышцей, поднимающей задний проход.
Восстановление целостности тканей промежности производится путем ушивания под местной инфильтрационной или общей анестезией. Отдельные кетгутовые швы накладываются на поврежденные стенки влагалища и прямой кишки, мышцы тазового дна, подкожную клетчатку и кожу промежности. В послеродовом периоде производится обработка швов, тщательный туалет раны после каждой дефекации и мочеиспускания, профилактика запоров.
Слайд 10
Оценка степени разрыва промежности:
- к разрывам I

степени относят разрывы кожи
промежности на небольшом протяжении задней спайки и нижней трети влагалища;
- к разрывам II степени — разрывы не только перечисленных тканей, но и мышц тазового дна, в основном мышцы, поднимающей задний проход (m. Levatorani), кроме сфинктера прямой кишки, который остается неповрежденным;
Обезболивание под местной инфильтрационной или внутривенной анестезией.
Техника восстановления промежности: первый шов необходимо наложить на верхний угол раны. В дальнейшем игла проводиться сквозь толщу ткани без проникновения на поверхность разрыва с обязательным подхватыванием дна раны. Расстояние между швами 1-1,5 см. Сосуды, которые значительно кровоточат, прошивают отдельно. При зашивании разрывов II степени необходимо захватить крутой иглой поврежденные m.Levatorani и соединить их ножки узловатыми швами. При глубоких разрывах швы лучше накладывать в два этажа, при этом погруженные швы накладываются на мышцы и фасции, а швы второго ряда- мышечно-слизистые. Задняя спайка и кожа промежности восстанавливается отдельными узловатыми швами.
Использованный материал утилизируется. Инструменты погрузить в емкость с дез. раствором. Перчатки снять, не выворачивая, и выбросить в емкость отходов класса «Б».
Слайд 12
Разрывы шейки матки
Данный тип родовой травмы встречается по

данным различных авторов у 3-60% рожениц. Разрывы шейки матки
(насильственные или самопроизвольные) по глубине повреждения делятся на 3 степени:
I – дефект не более 2 см; II - дефект более 2 см, но не доходящий до влагалищных сводов; III – дефект, доходящий до сводов и переходящий на них. Разрывы шейки матки обычно локализуются в боковых отделах, чаще слева.
Симптомы разрывов шейки матки
Родовые травмы шейки матки проявляются послеродовым кровотечением из влагалища после рождения последа и сокращения матки. Кровь, вытекающая из половых путей, имеет алый цвет, выделяется непрерывной струей или в виде большого количества сгустков при отсутствии наружных повреждений родовых путей. Иногда кровотечение бывает незначительным или совсем отсутствует. При повреждении ветвей маточных артерий наблюдается массивное излитие крови или образование гематом в парацервикальной клетчатке, клиника геморрагического шока.
Если разрывы шейки матки остаются нераспознанными, в дальнейшем это может привести к развитию послеродовой язвы,параметрита, пельвиоперитонита, самопроизвольным абортам, дисплазии шейки матки.
Диагностика и лечение разрывов шейки матки
Для распознавания родовых травм шейки матки всем родильницам необходимо проведение осмотра с помощью зеркал сразу после завершения родов, а также через 6-48 часов после уменьшения отека и растяжения тканей.
Обнаруженные разрывы шейки матки подлежат ушиванию сразу же или отсроченно, не позднее 2-х суток после родов. Швы на разрывы шейки накладывают через все слои тканей, начиная от верхнего угла дефекта в направлении наружного зева. Ввиду неблагоприятных условий (наличия лохий, отека, размозжения тканей) родовые травмы шейки матки нередко заживают вторичным натяжением.