Слайд 2
ХИРУРГИЯ
НОВОРОЖДЕННЫХ
Актуальность
За последние
10 лет в 5-6 раз увеличилось число новорожденных с
пороками развития, требующих хирургической коррекции
В структуре хирургической патологии новорожденных ведущее место (80%) занимают пороки развития
Среди детей с пороками развития, требующими экстренной хирургической помощи, около 30% пациентов имеют множественные аномалии
90% детей с пороками развития рождаются недоношенными
Слайд 3
Антенатальная диагностика и внутриутробные вмешательства
Методы диагностики:
Пренатальное УЗИ
Фетальная эхокардиография
МРТ плода
Амниоцентез
Биохимическое исследование
крови из сосудов пупочного бассейна
Пробы хориогонических ворсин
Слайд 4
Пренатальная диагностика выявила «скрытую» летальность при таких пороках
как:
Врожденная диафрагмальная грыжа
Двухсторонний гидронефроз
Крестцово-копчиковая тератома
Кистозные аденоматозные аномалии легких
Слайд 5
Сроки возможной эхографической визуализации некоторых ВПР
Акрания – 11
неделя
Вентрикуломегалия – после 14
Цефалоцеле – 13
Расщелена губы и неба
– 14
Диафрагмальная грыжа – 11
ВПС – 10
Эктопия сердца с 26 нед
Атрезия пищевода – 14
Омфалоцеле – 13
Гидронефроз – 10
Мегалоцистис – 13
Агенезия почек 19-20
Поликистоз почек – 24-28
Полидактилия - 13
Слайд 6
Показания к операции
Течение и патофизиология заболевания хорошо известны
и понятны
Пренатальная диагностика имеет высокий уровень точности, позволяет исключить
другие аномалии и определить в каких случаях прогноз настолько плохой, что вполне оправдано внутриутробное вмешательство
Данная операция проводилась и при том успешно на моделях животных
Доказано, что при проведении подобных операций риск для матери допустимо низкий
Слайд 7
Показания к преждевременному родоразрешению дефектов для их коррекции
Ex uteri
Обструктивный гидронефроз
Гастрошизис или омфалоцеле с разрывом оболочек
Ишемия и
некроз кишечника в результате заворота
Мекониальная непроходимость
Комплекс аномалий, вызванный амниотическими перетяжками
Слайд 8
Врожденная кишечная непроходимость
Тип непроходимости
Внутренний:
Атрезия - два слепо заканчивающихся отдела соединены фиброзным шнуром. Проксимальный отдел расширен, гипертрофирован. Диаметр приводящего отдела увеличен в 5-6 раз
Непрерывность серозно-мышечного слоя сохранена, однако в просвете ее имеется мембрана (полная, неполная)
Наружный:
Кольцевидная поджелудочная железа в нисходящей части 12-перстной кишки
Неправильно расположенные сосуды брыжейки (верхне-брыжеечная артерия)
Спайки брюшины и слепой кишки при нарушении эмбрионального вращения «средней кишки»
Слайд 9
Классификация врожденной кишечной непроходимости
Высокая кишечная непроходимость
Причины:
Атрезия и стеноз 12-перстной кишки
Сдавление спайками, сосудами, высоко расположенной слепой кишкой, кольцевидной поджелудочной железой 12-перстной кишки
Заворот «средней кишки»
Синдром Ледда (вр. заворот в сочетании с высоким расположением слепой кишки и наличием тяжей брюшины, сдавливающих 12-перстную кишку)
Атрезия начальных отделов тощей кишки
Слайд 10
Клинические проявления высокой кишечной непроходимости
Постоянный и ранний симптом-
рвота (фонтаном,срыгивание, регургитация) с примесью желчи, кишечного содержимого
Стул- меконий
отходит малыми порциями. При заворотах меконий выделяется нормально до 4-5 дня жизни, затем становится скудным с примесью крови
Боль – отсутствует, появление схваткообразных болей свидетельствует о завороте , синдроме Ледда и странгуляционной непроходимости
Слайд 11
Атрезия 12-перстной кишки
(ниже большого дуоденального сосочка)
Начало заболевания с
первых суток жизни
Рвота - обильная зеленого цвета, усиливающая после
кормления
Стул – нет, обнаруживается слизь в прямой кишке
Симптомы со стороны живота: Вздут эпигастрий, нижняя половина живота запавшая, живот мягкий, безболезненный
Поведение ( состояние) ребенка спокойное эксикоз и токсикоз появляются со 2-х суток жизни
R – данные – наличие 2-х газовых пузырей и уровней жидкости, затемнение нижней половины живота
Лечение – оперативное а) иссечение мембраны; б) дуоденоеюностомия
Слайд 12
Атрезия 12-перстной кишки выше большого дуоденального сосочка
Начало заболевания
с первых суток жизни
Срыгивание и рвота молоком
Стул скудный зеленого
цвета
Вздутие в эпигастральной области после рвоты уменьшается, живот мягкий б/болезненный
Эксикоз выявляется с 3- суток жизни
R – данные – растянутый желудок отсутствие газа в петлях кишечника
Лечение – оперативное а) иссечение мембраны; б) гастроэнтеростомия
Слайд 13
Стеноз 12-перстной кишки
Начало – постепенное в течение первого
месяца жизни
Срыгивание, рвота различной интенсивности
Стул обычный, склонность к запорам
Вздутие
в эпигастральной области
Выражена гипотрофия
R- мегадуоденум: растянутая 12-перстная кишка с уровнем жидкости, замедлена эвакуация контраста
Лечение – оперативное а) иссечение мембраны; б) дуоденоеюностомия
Слайд 14
Заворот «средней кишки»
Острое начало на 3-5 день жизни
Сначала
срыгивание, затем рвота с желчью и зеленью
Стул с примесью
крови
Живот запавший
Приступы беспокойства, счотояние тяжелое, эксикоз, токсикоз, шок
R- дуоденостаз, скудное заполнение петель кишечника
Лечение оперативное – экстренное устранение заворота
Слайд 15
Синдром Ледда
Подострое с 4-5 суток жизни
Рвота частая с
примесью желчи
Стул скудный, затем отсутствует
Вздутие эпигастральной области
Беспокойство, прогрессирующий эксикоз,
токсикоз
R- дуоденостаз, расширение 12-перстной кишки
Операция по Ледду – расправление заворота, разделение спаек
Слайд 16
Атрезия тонкой кишки
Рвота со 2-х суток жизни
Обильная с
примесью желчи и зеленью
Отсутствует стул
Равномерное вздутие живота, видимая перистальтика,
пальпация болезненна
Состояние спокойное нарастание токсикоза и эксикоза
Повышенное газонаполнение петель тонкой кишки, наличие чаш Клойбера, нижняя часть брюшной полости затемнена
Энтероэнтероанастомоз
Слайд 17
Мекониевый илеус
Со 2-х суток жизни
Срыгивание, рвота с желчью
и зеленью
Отсутствует стул
Вздутие живота, пальпируются заполненные меконием петли тонкой
кишки
Беспокойство, стон, токсикоз, эксикоз
R- в большей части живота определяются чаши Клойбера
Т-образный анастомоз, ферментотерапия
Слайд 18
Логический подход диагностики при подозрении на кишечную непроходимость
у новорожденных (Jordan J., Weitzman M.d., 2009)
Признаки и симптомы:
Рвота
с примесью желчи - всегда признак патологии
Вздутие живота (ладьевидный живот)
Скудный мекониальный стул, его задержка или полное отсутствие
Многоводие у матери во время беременности
Синдром Дауна
Наследственный анамнез:
а. Болезнь Гиршпрунга
б. Диабет у матери
с. Атрезия тонкой кишки
Слайд 19
Исследование (логический подход)
В процессе обследования ребенка необходимо помнить
о не хирургическом генезе патологии:
Сепсис новорожденного
в сочетании с илеусом-наиболее важная
причина вздутия живота, рвоты с примесью желчи, которая не
требует хирургического лечения
Внутричерепные повреждения
1. Гидроцефалия
2. Субдуральная гематома
Пороки почек в сочетании с уремией
1. Агенезия почек
2. Поликистоз
3. Пороки верхних мочевых путей, сочетающиеся с
выраженным гидронефрозом
Слайд 20
Обзорная рентгенография органов брюшной полости
Наличие двух газовых пузырей
при дуоденальной непроходимости
Небольшое количество газа в начальных отделах тощей
кишки свидетельствует о тонкокишечной непроходимости
Слайд 22
Выраженное газонаполнение кишечника указывает на одну из форм
низкой кишечной непроходимости
Атрезия подвздошной кишки
Мекониальный илеус – обструкция дистальных
отделов кишки большим количеством мекония
Синдром мекониальной «пробки» - закрытие толстой кишки камнем из мекония
Синдром гипоганглиоза нисходящей толстой кишки
Болезнь Гиршпрунга – врожденный аганглиоз толстой кишки, начиная с уровня восходящей
Атрезия толстой кишки
Картина на рентгенограмме может быть неспецифичной в случае заворота кишечника при этом диагноз всегда должен рассматриваться при неукротимой рвоте у новорожденных
Кальцификаты – иногда во внутриутробном периоде развития меконий попадает и/или находиться в брюшной полости
Слайд 23
Ирригография поможет определить различные типы низкой кишечной непроходимости
Микроколон
– полная непроходимость тонкой кишки
Синдром мекониальной «пробки» - расширение
толстой кишки проксимальнее мегаколон
Болезнь Гиршпрунга – ирригография может быть диагностически значимой, но не во всех случаях у новорожденных
Синдром гипоганглиоза нисходящей толстой кишки – толстая кишка расширена до селезеночного угла, далее сужается
Слайд 25
Фиброэзофагогастродуоденоскопия
Метод выбора при диагностировании незавершенного поворота кишечника:
Мегадуоденум
– один из симптомов дуоденальной кишечной непроходимости
Слайд 26
Ректальная биопсия
Аспирационная биопсия слизистого и подслизистого слоев прямой
кишки – лучший тест для выявления болезни Гиршпрунга
Послойная биопсия
стенки прямой кишки на ранних сроках является обязательной для диагностики болезни Гиршпрунга т.к. позволяет диагностировать порок до развития осложнений в виде энтероколита
Аспирационная биопсия показана во всех случаях синдрома мекониальной «пробки» и гипоганглиоза нисходящей толстой кишки
Если биопсия не проводится, новорожденный должен быть обследован на наличие другой патологии желудочно-кишечного тракта
Слайд 27
Синдром гипоаганглиоза нисходящей толстой кишки
Функциональная непроходимость тостой кишки,
основной причиной которой является незрелость ганглиозных клеток толстого кишечника,
что может приводитьк кишечной непроходимости
Слайд 28
Заключение
При подозрении на кишечную непроходимость ребенок должен подвегнутся
логическому пошаговому обследованию
При полной кишечной непроходимости наличие кальцификатов на
рентгенограммах и/или низкой кишечной непроходимости с ирригографической картиной микроколона при незавершенном повороте кишечника (слепая кишка находится в эпигастрии или в левом квадранте живота)
На обзорной рентгенограмме признаки высокой кишечной непроходимости, но обнаруживается газ в дистальных отделах тонкого кишечника необходимо прибегнуть к ФЭГДС с одновременным выполнением ирригографии
Распознавание и лечение незавершеннго поворота кишечника, который часто сопровождается заворотом средней кишки, позволяет избежать массивной резекции кишки
Незавершенный поворот кишечника, болезнь Гиршпрунга должны быть выявлены до того как ребенок с необъяснимой рвотой и/или вздутием живота будет отправлен домой
Слайд 30
Инфузионная терапия
Физиологические потребности в жидкости новорожденных:
0-12 часов потребность
0
12-36 час - 20мл/кг
36-72 часа -
40 мл/кг
3-6 суток - 60-80 мл/кг
7-14 суток - 120-140 мл/кг
Слайд 31
Понятие атрезии пищевода
Тяжёлый порок развития, при котором верхний
отрезок пищевода заканчивается слепо; нижний отрезок органа чаще всего
сообщается с трахеей.
Часто атрезия пищевода сочетается с другими пороками развития – врождёнными пороками сердца, желудочно-кишечного тракта, мочеполовой системы и др.
В 5% случаев атрезия пищевода встречается при хромосомных болезнях.
Слайд 32
Классификация
1. аплазия пищевода(полное отсутствие пищевода – соединительнотканный
тяж)
2. изолированная форма АП(без трахеопищеводного свища, сопровождается большим диастазом
между сегментами)
3. изолированный трахеопищеводный свищ(без АП – 3%)
4. АП с трахеопищеводным свищем в дистальном сегменте
5. АП с трахеопищеводным свищем в проксимальном сегменте
6. АП с трахеопищеводными свищами в проксимальном и дистальном сегментах
Слайд 33
А. агенезия пищевода
Б. изолированная АП
В. АП с дистальным
ТПС
Г. Изолированный ТПС
Д. АП с проксимальным ТПС
Е. АП с
дистальным и проксимальным ТПС
Слайд 34
Диагностика АП
1. антенатальная(по результатам УЗИ)
- многоводие
- отсутствие визуализации
желудка
- определяется расширенный
проксимальный отдел пищевода
Слайд 35
Клиника АП
1. обильное и непрерывное выделение из носа
и рта пенистой вязкой слизи(«ложная гиперсаливация»)
2. приступы цианоза (после
отсасывания слизи цианоз и выделение слизи прекращается, затем приступы возобновляются)
3. пища и питье сразу выделяются обратно (после одного- двух глотков) при изолированной атрезии и вызывают поперхивание и приступы тяжелого кашля с нарушением дыхания и появлением цианоза
Слайд 36
Диагностика
Зондирование пищевода
(катетеризацию) пищевода резиновым
катетером № 8 –10 , который вводится через нос.
При атрезии катетер не удается провести глубже 10-12 см от края десен, так как он упирается в слепой отрезок атрезированного пищевода. При наличии пищеводно-трахеального свища катетер не удается провести в желудок.
Слайд 37
Достаточно информативной является проба по Elephant . сущность
пробы заключается в том , что в катетер, находящийся
в пищеводе и проведенный до упора, с помощью шприца вводят воздух в количестве 10-15 см . При атрезии вдуваемый воздух тут же с шумом выходит обратно через рот и нос больного.
Слайд 38
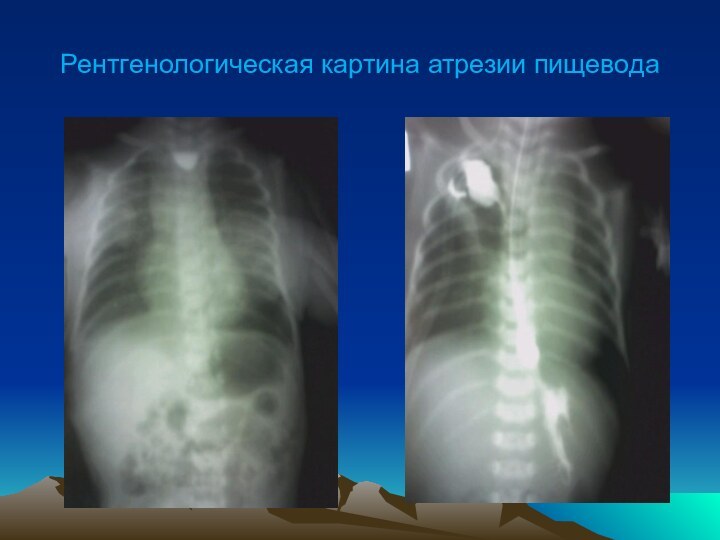
Окончательная диагностика атрезии пищевода и уточнение ее формы
возможны с помощью рентгенологического исследования с использованием в качестве
контрастного вещества йодолипол (количество йодолипола не должно превышать 2 мл).
При наличии пищеводно – трахеального свища в нижнем отрезке пищевода обнаруживается воздух в желудке и кишечнике.
В последующем производят контрастное исследование пищевода обязательно в вертикальном положении. Рентгеновские снимки делают в прямой и боковой проекциях.
После окончания рентгенологического исследования контрастное вещество тщательно отсасывают .
Для уточнения диагноза необходимо применение эзофагоскопии, трахеобронхоскопии .
Слайд 39
Рентгенологическая картина атрезии пищевода
Слайд 42
В родильном доме должна быть начата предоперационная подготовка,
включающая:
1. аспирацию содержимого рото – носоглотки каждые 15 –
20 мин.
2. дачу кислорода.
3. полное исключение кормления через рот.
4. транспортировка должна быть выполнена специализированной бригадой в максимально короткий срок.
5. при явных признаках аспирации , нарушении дыхания , а тем более при пневмонии или ателектазе необходимо как можно раньше прибегать к прямой ларингоскопии с катетеризацией трахеи и аспирации.
6. При неэффективности последней под наркозом проводят бронхоскопию или интубацию трахеи с тщательной аспирацией содержимого.
7. Больного помещают в кувез, где обеспечиваются непрерывная подача кислорода, аспирация содержимого ротоглотки , согревание.
8. Назначают инфузионную, антибактериальную, симптоматическую терапию.
Слайд 43
Инфузионная терапия
Физиологические потребности в жидкости новорожденных:
0-12 часов потребность
0
12-36 час - 20мл/кг
36-72 часа -
40 мл/кг
3-6 суток - 60-80 мл/кг
7-14 суток - 120-140 мл/кг
Слайд 44
Принципы хирургического лечения атрезии пищевода
Своевременная постановка диагноза
Комплексная предоперационная
подготовка и транспортировка ребенка с момента постановки диагноза
Выбор способа
хирургической коррекции атрезии пищевода в зависимости от формы атрезии пищевода и состояния больного
Слайд 45
Методы хирургической коррекции атрезии пищевода
При наиболее частой форме
атрезии с дистальным трахеопищеводным свищем у больных с малым
операционным риском ( доношенных, без сочетанных пороков жизненно важных органов и симптомов внутричерепной родовой травмы ) целесообразно начинать с внеплевральной торакотомии, разделения трахеопищеводного свища. Если диастаз между концами пищевода не превышает 1.5-2 см, то накладывают прямой анастомоз.