- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Захворювання нирок і сечовивідних шляхів
Содержание
- 2. АФО нирок і сечових шляхівДо складу сечовивідної
- 3. АФО нирок і сечових шляхівСтруктурною одиницею нирок
- 4. Функції нирокЕкскреторна - неекскреторні функції ОсморегулюючаІонорегулюючаЕндокринаМетаболічеаГемопоєтичнаГемостатична
- 5. Основні клінічні симптоми1. БІЛЬ – локалізується в
- 6. Основні клінічні симптоми3. Порушення діурезу- полакіурія –
- 7. Порушення об’єму діурезу:А) поліурія – добова кількість
- 8. Основні клінічні синдромиСечовий синдром – помірна протеїнурія,
- 9. Основні клінічні синдромиНиркова артеріальна гіпертензія – звичайно
- 10. Гострий гломерулонефрит - гостре двобічне імунозапальне захворювання
- 11. Етіологія1. Стрептококова інфекція – гемолітичний стрептокок групи
- 12. ПатогенезВиникнення імунних комплексівВідкладання імунних комплексів в ниркових
- 13. КлінікаОсновні синдроми – набряки, гіпертонічний та сечовий.Скарги:-
- 14. КлінікаОгляд:- блідість шкіри, акроціаноз, ціаноз губ;- набряки
- 15. Лабораторна діагностикаЗагальний аналіз сечі – протеїнурія (1-30
- 16. Ускладнення1. еклампсія або ангіоспастина енцефалопатія2. гостра серцева недостатність3. гостра ниркова недостатність
- 17. Лікування1. Режим – ліжковий режим протягом 2-6
- 18. Медикаментозна терапіяА) антибіотикотерапія – переважно використовуються антибіотики
- 19. Медикаментозна терапіяГ) Патогенетична терапія:Глюкокортикостероїди (преднізолон, дексометазон);Цитостатики (імуран, меркаптопурін);Прямі антикоагулянти (фраксипарин, гепарин);Антиагреганти (курантил, трентал);
- 20. Диспансеризація Проводиться протягом 5 років з моменту першого
- 21. Хронічний гломерулонефрит - імуннозапальне захворювання нирок з
- 22. Етіологія1. гострий гломерулонефрит, який хронізувався, або не
- 23. КласифікаціяЗа швидкістю виникнення ниркової недостатності:швидкопрогресуючий (6-8 міс)прискоренопрогресуючий (2-5 років)повільнопрогрессуючий (10 і більше років);Форми:- гостра;швидкопрогресуючахронічна
- 24. КласифікаціяВаріанти перебігуСечовийНефротичнийСтадії хронічної формиДогіпертензивнаГіпертензивнаСтадії швидко прогресуючої формиДоазотемічнаАзотемічна
- 25. Клінічні проявиДогіпертензивна стадіяпри сечовому синдромі – скарг
- 26. Клінічні прояви2. Гипертензивна стадія: скарги (додатково)
- 27. ДіагностикаА) Загальний аналіз сечі – протеїнурія, циліндрурія,
- 28. ЛікуванняПроводиться в спеціалізованому стаціонарі.Дієта № 7 з
- 29. Диспансеризація Хворі з ізольованим сечовим синдромом обстежуються
- 30. Догляд за хворими Слідкування за АТ та
- 31. Пієлонефрит- неспецифічне інфекційно-запальне захворювання нирок з переважним
- 32. ЕтіологіяІнфекція або аутоінфекція (переважно бактерії кишкової групи
- 33. КласифікаціяНа сьогодні не існує єдиної точки зору
- 34. КласифікаціяЗа МКХ – 10 гострого та хронічного
- 35. КласифікаціяКласифікація пієлонефриту Н. А. Лопаткіна (1974)1. А.
- 36. Клінічні проявиОсновні синдроми:Загальна інтоксикація;Місцеве запалення;Дизуричний;Сечовий
- 37. Клінічні проявиА) Синдром загальної інтоксикації – підвищення
- 38. Клінічні проявиПри пальпації – болючість в підребер’ї
- 39. Лабораторно-інструментальна діагностикаЗагальний аналіз сечі – протеїнурія, лейкоцитурія
- 40. Лабораторно-інструментальна діагностикаІнструментальні методи:Оглядова рентгенограма;Екскреторна урографія;Ультрозвукове сканування тощо.
- 41. ЛікуванняРежим – хворі на гострий пієлонефрит та
- 42. Лікування3. Медикаментозна терапіяпри гострому пієлонефриті :А) Антибактеріальна
- 43. Лікування- при хронічному пієлонефриті (додатково)Б) НПЗПВ) ангіопротектори
- 44. ЛікуванняЕ) фізіотерапія (під час реміссій) – УВЧ,
- 45. Скачать презентацию
- 46. Похожие презентации
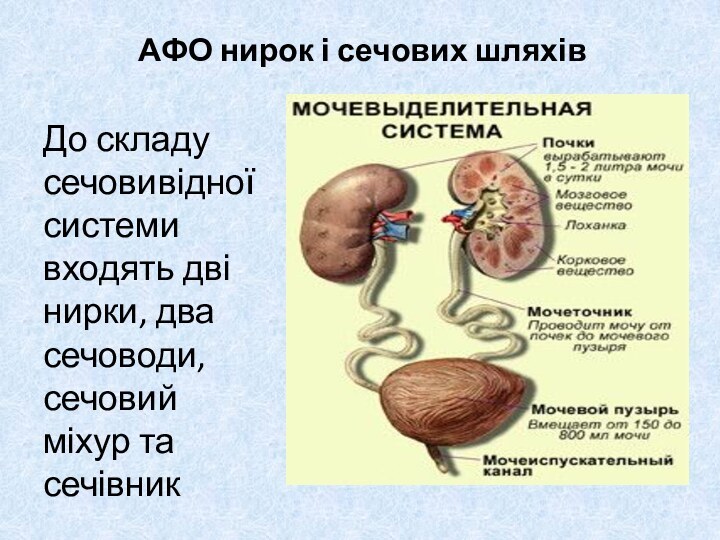
АФО нирок і сечових шляхівДо складу сечовивідної системи входять дві нирки, два сечоводи, сечовий міхур та сечівник











































Слайд 2
АФО нирок і сечових шляхів
До складу сечовивідної системи
входять дві нирки, два сечоводи, сечовий міхур та сечівник
Слайд 3
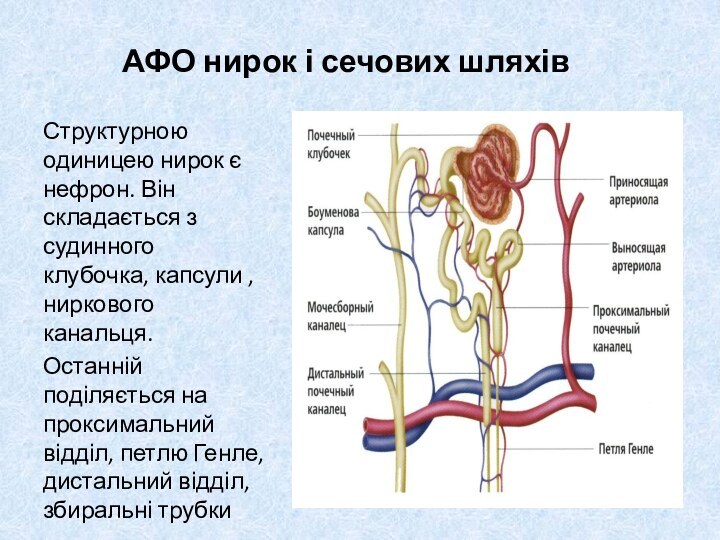
АФО нирок і сечових шляхів
Структурною одиницею нирок є
нефрон. Він складається з судинного клубочка, капсули , ниркового
канальця.Останній поділяється на проксимальний відділ, петлю Генле, дистальний відділ, збиральні трубки
Слайд 4
Функції нирок
Екскреторна
- неекскреторні функції
Осморегулююча
Іонорегулююча
Ендокрина
Метаболічеа
Гемопоєтична
Гемостатична
Слайд 5
Основні клінічні симптоми
1. БІЛЬ – локалізується в поперековій
ділянці, по ходу сечоводів, над лоном. Іррадіація болю по
ходу сечовивідних шляхів.2. НАБРЯКИ – локалізуються на обличчі, виникають вранці, інколи з’являються на гомілках, у ділянці попереку.
Слайд 6
Основні клінічні симптоми
3. Порушення діурезу
- полакіурія – часте
сечовипускання
- ніктурія – виділення більшої кількості сечі
в ночі- дизурія – утруднене болісне сечовипускання
- странгурія – болісне сечовиділення краплями
Слайд 7
Порушення об’єму діурезу:
А) поліурія – добова кількість сечі
понад 2 л
Б) олігурія – добова кількість сечі меньше
за 500 млВ) анурія – припинення виділення сечі.
Порушення питомої ваги сечі
- ізостенурія – зниження питомої ваги сечі до 1010-1011
Слайд 8
Основні клінічні синдроми
Сечовий синдром – помірна протеїнурія, еритроцитурія,
лейкоцитурія, циліндрурія, бактеріурія, солі, інші елементи осаду.
Нефротичний синдром –
виражена протеїнурія, гіпопротеїнемія, гиперліпідемія, набряки.Нефритичний синдром – олігурія, протеїнурія, гематурія, артеріальна гипертензія
Слайд 9
Основні клінічні синдроми
Ниркова артеріальна гіпертензія – звичайно тяжко
піддається медикаментозній терапії.
Ниркова еклампсія – характеризують корчами, як тонічними,
так і клонічними, сопорозним станом.Гостра ниркова недостатність
Хронічна ниркова недостатність
Слайд 10
Гострий гломерулонефрит
- гостре двобічне імунозапальне захворювання з
переважним ураженням ниркових клубочків і поширенням патологічного процесу на
інші відділи нефрона.Епідеміологія
Найчастіше спостерігається у віці 20-40 років, рідко хворіють діти до 2х років та особи похилого віку. Найвища захворюваність – з жовтня до березня.
Слайд 11
Етіологія
1. Стрептококова інфекція – гемолітичний стрептокок групи А
2.
Інфекційно-імунний чинник – віруси гепатиту В, краснухи, герпесу тощо
3.
Неінфекційно-імунний – введення вакцин і сироваток, ліків тощо.
Слайд 12
Патогенез
Виникнення імунних комплексів
Відкладання імунних комплексів в ниркових клубочках
Порушення
мікроциркуляції в нирках
внутрішньосудинне зсідання крові в клубочкових капілярах
тромбоз та
випадання фібрину аж до повної обтурації
Слайд 13
Клініка
Основні синдроми – набряки, гіпертонічний та сечовий.
Скарги:
- головний
біль, слабкість, зниження апетиту, задишка, серцебиття;
- біль у
попереку, набрякиолгурія, зміна кольору сечі (симптом м’ясних помоїв).
Анамнез – часто захворювання пов’язано з ангіною або тонзилітом, що передували.
Слайд 14
Клініка
Огляд:
- блідість шкіри, акроціаноз, ціаноз губ;
- набряки на
обличчі, тулубі, кінцівках, інколи виникають асцит, гідроторакс тощо;
- можливо
тахіпноє, дихання глибоке та утруднене; - гіпертензія, що супроводжується брадикардією;
- зміни очного дна (5-10%) – звуження артеріол, розширення вен
Слайд 15
Лабораторна діагностика
Загальний аналіз сечі – протеїнурія (1-30 г/л),
гематурія (5-50 еритроцитів в п/з)
Аналіз сечі за пробою Нечепоренка
– гематуричний компонент – понад 50000 в 1 млЗагальний аналіз крові – анемія, лейкоцитоз (до 12*109/л), еозінофілія, лимфоцитоз, прискорене ШОЕ до 20-50 мм/год
Біохімічний аналіз крові – гипопротеїнемія, диспротеїнемія, зростання титру антистрептококових антитіл, С-реактивний білок, підвищення рівня креатинину та мочевини при олігурії
Огляд очного дна
Слайд 16
Ускладнення
1. еклампсія або ангіоспастина енцефалопатія
2. гостра серцева недостатність
3.
гостра ниркова недостатність
Слайд 17
Лікування
1. Режим – ліжковий режим протягом 2-6 тижнів
в умовах спеціалізованого стаціонару
2. Дієта №7а. Фруктово-овочева дієта з
переважним вмістом білка рослинного походження і з обмеженням рідини (200-300 мл) та солі.
Слайд 18
Медикаментозна терапія
А) антибіотикотерапія – переважно використовуються антибіотики пеніцилінового
ряду протягом 10-14 днів;
Б) симптоматична терапія
при артеріальній гіпертензії –
інгібітори АПФ, антагоністи кальцієвих каналів, діуретики;при набряках – діуретики, колоїдні розчини;
В) мембраностабілізуюча терапія – унітіол, токоферол, тощо.
Слайд 19
Медикаментозна терапія
Г) Патогенетична терапія:
Глюкокортикостероїди (преднізолон, дексометазон);
Цитостатики (імуран, меркаптопурін);
Прямі
антикоагулянти (фраксипарин, гепарин);
Антиагреганти (курантил, трентал);
Слайд 20
Диспансеризація
Проводиться протягом 5 років з моменту першого нормального
аналізу сечі. Частота диспансерного спостереження – 1 раз на
місяць, при нефротичному синдромі – перший місяць – кожні 10 днів, другий – 2 рази на місяць.
Слайд 21
Хронічний гломерулонефрит
- імуннозапальне захворювання нирок з первинним
ураженням ниркових клубочків та поступовим залученням до патологічного процесу
всіх структурних елементів нирки при невпинно прогресуючому перебігу, з переходом у хронічну ниркову недостатність.
Слайд 22
Етіологія
1. гострий гломерулонефрит, який хронізувався, або не був
вилікуваний;
2. в інших випадках етіологічні чинники невідомі, ними можуть
бути віруси, ліки, вакцини, алкоголь.Патогенез
Зумовлений аутоімунним або імуннокомплексним механізмом
Слайд 23
Класифікація
За швидкістю виникнення ниркової недостатності:
швидкопрогресуючий (6-8 міс)
прискоренопрогресуючий (2-5
років)
повільнопрогрессуючий (10 і більше років);
Форми:
- гостра;
швидкопрогресуюча
хронічна
Слайд 24
Класифікація
Варіанти перебігу
Сечовий
Нефротичний
Стадії хронічної форми
Догіпертензивна
Гіпертензивна
Стадії швидко прогресуючої форми
Доазотемічна
Азотемічна
Слайд 25
Клінічні прояви
Догіпертензивна стадія
при сечовому синдромі – скарг та
проявів (окрім лабораторних) немає.
при нефротичному синдромі :
скарги на слабкість, втомлюваність, набряки;при огляді: пастозність обличчя, набряки на нижніх кінцівках, у поперековій ділянці, спині, дистрофічні зміни шкіри.
Можливі нефротичні кризи – приступи сильного болю в животі з перитонеальними симптомами, гарячкою та зниженням діурезу.
Слайд 26
Клінічні прояви
2. Гипертензивна стадія:
скарги (додатково) –
на головний біль, погіршення зору, безсоння;
при огляді
– артеріальна гіпертензія, ознаки серцево-судиної недостатності, тимчасові порушення мозкового кровообігу. Можливо відшарування сітківки, тромбоз центральної артерії сітківки, розвиток нейроретинопатії. Відбувається порушення діяльності ендокринних залоз – щитоподібної, надниркових залоз.
Слайд 27
Діагностика
А) Загальний аналіз сечі – протеїнурія, циліндрурія, еритроцитурія,
лейкоцитурія (при нефротичному синдромі).
Б) Аналіз мочи за Нечипоренко –
збільшення кількості еритроцитів.В) Загальний аналіз крові – анемія, підвищення ШОЕ, помірний лейкоцитоз.
Г) Біохімічний аналіз крові – гіпо- та диспротеїнемія, гіперхолестеринемія, зростання активності трансаміназ тощо. Креатинін та сечовина підвищується при хронічній нирковій недостатності.
Слайд 28
Лікування
Проводиться в спеціалізованому стаціонарі.
Дієта № 7 з обмеженням
солі та рідини.
Медикаментозна терапія:
- глюкокортикоїди (протипоказані при артеріальній
гіпертензії та ХНН);цитостатики;
антикоагулянти та антиагреганти;
амінохинолони;
Симптоматична терапія: при набряках – діуретики, при гиретензивному синдромі – інгібітори АПФ, антагоністи кальцієвих каналів
Слайд 29
Диспансеризація
Хворі з ізольованим сечовим синдромом обстежуються не
рідше 1-2 разів на рік, при нефротичному синдромі без
артеріальної гіпертензії – 3-4 рази на рік, з артеріальною гіпертензією – 6-8 разів на рік, при ХНН – кожен місяць.
Слайд 30
Догляд за хворими
Слідкування за АТ та прийомом
гіпотензивних засобів;
При ХПП хворий потребує ретельного догляду за шкірою,
за своєчасними випорожненнями сечового міхура і кишечника.
Слайд 31
Пієлонефрит
- неспецифічне інфекційно-запальне захворювання нирок з переважним ураження
інтерстиціальної тканини з обов’язковим залученням у процес чашечко-мискової системи
Слайд 32
Етіологія
Інфекція або аутоінфекція (переважно бактерії кишкової групи та
стафілококи).
Патогенез
Інфекція проникає урогенним (висхідним), гематогенним (низхідним) шляхом і лимфогеним
шляхом. Є дані про аутоімуні процеси в патогенезі пієлонефрита.
Слайд 33
Класифікація
На сьогодні не існує єдиної точки зору стосовно
КЛАСИФІКАЦІЇ інфекцій сечової системи взагалі та пієлонефриту зокрема, що
утруднює практичну роботу лікарів. Наведемо найбільш розповсюджені з них:Класифікація тубулоінтерстиціальних хвороб (ВООЗ,1985)
Гострий інфекційний тубулоінтерстиціальний нефрит (гострий ПН): бактеріальний; грибковий, вірусний.
Гострий тубулоінтерстиціальний нефрит, асоційований з системними інфекціями: стрептококова інфекція групи А; дифтерія; токсоплазмоз; легіонельоз; бруцельоз; вірусна інфекція; інші варіанти.
Хронічний інфекційний тубулоінтерстиціальний нефрит (хронічний пієлонефрит): необструктивний рефлекс-асоційований хронічний ПН; хронічний обструктивний ПН; ксантогранульоматозний ПН; малакоплакія; мегалоцитний інтерстиціальний нефрит; інші варіанти.
Специфічні інфекції нирок: туберкульоз, лепра, сифіліс, епідемічна геморагічна лихоманка; інші варіанти.
Слайд 34
Класифікація
За МКХ – 10 гострого та хронічного пієлонефриту,
як самостійних рубрик, не існує.
N10 Гострий тубуло-інтерстиціальний нефрит;
N11 Хронічний
тубуло-інтерстиціальний нефрит;N12 Неуточнений гострий чи хронічний тубуло-інтерстиціальний нефрит.
Слайд 35
Класифікація
Класифікація пієлонефриту Н. А. Лопаткіна (1974)
1. А. Гострий
серозний
гнійний (вогнищевий, абсцедуючий, дифузний)
некротичний
Б. Хронічний:
фаза активного
запалення, фаза латентного запалення, фаза ремісії. 2. За локалізацією А. Однобічний Б. Двобічний
3. За патогенезом А. Первинний Б. Вторинний
Слайд 37
Клінічні прояви
А) Синдром загальної інтоксикації – підвищення температури,
озноб, загальна слабкість, біль у м’язах та суглобах, головний
біль, нудота та блювання.Б) Місцеві симптоми – біль у попереку або верхній половині живота, тупий, з непостійною локалізацією, через 2-3 дні стає локалізованим, іррадіює.
Слайд 38
Клінічні прояви
При пальпації – болючість в підребер’ї та
в попериковій ділянці, підвищення м’язового тонусу на боці ураження.
При перкусії – позитивний симптом Пастернацького.
Слайд 39
Лабораторно-інструментальна діагностика
Загальний аналіз сечі – протеїнурія, лейкоцитурія (піурія),
бактерійурія, рідко – еритроцитурія.
Загальний аналіз крові – лейкоцитоз, зсув
лейкоцитарної формули у бік незрілих форм, підвищення ШОЕ. При хронічному пієлонефриті часто додається анемія.Бактеріальне дослідження сечі – не менше 50-100тис. микробних тіл в 1 мл.
Слайд 40
Лабораторно-інструментальна діагностика
Інструментальні методи:
Оглядова рентгенограма;
Екскреторна урографія;
Ультрозвукове сканування тощо.
Слайд 41
Лікування
Режим – хворі на гострий пієлонефрит та при
загострені хронічного пієлонефриту потребують госпіталізації.
Дієта – не потрібно значно
обмежувати воду та сіль. Кількість рідини - 2,5-3 л на добу.
Слайд 42
Лікування
3. Медикаментозна терапія
при гострому пієлонефриті :
А) Антибактеріальна терапія
– ранній початок, достатня тривалість (4-6 тижнів), оптимальні дози,
відповідність чутливості мікрофлори до антибіотиків або застосування антибіотиків широкого спектру.Використовують антибіотики пеніцилінового ряду, цефалоспорини, аміноглікозиди, фторхінолони. Якщо неможлива антибіотика терапія, то застосовують сульфаніламіди, нітрофуранові препарати та препарати налідиксової кислоти.