Слайд 2
Трепанация (краниотомия) (лат. trepanatio) – это операция, которая
проводится для того, чтобы обнажить содержимое черепа.
Показания:
Перелом костей свода
черепа и возможная при этом травма вещества мозга.
Вдавление костей черепа или перелом внутренней пластинки кости.
Кровоизлияние в полость черепа, вызывающее сдавление мозга.
Безуспешность консервативных мероприятий в течение 6-12 часов при прогрессивном ухудшении состояния больного с черепно-мозговой травмой.
Трепанация
Слайд 3
Способы:
Костно-пластический.
Резекционный (декомпрессивный).
Правила трепанации:
Разрезы мягких тканей должны учитывать общий
план расположения сосудов и нервов.
Основание лоскутов должно быть направлено
книзу (к основанию черепа), чтобы максимально сохранить кровоснабжение и иннервацию кожно-апоневротических лоскутов.
Дефекты кости 3-4 см в диаметре могут самопроизвольно закрываться прочной соединительной тканью.
Дефекты больших размеров, если операция не предусматривала цель декомпрессии, должны быть закрыты пластическими материалами.
Слайд 4
Костно-пластическая
Костно-пластическая трепанация черепа – оперативный доступ в полость
черепа с выкраиванием лоскутов мягких тканей и кости свода
черепа, которые после окончания операции укладывают на место (рис.1).
Показания :
травматические внутричерепные гематомы;
внутримозговые кровоизлияния;
наличие очага ушиба-размозжения головного мозга;
абсцессы мозга;
опухоли головного мозга и пр.
Слайд 5
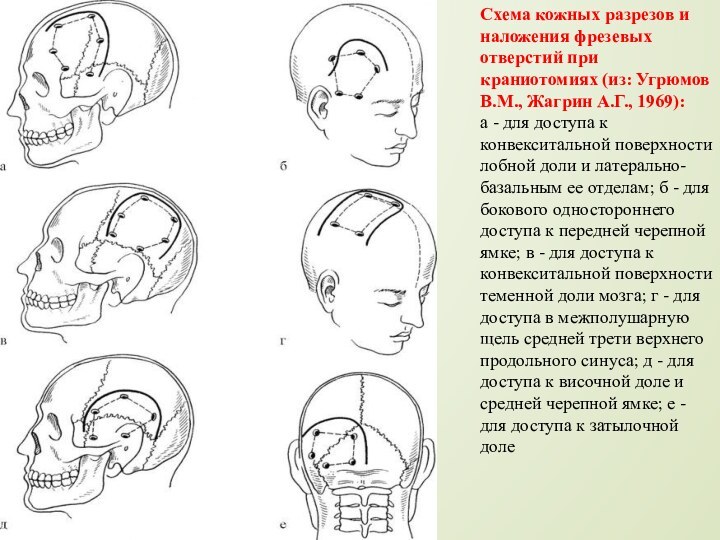
Схема кожных разрезов и наложения фрезевых отверстий при
краниотомиях (из: Угрюмов В.М., Жагрин А.Г., 1969):
а - для
доступа к конвекситальной поверхности лобной доли и латерально-базальным ее отделам; б - для бокового одностороннего доступа к передней черепной ямке; в - для доступа к конвекситальной поверхности теменной доли мозга; г - для доступа в межполушарную щель средней трети верхнего продольного синуса; д - для доступа к височной доле и средней черепной ямке; е - для доступа к затылочной доле
Слайд 6
Способ Вагнера-Вольфа
способ костно-пластической трепанации черепа, при котором
выкраивается единый кожно-надкостнично-костный лоскут на узкой кожно-апоневротической ножке.
Слайд 7
Декомпрессивная трепанация
Паллиативная операция с резекцией кости свода черепа
и вскрытием твердой мозговой оболочки, выполняемая для уменьшения внутричерепного
давления при неоперабельных опухолях головного мозга и черепно-мозговой травме.
Это вмешательство производится по жизненным показаниям. Операцию осуществляют на стороне недоминантного полушария: у правшей – слева, у левшей – справа (во избежание речевых нарушений, которые могут возникнуть при пролабировании вещества мозга в области наложенного трепанационного отверстия).
Слайд 8
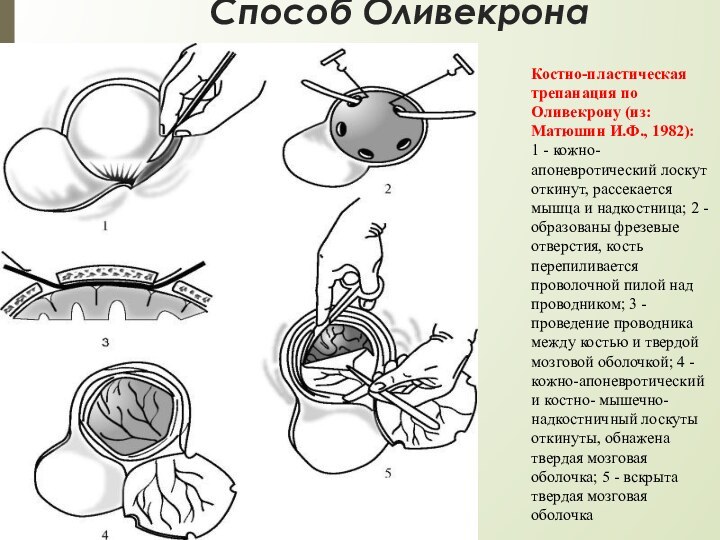
Способ Оливекрона
Костно-пластическая трепанация по Оливекрону (из: Матюшин
И.Ф., 1982):
1 - кожно-апоневротический лоскут откинут, рассекается мышца и
надкостница; 2 - образованы фрезевые отверстия, кость перепиливается проволочной пилой над проводником; 3 - проведение проводника между костью и твердой мозговой оболочкой; 4 - кожно-апоневротический и костно- мышечно-надкостничный лоскуты откинуты, обнажена твердая мозговая оболочка; 5 - вскрыта твердая мозговая оболочка
Слайд 9
Декомпрессивная трепанация черепа по Кушингу (из: Матюшин И.Ф.,
1982
образовано трепанационное отверстие и обнажена твердая мозговая оболочка
твердая мозговая
оболочка рассечена
послойное ушивание раны
Слайд 10
Пункция желудочков головного мозга (вентрикулопункция) производится с диагностической
и лечебной целью. Особенно важное значение для больного приобретает
пункция желудочков мозга при оказании экстренной помощи в период гипертензионно-гидроцефального криза, являясь нередко единственным мероприятием, позволяющим вывести больного из тяжелого состояния.
Противопоказаний для вентрикулярной пункции за исключением двусторонних опухолей желудочков мозга, нет.
Пункция желудочков
Слайд 11
Больного к пункции бокового желудочка мозга готовят (если
она делается не в экстренном порядке) как на операцию:
накануне вечером ставят очистительную клизму, делают гигиеническую ванну, голову бреют наголо накануне или в день операции, с утра в день исследования не кормят и не поят.
Пункцию желудочков головного мозга производят под местной анестезией – 30 мл 2% раствора новокаина.
Слайд 12
Пункция переднего рога боковых
желудочков
Положение больного на спине
лицом вверх.
После двукратной обработки кожи головы раствором йодоната
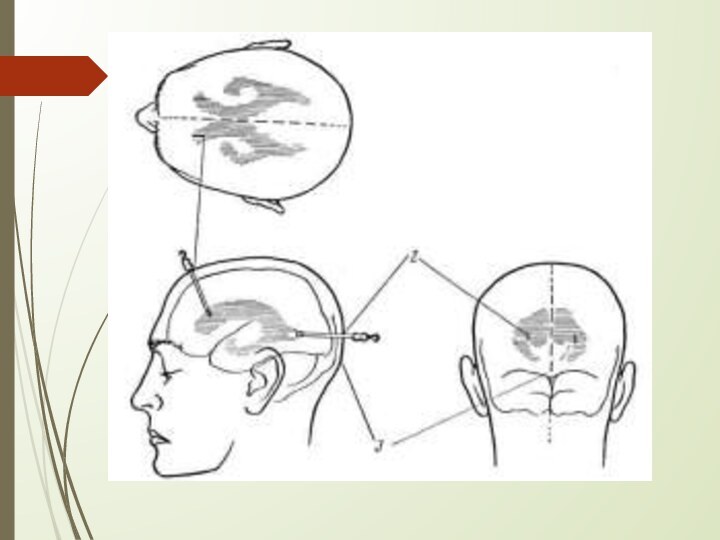
или йодопирона намечается 1% раствором бриллиантовой зелени линия разреза мягких тканей головы, проходящая параллельно стреловидному шву через точку Кохера, разделяющую линию разреза пополам.
Проекция точки Кохера на коже головы: 2 см кпереди и 2 см кнаружи от места пересечения сагиттального и коронарного швов черепа, которые определяются пальпацией через кожу головы или восстановлением перпендикулярной линии от середины скуловой дуги до пересечения со стреловидным швом.
Слайд 13
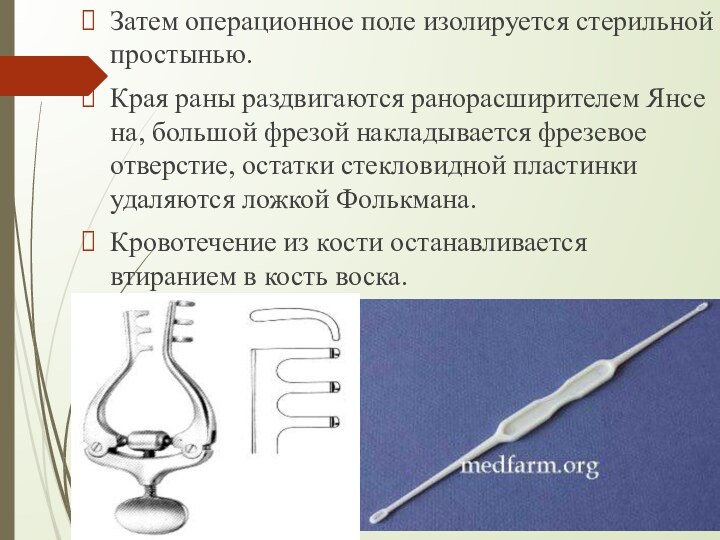
Затем операционное поле изолируется стерильной простынью.
Края раны
раздвигаются ранорасширителем Янсена, большой фрезой накладывается фрезевое отверстие, остатки
стекловидной пластинки удаляются ложкой Фолькмана.
Кровотечение из кости останавливается втиранием в кость воска.
Слайд 14
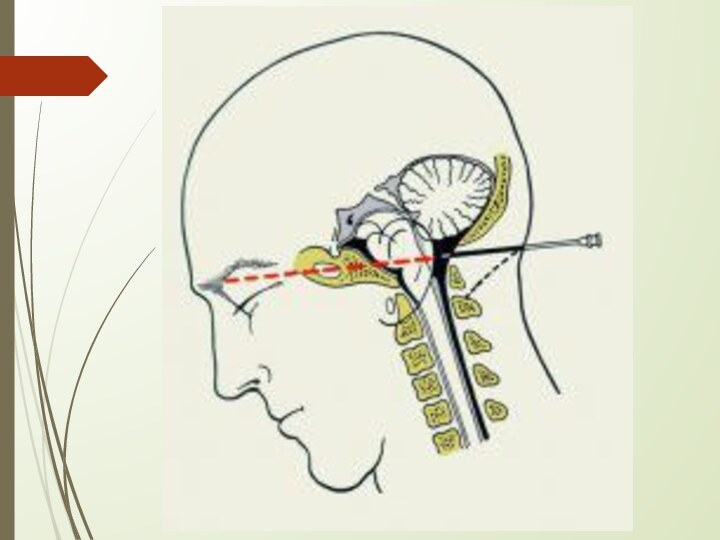
Иглу для спинномозговой пункции (или специальная мозговая канюля)
вводят в мозг на глубину 4,5-5,5 см параллельно срединной
плоскости на мысленно проведенную линию, соединяющую оба слуховых прохода (биаурикулярная линия).
При попадании иглы в полость бокового желудочка из нее начинает поступать желудочковая жидкость. В данном положении игла фиксируется резиновым фиксатором, марлевыми шариками и другими способами так, чтобы она не смещалась.
Жидкость из желудочка выводят медленно под контролем извлекаемого мандрена.
Слайд 15
Пункция заднего рога боковых
желудочков
Положение больного на животе
лицом вниз.Голова должна располагаться таким образом, чтобы линия скулового
отростка височной кости была строго вертикальной, а линия сагиттального шва находилась строго в срединной плоскости.
Всю бритую волосистую часть головы, лоб, ушные раковины, заднюю поверхность шеи двукратно обрабатывают раствором йодоната или йодопирона.
Намечается линия разреза кожи головы 1% раствором бриллиантовой зелени, которая проходи параллельно стреловидному шву через точку Денди, разделяющую линию разреза пополам.
Слайд 16
Проекция точки Денди на коже головы: 4 см
кпереди и 3 см кнаружи от наружного затылочного бугра
черепа, пальпируемого через мягкие покровы головы.
Ограничивают операционное поле стерильным бельем. Разрез мягких покровов головы, наложение фрезевого отверстия, рассечение твердой мозговой оболочки производится точно так же, как при доступе к переднему рогу бокового желудочка.
Игла 18 которой пунктируют желудочек, вводится в мозг на глубину 5-6 см в направлении наружно-верхнего угла орбиты той же стороны.
Слайд 18
Пункция нижнего рога желудочков
Положение больного лежа на боку.
Волосистая
часть головы и ушная раковина двукратно обрабатывается раствором йодоната
или йодопирона. Намечается линия разреза кожи головы 1% раствором бриллиантовой зелени, проходящая в вертикальном направлении через точку Кина, разделяющую линию разреза пополам.
Проекция точки на коже головы: на 3 см выше и на 3 см кзади от отверстия наружного слухового прохода.
Игла, которой пунктируется желудочек, вводится в направлении верхнего края противоположной ушной раковины на глубину 4-4,5 см.
Слайд 19
Осложнения
при рассечении твердой мозговой оболочки возможно ранение вены,
переходящей с коры мозга в дупликатуру твердой оболочки, что
может привести к формированию субдуральной гематомы;
возникновение внутримозговой гематомы в результате ранения мозгового сосуда;
при выведении большого количества желудочковой жидкости и уменьшении объема мозга возможен обрыв корковой вены, впадающей в синус твердой оболочки и образование субдуральной гематомы;
кровоизлияние в желудочек мозга при ранении иглой сосудистого сплетения бокового желудочка;
кровоизлияние в опухоль при ранении иглой сосудов опухоли;
кровоизлияние в опухоль при резком снижении внутричерепного давления;
нарастание отека мозга и повышение ВЧД при повторных неудачных пункциях желудочка мозга.
Слайд 20
Пункция цистерн
Субокципитальная пункция – введение иглы в мозжечково-мозговую
цистерну с диагностической или лечебной целью.
С диагностической целью субокципитальнаю
пункцию проводят:
при различных заболеваниях головного мозга и его оболочек (менингитах, сифилисе и др.);
для сравнительного анализа цистернальной и люмбальной цереброспинальной жидкости;
при нисходящей миелографии с целью определения проходимости субарахноидального пространства спинного мозга;
при опухолях спинного мозга и позвоночника, грыжах межпозвоночных дисков, спинальных оболочечных гематомах, арахноидите, гидромиелии и других отдельных случаях;
при менингитах с лечебной целью для введения в мозжечково-мозговую цистерну антибиотиков, сульфаниламидов, антисептиков.
Слайд 21
Пункцию выполняют в положении больного сидя или лежа
на боку.
Голову больного наклоняют
к груди и фиксируют в этом положении. При пункции в положении лежа под голову кладут валик, приподнимающий ее до одной горизонтальной плоскости с позвоночником.
После обработки зоны пункции и местной анестезии иглой с мандреном для люмбальной пункции прокалывают кожу, подкожную клетчатку, мембрану между затылочной костью и атлантом и твердую мозговую оболочку (глубина от поверхности 4-5 см).
Игла должна пройти между задним краем большого затылочного отверстия и задней дужкой атланта. После прокола извлекают из иглы мандрен, убеждаются в свободном вытекании цереброспинальной жидкости, собирают ее для последующего исследования.
Слайд 23
Субокципитальная пункция противопоказана при:
некоторых видах внутричерепной гипертензии, краниоспинальных
опухолях;
объемных процессах в задней черепной ямке, аномалиях развития затылочно-шейной
области;
местных гнойных процессах либо их рубцовых последствиях в этой области.
Субокципитальную пункцию не следует производить лицам старческого возраста, а также при выраженной ригидности затылочных мышц.
При субокципитальной пункции возможно повреждение иглой мозжечка каудальных отделов ствола и начальных отделов спинного мозга, поэтому пункция может выполняться лишь в стационаре подготовленным специалистом.
Слайд 24
Операции выполняют под местной инфильтрационной анестезией или под
наркозом.
Операции при гнойных
заболеваниях покровов
мозгового отдела головы
Слайд 25
Операция вскрытия абсцесса и флегмоны лобно-теменно-затылочной области
Производят разрез
кожи в теменной и затылочной областях через центр воспалительного
инфильтрата на всем его протяжении параллельно ходу основных сосудисто-нервных пучков.
В лобной области разрез кожи осуществляется с учетом предполагаемого эстетического результата операции и проходит по естественным кожным складкам.
Глубина разреза зависит от расположения гнойно-воспалительного очага в том или ином слое клетчатки: подкожном, подапоневротическом или поднадкостничном.
Слайд 26
Рассечение апоневроза (galea aponeurotica) и надкостницы (при гнойном
воспалении поднадкостничной клетчатки) производят на всю длину кожного разреза.
Гемостаз осуществляют перевязкой или диатермокоагуляцией кровоточащих сосудов.
После вскрытия и ревизии гнойного очага производят эвакуацию гнойного экссудата.
Гнойную полость промывают растворами антисептиков, рану дренируют резиновыми полосками либо трубчатым дренажем.
Слайд 27
Операция вскрытия абсцесса и флегмоны височной области
При локализации
гнойной полости в подкожной жировой клетчатке выполняют радиальный разрез
кожи в височной области через середину воспалительного инфильтрата на всем его протяжении.
Выделяют, перевязывают и пересекают поверхностные височные артерию и вену или их крупные ветви.
После вскрытия и ревизии гнойной полости производят эвакуацию экссудата и многократно промывают полость растворами антисептиков.
В операционную рану рыхло вводят марлевую турунду или ленточные дренажи из перчаточной резины, полиэтиленовой пленки.